痛风到底有多可怕?
这里说的痛风,指的是急性痛风性关节炎,是尿酸沉积在关节引起关节无菌性炎症,中青年男性多见。
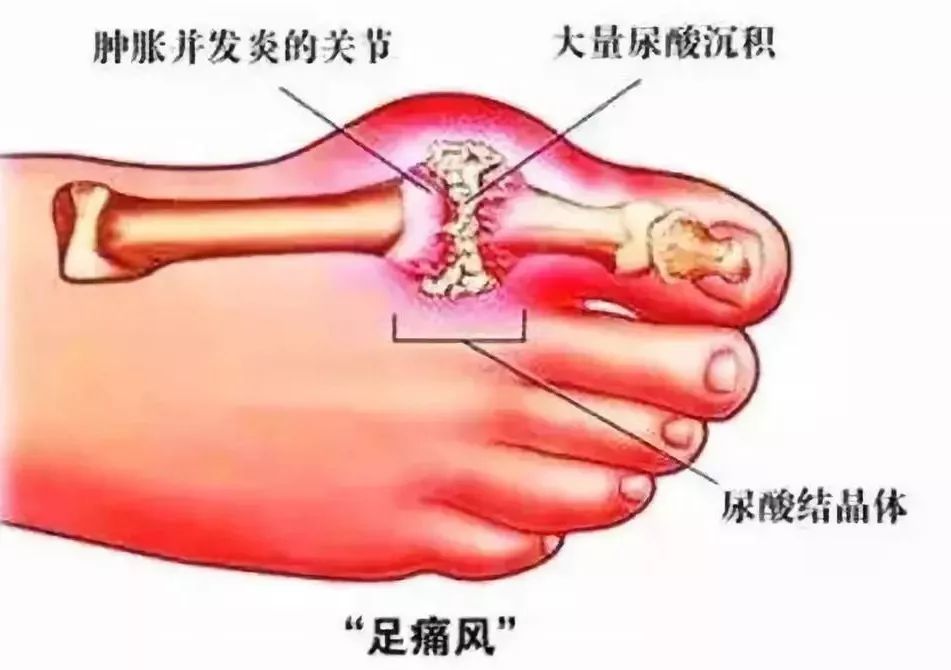
一、痛风到底有多痛?

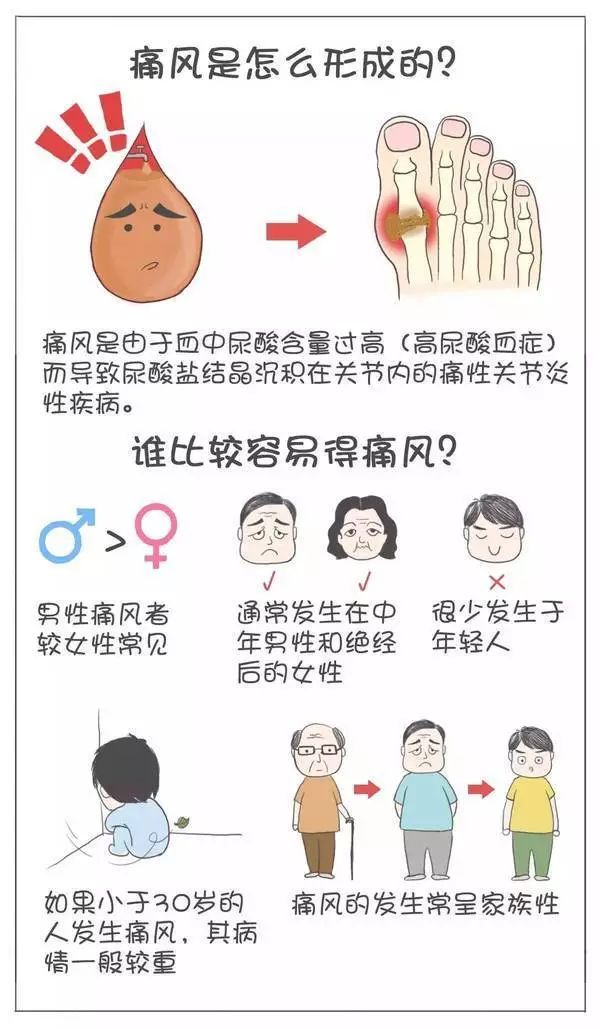
二、痛风是什么原因造成的?
痛风的根本原因是高尿酸血症。
痛风最重要的生化基础是高尿酸血症。正常成人每日约产生尿酸750mg,其中80%为内源性,20%为外源性尿酸,这些尿酸进入尿酸代谢池(约为1200mg),每日代谢池中的尿酸约60%进行代谢,其中1/3约200mg经肠道分解代谢,2/3约400mg经肾脏排泄,从而可维持体内尿酸水平的稳定,其中任何环节出现问题均可导致高尿酸血症。
痛风依病因不同可分为原发性和继发性两大类。原发性痛风指在排除其他疾病的基础上,由于先天性嘌呤代谢紊乱和(或)尿酸排泄障碍所引起;继发性痛风指继发于肾脏疾病或某些药物所致尿酸排泄减少、骨髓增生性疾病及肿瘤化疗所致尿酸生成增多等。
1、原发性痛风
多有遗传性,但临床有痛风家族史者仅占10%~20%。尿酸生成过多在原发性高尿酸血症的病因中占10%。其原因主要是嘌呤代谢酶缺陷,次黄嘌呤鸟嘌呤磷酸核糖转移酶缺乏和磷酸核糖焦磷酸盐(PRPP)合成酶活性亢进。原发性肾脏尿酸排泄减少约占原发性高尿酸血症的90%,具体发病机制不清,可能为多基因遗传性疾病,但应排除肾脏器质性疾病。
2、继发性痛风
指继发于其他疾病过程中的一种临床表现,也可因某些药物所致。骨髓增生性疾病如白血病、淋巴瘤、多发性骨髓瘤、红细胞计数、增多症、溶血性贫血和、癌症等可导致细胞的增殖加速,使核酸转换增加,造成尿酸产生增多。恶性肿瘤在肿瘤的放化疗后引起细胞大量破坏,核酸转换也增加,导致尿酸产生增多。肾脏疾病包括慢性肾小球肾炎、肾盂肾炎、多囊肾、铅中毒和高血压晚期等引起的肾小球滤过功能减退,可使尿酸排泄减少,导致血尿酸浓度升高。药物如噻嗪类利尿药、呋塞米、乙胺丁醇、吡嗪酰胺、小剂量阿司匹林和烟酸等,可竞争性抑制肾小管排泄尿酸而引起高尿酸血症。另外,肾移植患者长期服用免疫*制剂抑**也可发生高尿酸血症,可能与免疫*制剂抑**抑制肾小管排泄尿酸有关。

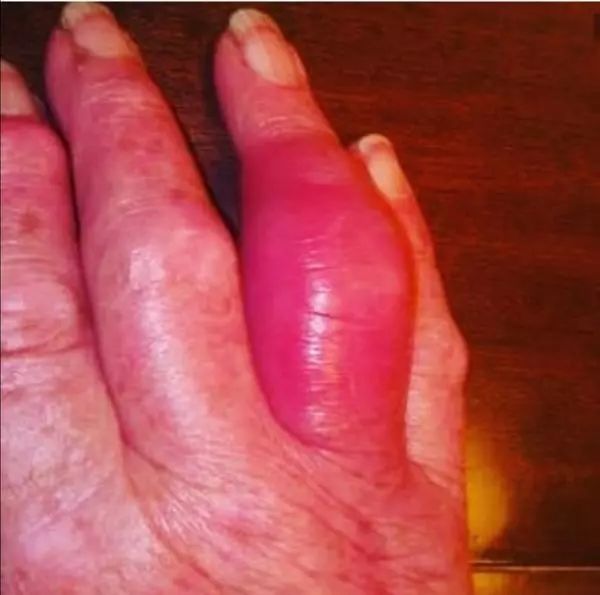
三、痛风患者最常见的五大并发症
1、痛风(晶体性滑膜炎)
这个是最常见的,也是大家最熟悉的。
由于血清当中的尿酸浓度偏高,过高的尿酸,以结晶的形式沉积在关节当中。最常见的部位为大脚趾附近,膝盖,脚背,脚踝,手指等这些皮包骨头的关节处,当然也会沉积在肌肉、肌腱处。这些晶体会刺激人体的免疫系统,诱发急性的滑膜炎症,这就是我们看到的痛风急性发作了。典型症状:红肿热痛!
尿酸盐结晶就像针尖一样,疼起来病人也说就像是有很多针在关节里扎自己。
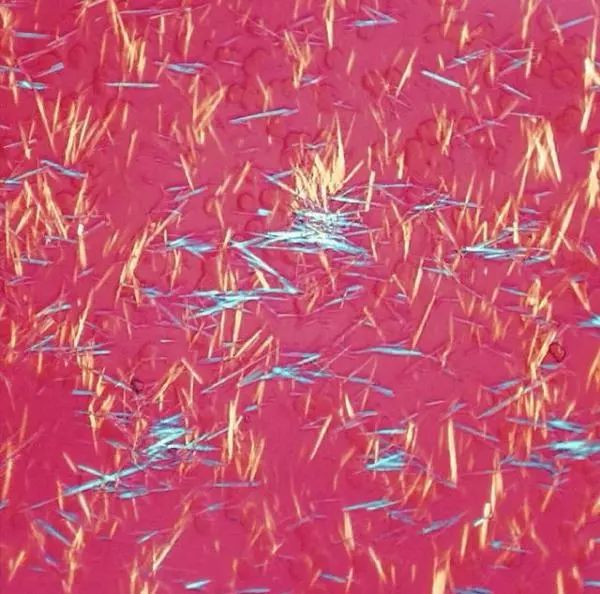
尿酸盐结晶
痛风每次发作可以通过以下方式治疗:在发病的最初24小时内用上抗炎镇痛药物(就是止痛药,不是头孢青霉素等抗生素!)或者小剂量秋水仙碱(千万不要一天吃很多片!),再或者糖皮质激素(短疗程小剂量用,不用太担心!),能够很快把症状压制下来。
不过千万不要以为,把这一波痛风压下去,就万事大吉了。仅仅是炎症消退了,尿酸盐结晶可能就这么沉积在关节当中了。如果尿酸长期不达标,那么这些结晶越来越多,越来越多,那么接下来就不再是痛风急性发作这么简单了。
2、痛风性关节炎
大家千万不要以为尿酸盐结晶仅仅会引起急性的滑膜炎症,他对关节,还有非常严重的破坏作用。侵蚀关节软骨、软骨下骨骼等,造成骨骼和软骨的破坏,畸形,功能障碍。作为关节外科,我们经常遇到需要关节镜来手术处理痛风性关节炎的病人,在关节镜下看到患者的膝关节里,就像下暴风雪一样,非常浑浊,大家可以脑补一下 椰蓉面包的那个椰蓉,就是全是那种白茫茫的小颗粒。而软骨上是厚厚的如同发霉的霉斑一样沉积牢固的结晶,有时候把这一块软骨一直处理到最底层仍然有这种“霉斑”,可见,这种情况绝非一日之功,自然也不可能轻易消除。
想要防止痛风性关节炎的发生和发展,最重要的就是要规律,规范的应用降尿酸的药物,长期把尿酸指标降到360以下,对于频繁发作,有痛风石的患者来说,要降到300以下,才能够让这些尿酸盐结晶逐渐的重新溶解。因此这就是为什么降尿酸药物要长期服用,不能轻易停药的原因。
药物是有一点副作用,但是你在用这些副作用,挽救你的关节、你的肾脏,绝不仅仅是止痛这么简单。
如果痛风性关节炎的反复发作,还不足以让你引起重视的话,那么只要时间够久,尿酸够高,痛风石早晚回会来找你。
3、痛风石
痛风石几乎是所有痛风患者的共同噩梦,他最常出现于手、脚、耳后、肘关节,这些都是显而易见的部位,严重影响外观,让别人视你如怪物。
如果仅仅是难看,也就罢了。最关键的是,它的出现表明你的痛风已经旷日持久,常常是关节已经严重损坏,出现关节畸形,功能障碍,逐渐让你丧失劳动力甚至自理能力。开头说的那么老孙,身价千万,53岁本该是刚开始享受半辈子奋斗成果的时候,却被痛风病魔缠身,轮椅为伴,没有生活质量。
更可恶的是,痛风石的部位由于长期慢性炎症刺激,皮肤菲薄,很容易破溃、感染,让你的皮肉流脓、连自己都看不下去。
这期间还会反反复复的痛风发作,从视觉和痛觉上折磨着你。
很多患者都是到多处痛风石形成了才来医院找医生看,此时基本需要外科切除了。但是及时这样,对于一些非常严重的病例,外科也作用有限。毕竟到处都是,而且很容易发生伤口感染和不愈合。很多患者已经丧失了手术机会。
图片由于太过恶心,我就不放了。大家想知道痛风石切开是什么样子吗?一堆豆腐渣和石膏浆。就是这样。
4、肾病
虽然肾损害不是高尿酸患者很常见的并发症,但是确是让风友们最担心的了,毕竟痛风患者男性居多,而中国男人对肾脏的宝贝程度,大家心里都清楚。
尿酸盐结晶在沉积于关节的同时,也会沉积在肾脏组织当中,刺激慢性的炎症,最后产生纤维化,并逐步影响肾脏的功能,当然,这个结局因人而异。
印象之中,在网络上和现实中接触的2000多例痛风患者中,有10个左右发展到尿毒症透析的。当然了,他们有的还有其他疾病,并不一定就是痛风单一因素导致,但是也足够引起重视了,毕竟危及生命了已经。清楚的记得湖南的有1例30岁的患者是急性痛风性肾衰竭的,后来很快去世了。
5、肾结石
虽然说80%的肾结石,都是草酸钙结石,但是也有将近20%的人群是尿酸盐结石。而且越是天气炎热的地区,尿酸盐结石比例越高,甚至可以高达40%。肾结石就不用多说了吧~~
这五种是痛风患者最常见的五大并发症,除了这5个比较突出的以外,其实还有很多隐匿的情况,比如高尿酸的患者,患高血压和糖尿病的患病率会增加,因心血管事件而死亡的发生率会增加等等,
而高尿酸血症,已经成为继高血压、糖尿病、高血脂之后的第四高,不仅发病率高、健康危害大,而且大众误区多,规范治疗率低。因此中外指南,共同强调,痛风患者的管理之中,健康教育是非常重要的。但是在我们临床工作当中,确实难以做到向每一个患者详细的解释病情和制定个体化的治疗方案。有的患者,买了我的图文解答,甚至是电话问诊,希望我能够给他制定一个适合他自己的降尿酸方案。
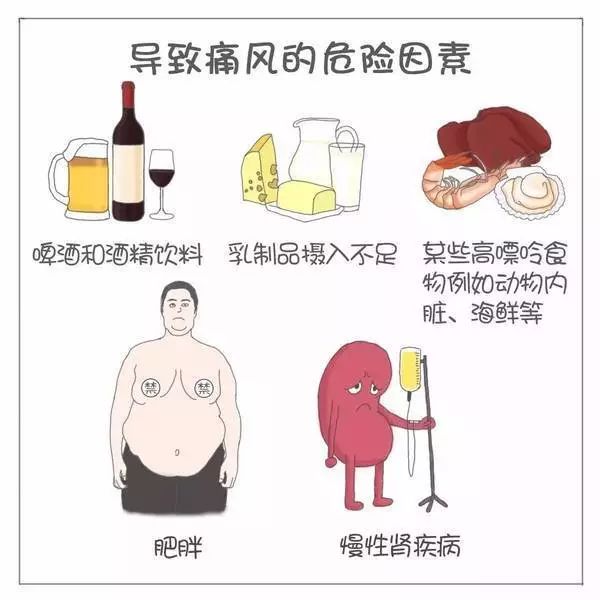
四、导致痛风发作的诱因
1、饮酒
乙醇导致血尿酸突然升高而诱发痛风发作,无论是白酒还是啤酒还是黄酒还是洋酒都一样。主要机制有三:
乙醇代谢使血乳酸浓度升高,而乳酸抑制肾脏对尿酸的排泄而致血尿酸浓度升高;
乙醇促进嘌呤代谢加速而使血尿酸浓度快速升高;
酒类可提供嘌呤原料,而且饮酒的同时大量摄入高嘌呤食物。
2、暴食
一次性摄入大量的高嘌呤食物,比如肝、肾等动物内脏,海鲜、牛羊肉等肉食,可使血尿酸快速升高。
此外,食物的加工方式也影响嘌呤的摄入量,肉汤中嘌呤含量远远大于肉食本身的嘌呤含量,所以,羊杂汤、涮锅汤等汤类是高危食品,痛风患者尽量少食汤类食品。
3、着凉
关节着凉,比如冬天未保暖夏天吹空调等,关节局部温度降低,血液中的尿酸容易在关节析出形成尿酸盐结晶而诱发痛风。醉酒后着凉是痛风发作的最常见诱因。
4、关节损伤
剧烈运动、走路过多等导致下肢关节慢性损伤,关节液中白细胞增多,尿酸刺激白细胞产生炎性细胞因子而导致无菌性炎症发作,诱发痛风。
5、药物和疾病
(1)一些药物干扰了尿酸从肾脏的排泄而导致血尿酸突然升高,这些药物有利尿剂,小剂量阿司匹林,免疫*制剂抑**环孢素,抗结核药吡嗪酰胺,大部分化疗药等;
(2)一些药物使组织细胞大量破坏,嘌呤大量释放导致内源性血尿酸突然升高而诱发痛风,这些药物包括大部分化疗药。
(3)凡导致人体细胞大量破坏的疾病,比如白血病、骨髓瘤、红细胞增多症、肌溶解、代谢性酸中毒、肿瘤放疗等,都会引起血尿酸突然升高。
6、降尿酸药

(印度非布司他)
非布司他、苯溴马隆等降尿酸药物使血尿酸浓度快速降低,痛风石表面溶解,释放出针状尿酸盐结晶也诱发痛风发作。
痛风发作时,原来规律使用降尿酸药者,继续使用;原来没有规律使用降尿酸药者,等痛风发作消失一周以上再启动药物降尿酸治疗。
7、感染
严重感染导致白细胞升高,组织细胞大量破坏,代谢性酸中毒等,引起尿酸产生过多和尿酸排泄障碍,血尿酸快速升高。
8、疲劳及作息紊乱
疲劳和作息紊乱导致机体能量大量消耗,代谢废物堆积,干扰了尿酸的排泄而诱发痛风发作。
9、急性肾功能衰竭
严重脱水、大量失血、肾损害药物或者药物过敏导致急性肾小管坏死和急性肾小管间质性肾炎,尿酸无法排泄,血尿酸升高而诱发痛风。
五、急性痛风发作如何处理?
痛风发作的处理只有一个目标,那就是迅速止痛,药物治疗是最有效的办法。
常用三类药物:秋水仙碱、非甾体类消炎药(解热止痛药)和激素,其中,前两者是一线药物,应该首选。
1、秋水仙碱
是治疗痛风的特效药,越早用药,疗效越好,超过36小时疗效明显降低。
具体用法:开始口服2片(0.5mg/片),1个小时后用1片,12小时后再用1片;以后每次1片,每天2~3次。
秋水仙碱的不良反应随药物剂量增加而增加,常见的有恶心、呕吐、腹泻、腹痛等胃肠道反应,症状出现时应立即停药。长期使用可导致转氨酶升高,白细胞降低,肾功能损害等。
2、非甾体抗炎药
也就是咱们常说的解热镇痛药,这一类药家族庞大,成员众多。常用的有扶他林、布洛芬等,以及新型的止痛药(选择性COX-2*制剂抑**)尼美舒利,美洛昔康,塞来昔布等,后者的副作用小,建议选择。
非甾体类消炎药主张早期和足量使用,即在发作的前2天给最大量,等症状缓解后迅速减至常规剂量,疗程4~10天。
这类药物常见的副作用是胃肠道症状,比如消化道溃疡、胃肠道穿孔、上消化道出血等,此外,长期使用还导致肾损害。应严格按药物说明书用药,而且禁止两种这类药物同时使用。
3、糖皮质激素
就是我们常说的激素,不首选使用,只有当上述两类药无效,或者肾功能不好不能使用上述药物时可选择使用。
使用中效激素比如泼尼松(强的松)或者甲泼尼龙,泼尼松的用法:0.5 mg/kg/日,相当于泼尼松或者甲泼尼龙每天6~7片,清晨一次顿服,用药2~5天后逐渐减量,总疗程7~10天。
激素长期使用的副作用很多,比如向心性肥胖、感染、糖尿病、胃溃疡等,短期使用问题不大,主要预防胃肠道反应比如胃和十二指肠溃疡、消化道出血等。
对严重痛风、剧烈疼痛者,可联合用药:比如秋水仙碱+糖皮质激素,或者秋水仙碱+非甾类消炎药。不提倡非甾类消炎药+糖皮质激素激素的联合,因为二者对胃肠粘膜的损害都很明显,容易导致消化道出血。
对无法避免的胃肠道反应,可同时使用抑酸药比如拉唑类药物(质子泵*制剂抑**)和胃粘膜保护剂等。
六、痛风发作的预防措施
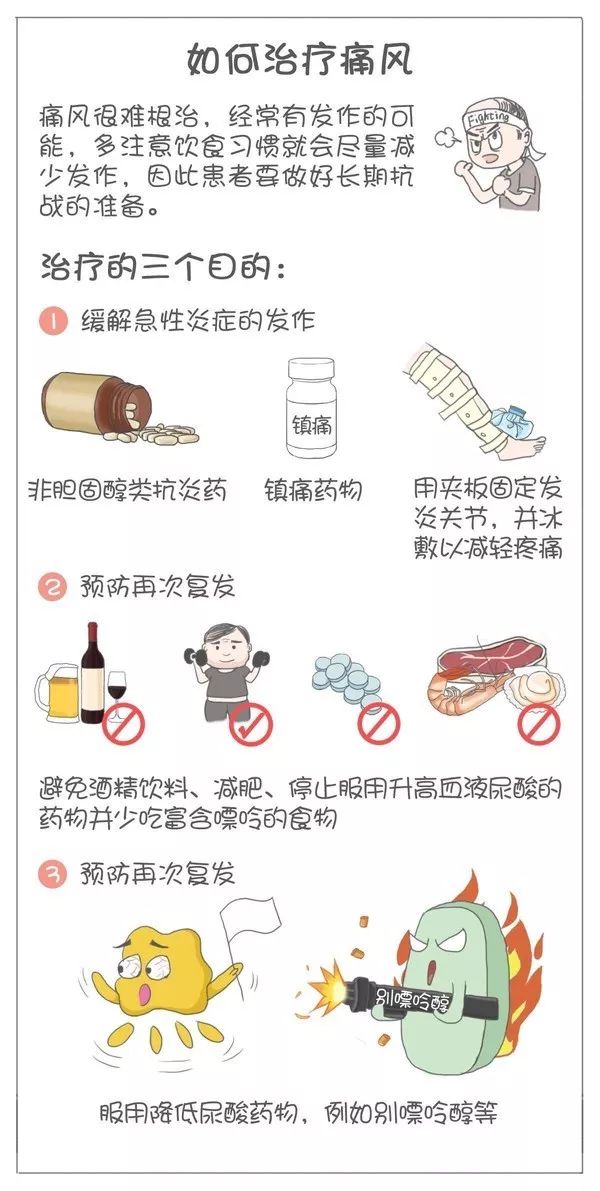
1、低嘌呤饮食
严格限制动物内脏、海产品和肉类等高嘌呤食物,鼓励多吃新鲜蔬菜,适量食用豆类及豆制品。
请注意:富含嘌呤的蔬菜(比如莴笋、菠菜、蘑菇、菜花等)、豆类及豆制品等与高尿酸和痛风发作的关系不大,没有必要严格控制。
2、多吃水果
水果富含钾离子和维生素C,可降低痛风发作的风险。可食用含果糖较少的水果,比如樱桃、草莓、菠萝、西瓜、桃子等。
3、大量饮水
可减少痛风发作次数,减轻痛风症状。如果心肾功能正常,建议多饮水,维持每日尿量2000~3000 ml。
可饮用牛奶及奶制品。
请注意:年轻人喜欢饮用的可乐、橙汁、苹果汁等含果糖饮料或含糖软饮料与酒精有同等的危害,应严格限制饮用。
咖啡可能降低发生痛风的风险。
4、禁酒
酒精干扰尿酸代谢,可增加血尿酸水平和痛风发作的风险,而且饮酒的量越大,痛风发生的风险越高。应当限制黄酒、啤酒和白酒,对红酒的限制有争议。
5、减肥
肥胖增加发生痛风的风险,减轻体重可降低血尿酸水平。
6、避免着凉
醉酒后着凉是痛风发作的最常见诱因。
7、避免关节损伤
剧烈运动、走路过多等导致下肢关节慢性损伤,关节液中白细胞增多,尿酸刺激白细胞产生炎性细胞因子而导致无菌性炎症发作,诱发痛风。
8、尽量避免升尿酸药物
一些药物干扰了尿酸从肾脏的排泄而导致血尿酸突然升高,这些药物有利尿剂,小剂量阿司匹林,免疫*制剂抑**环孢素,抗结核药吡嗪酰胺,大部分化疗药等。
七、降尿酸药物
研究发现,即使严格的饮食控制也只能降低70~90μmol的血尿酸。所以,使用降尿酸药物,将血尿酸控制在300μmol/L以下,可大大减少痛风的发作。
常见降尿酸药物有:减少尿酸生成的药物别嘌醇、非布司他,促进尿酸排泄的药物苯溴马隆等。不过,降尿酸药物需要在医生的指导下使用。
1、别嘌醇
成人初始剂量50~100mg/天,最大剂量600mg/天。肾功能不全的患者应减量,肾小球滤过率≤60ml/min时剂量为50~100mg/d,肾小球滤过率≤30ml/min时应禁用。
别嘌醇可引起皮肤过敏及肝肾功能损伤,严重者可发生剥脱性皮炎。
剥脱性皮炎是一种致死性的超敏反应,常发生在HLA-B*5801基因阳性者,同时应用噻嗪类利尿剂和肾功能不全者也易发生。HLA-B*5801基因在汉族人、韩国、泰国人中阳性率显著高于白种人,推荐在服用别嘌醇治疗前进行该基因筛查,阳性者禁用。
2、非布司他
初始剂量20~40mg/天,最大剂量80mg/天。对肾脏安全,轻中度肾功能不全无需减量,重度肾功能不全(肾小球滤过率≤30ml/min)时慎用。
不良反应包括肝功能损害、恶心、皮疹等。
随机对照研究中,相比使用别嘌醇,使用非布司他治疗的患者发生心血管血栓事件(包括心血管死亡、非致死性心肌梗死、非致死性脑卒中)的概率较高。
3、苯溴马隆
成人起始剂量25~50mg/天,最大剂量100mg/天,早餐后服用。对肾脏安全,肾小球滤过率20~60ml/min时,推荐50mg/天,肾小球滤过率<20 ml/min时,或者尿酸性肾石症患者禁用。
不良反应有胃肠不适、腹泻、皮疹和肝功能损害等。