本文原载于《国际呼吸杂志》2018年第10期
2017年10月30日,WHO发布了《2017年全球结核病报告》[1]。报告指出,自2000年以来,全球结核病治疗避免了5 300万患者的死亡,使结核病死亡率降低了37%。尽管取得了这些成就,但全球结核病负担仍然很重,消除该疾病的进展速度不够快,要达到WHO终止结核病的目标还有很长的路要走。为了全面了解目前结核病疫情、诊疗及研发创新情况,特对2017年全球结核病报告的要点进行解读。
一、全球结核病报告发布背景
WHO从1997年起,每年发布全球结核病防控报告,该报告的主要目的是提供一份全面且最新的结核病评估报告,涉及全球、区域和国家层面的结核病疫情,以及结核病预防、诊断和治疗方面的进展。每年的报告通过收集上一年度各个国家和地区的相关数据而形成。从2009年开始,WHO开通了网络系统以在线收集数据,每年3~5月向各个国家结核病防治规划(national tuberculosis programme,NTP)责任机构开放,收集数据,6~8月WHO组织专业人员对各国及各区域提交的数据进行审核、汇总和分析,9~10月份组织专家撰写全球报告并通常于10月中下旬对外发布。2017年全球结核病报告收集的结核数据来自201个国家和地区,共覆盖了99%的全球人口和结核病患者,也囊括了WHO194个成员国中的182个。
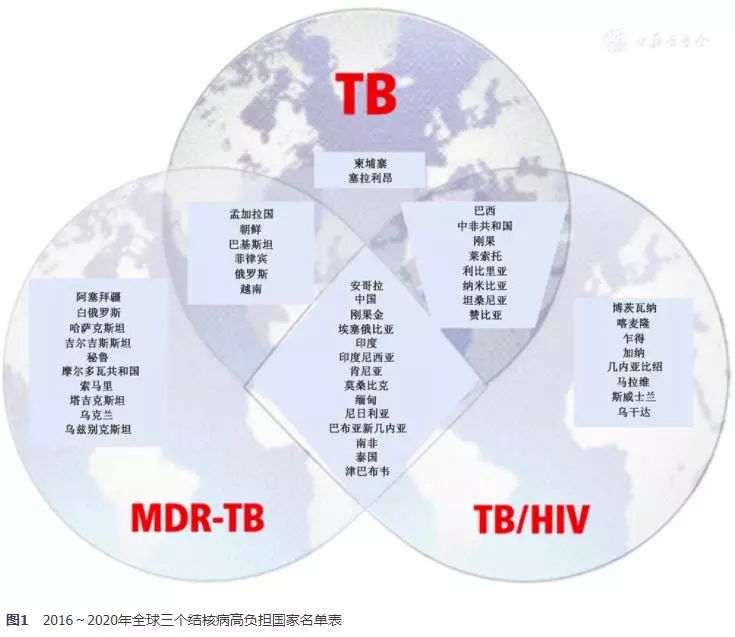
每年的报告框架基本一致,共八个章节,分别是概述、当前全球结核病防控策略及其目标要求、结核病的疾病负担、结核病的诊断和治疗(包括普通结核病、结核病合并艾滋病、耐药结核病)、结核病预防、结核病经费投入状况、基本医疗覆盖和社会保护、结核病研究与发展。此外报告还有4个附件,包括报告的数据来源、30个结核病高负担国家的报告、WHO六大区域的报告(非洲区域、欧洲区域、美洲区域、西太平洋区域、东地中海区域和东南亚区域)、以及各国各地区及区域和全球关键指标比较和汇总报告。高负担国家一直是结核病领域被广泛使用的概念,包括结核病高负担国家、结核杆菌/人类免疫缺陷病毒(tuberculosis/human immunodeficiency virus,TB/HIV)双重感染高负担国家和耐多药结核病(multi-drug resistant tuberculosis,MDR-TB)高负担国家三份名单,2015年之前这三类高负担国家个数分别为22个、41个和27个。2016年通过广泛征求意见,WHO重新定义并在2016~2020年间使用新的三个高负担国家名单,每份名单均包含30个国家,按照"20+10"的原则制定。即前20个为结核病发病绝对数最多的国家,另外10个为结核病发病率高但由于人口基数低未进入前20的国家且其结核病发病例数每年超过10 000例,或TB/HIV双重感染发病例数超过1 000例或MDR-TB患者发病例数超过1 000例。名单中的这些国家覆盖了全球83%~90%的结核病负担。三份名单共含48个国家,其中14个国家同时为三类高负担国家,具体名单详见图1。
二、全球结核病疫情负担
(一)2016年估算结核病发病
2016年,全球范围内估算有1 040万结核病新发病例,这个数字与去年持平,大多数估算病例来自东南亚区(45%)、非洲区(25%)和西太平洋区(17%)。发病例数居前5位的国家分别是印度(279万)、印度尼西亚(102万)、中国(89.5万)、菲律宾(57.3万)和巴基斯坦(51.8万),它们合计发病总数占2016年全球估算发病总数的56%,其中前三位国家结核病发病数占全球估算发病总数的46%。全球30个结核病高负担国家发病数占全球结核病负担的87%。
全球结核病发病率为140/10万,然而各国结核病发病率却相差很大,从大多数高收入国家低于10/10万到多数结核病高负担国家(150~300)/10万不等,还有少数国家如朝鲜、莱索托、莫桑比克、菲律宾和南非均高于500/10万。从发病率变化的总体趋势来看,与之前全球结核病报告一致,结核病发病的绝对数和发病率均在缓慢下降,从2000~2016年,结核病的发病率年递降率为1.4%,2015~2016年下降率为1.9%,而要实现终止结核病策略的目标,到2020年发病率年递降率需增加到4%~5%。
(二)2016年结核病死亡
2016年全球约167万人死于结核病,结核病是全球十大死因之一,是高于包括艾滋病在内的传染病中的头号杀手。其中HIV阳性患者因结核病死亡例数为37.4万,HIV阴性患者因结核病死亡例数为130万。全球82%HIV阴性的结核病死亡病例主要发生在非洲区域和东南亚区域,其中印度HIV阴性患者结核病死亡例数最高,占全球33%。2016年,全球HIV阴性人群结核病死亡率为17/10万,而各国的死亡率差异很大,从多数高收入国家低于1/10万到多数非洲及亚洲高负担国家(孟加拉国、朝鲜、印度尼西亚、缅甸、巴布亚新几内亚)高于40/10万不等。从结核病总体死亡趋势来看,从2000~2016年,全球HIV阴性人群的结核病死亡绝对数和死亡率一直在下降,死亡例数从180多万下降到130多万,结核病死亡率共下降了37%,平均年递降率为3%,2015~2016年死亡率下降了3.4%。
(三)2016年耐药结核病负担
2016年全球估算4.1%的新患者和19%的复治患者是MDR-TB/利福平耐药结核病(rifampicin resistant tuberculosis,RR-TB)。全球估算新发MDR-TB/RR-TB患者约60万例,其中MDR-TB患者约49万例,占82%。MDR-TB/RR-TB发病例数居前三位的国家分别是中国、印度和俄罗斯,占全球发病总例数的47%。2016年全球约有24万例患者因MDR-TB/RR-TB死亡。耐药监测及耐药专项调查获得的数据可用于估算登记发现的肺结核患者中可能的MDR-TB/RR-TB患者例数,即对所有登记报告的结核病患者均使用WHO推荐的诊断工具检测异烟肼和利福平耐药情况,照此推算,2016年全球可发现MDR-TB/RR-TB患者估算总数约为35万。针对二线抗结核药物耐药监测及专项调查数据分析显示MDR-TB患者中广泛耐药结核病(extensively drug resistant tuberculosis,XDR-TB)患者所占比例约为6.2%。
三、全球结核病的发现和治疗现状
(一)全球结核病发现情况
全球结核病的发现指全球结核病患者登记报告情况。2016年全球登记报告的结核病患者660万例,其中新报告病例(包括新发病例和复发病例)630万例,复治患者30万例。在新报告患者中,85%为肺结核患者,约540万例,其余15%为肺外结核患者,约90万。在540万新发或复发肺结核患者中细菌学确诊的肺结核病例约占57%,约为308万,其他病例为临床确诊病例,主要基于症状、影像学或组织病理学。
2016年全球估算新发结核病患者1 040万例,而登记报告的肺结核病患者仅为630万例,还有410万例未被登记或未被诊断,占同年全球新发病例的39%。通过一系列措施的实行,虽然上述差距较之去年有所减少,但始终不容乐观,造成上述差距的原因主要为:①漏报,即对发现的肺结核患者没有填写及上报传染病报告卡;②漏诊,即诊断不全面或一种疾病症状掩盖了另一种疾病的存在等原因,致使诊断上产生遗漏未能发现肺结核患者;③新发结核病估算值并非全来自流行病学调查数据或监测数据,故与实际登记例数的差距会存在偏差。此次报告中WHO首次对漏诊漏报及未纳入治疗情况的国家进行了公开点名。估算结核病发病例数与实际登记报告例数之间缺口的76%归咎于10个国家,其中印度、印度尼西亚和尼日利亚上述差距最为严峻,分别为8%~25%不等,几乎占据全球总缺口的50%。漏报问题反映出相应国家肺结核管理制度不够健全和完善,而漏诊问题及所涉原因较多,与当地诊疗条件和能力有关,与患者经济条件及患者对结核病认知有关,同时也与当地所用结核病诊断工具的敏感性和特异性不高有关;漏诊往往会导致患者贻误最佳治疗时间,同时造成疾病的传播。2017年第48届全球肺部健康大会上,伦敦卫生及热带医学院卫生政策研究教授Mishal S Khan指出,结核病诊断延误,是结核病难以消灭的重要原因之一。针对上述问题,除加强登记报告管理工作以减少漏报外,可通过对特定人群开展活动性肺结核的系统筛查来提高结核病的发现率以减少漏诊。WHO建议对细菌学确诊患者的密切接触者、HIV阳性和尘肺患者开展系统筛查。同时,根据各国肺结核流行状况来决定是否对其他高危人群开展系统筛查。
关于一线抗结核药物药敏试验和MDR-TB/RR-TB的发现,2016年,全球360万细菌学确诊的新患者及复治患者中,39%即140万例报告了利福平药敏试验结果,新患者中检测覆盖率为33%,复治患者中检测覆盖率为60%,较2015年的25%和53%有所提高。2016年,全球检出并登记MDR-TB/RR-TB患者约15.3万例,约占可发现MDR-TB/RR-TB患者估算总数35万的44%,占MDR-TB/RR-TB患者估算发病总数60万的26%。同前,报告MDR-TB/RR-TB发病例数与其估算发病例数之间的缺口产生的三个主要原因依旧是对发现的耐药结核病患者存在漏报,对耐药结核病患者的诊断不足,过高估计了耐药结核病的发病情况。关于二线抗结核药物药敏试验和XDR-TB患者发现,2016年,在登记报告的MDR-TB/RR-TB患者中,39%患者进行了针对氟喹诺酮类药物和二线注射剂的耐药性检测,全球72个国家共报告发现了8 014例XDR-TB患者,报告数居前5位的国家分别是印度(2 464例)、乌克兰(1 195例)、南非(967例)、白俄罗斯(572例)、中国(525例)。
(二)全球结核病治疗覆盖情况
结核病的治疗覆盖率指在规定年份发现并进行治疗的新发及复发患者例数占同年估算的结核病发病例数的比例。2016年全球结核病的治疗覆盖率从2000年的35%和2010年的53%增长到61%,WHO美洲、欧洲和西太平洋区域超过了75%,在30个结核病高负担国家中,巴西、中国、俄罗斯、越南和津巴布韦治疗覆盖水平最高,均超过80%。2016年全球约有13万例MDR-TB/RR-TB患者登记治疗,占估算发病例数60万的22%(即治疗覆盖率为22%),登记治疗的MDR-TB/RR-TB患者例数与其估算发病数之间缺口的75%归咎于10个国家,其中中国治疗覆盖率为仅为9.3%(5 405例/58 000例),与印度共同占总缺口的39%。2016年接受MDR-TB治疗人数占当年登记报告的MDR-TB/RR-TB患者数的85%(130 000例/153 000例),在14个MDR-TB高负担国家及美洲和欧洲区域这一比例超过90%,然而在非洲区域和西太平洋区域这一比例很低。2016年,MDR-TB/RR-TB纳入治疗例数占登记确诊的MDR-TB/RR-TB例数的比例不足60%的MDR-TB高负担国家为中国(50%,5 405例/10 898例)和南非(59%),这样低的比例反映出患者发现的进展远超过能提供治疗的能力,同时也可能反映数据收集系统能力不足。这些国家发生耐药结核病传播的风险更高,需更多努力降低登记MDR-TB/RR-TB患者例数与纳入治疗例数间的差距。
(三)全球结核病治疗转归
该部分重点讲述2015年开始采用一线抗结核药物治疗方案的患者治疗转归,以及在2014年开始采用二线抗结核药物治疗方案的MDR-TB/RR-TB患者治疗转归。2015年(因为治疗队列是2015年的队列)全球新发和复发的590万肺结核患者的治疗成功率为83%,和2014年齐平,治疗成功率最高的地区是西太平洋地区,达到了92%,其次是东地中海地区为91%,欧洲(由于治疗失败率和死亡率高所致,主要受较多MDR-TB/RR-TB的影响)和美洲(由于丢失率高缺失数据导致)地区最低,为76%。30个结核病高负担国家仅有7个治疗成功率超过90%,中国的治疗成功率为94%。全球共有138个国家报告了在2014年开始接受MDR-TB治疗的患者转归情况,每年报告的病例数随时间稳定增加,2014年达到99165例。总体来说,2014年MDR-TB/RR-TB治疗成功比例为54%,死亡为16%,失访为15%,治疗失败为8%,无转归信息比例为7%。全球有52个国家2014年报告了在2014年接受治疗的6904例XDR-TB患者治疗转归情况,治疗成功比例为30%,死亡为28%,治疗失败为21%,失访或未评估治疗转归结果为20%。
上述治疗转归数据表明,耐药患者治疗成功率低。目前随着WHO推荐的9~12个月短程MDR-TB治疗方案及耐药结核病新药如贝达喹啉和德拉马尼在全球的逐步推广使用,耐药结核病治疗转归得到改善。目前在非洲和亚洲使用耐药结核病短程治疗方案的国家达35个,并获得87%~90%的治疗成功率。在去年第48届全球肺部健康大会上发布的STREAM第一阶段MDR-TB临床试验初步结果表明,MDR-TB 9个月治疗方案效果与2011年WHO指南推荐的20~24个月治疗方案的效果相当,进一步证实了短化方案的疗效。目前,我国对耐药结核病的治疗方案仍以标准的20~24个月方案为主。鉴于国际上也已取得的可靠证据,推进耐药结核病短程化疗方案在我国的验证、评估及推广已迫在眉睫。同时为了进一步提高MDR-TB/XDR-TB治疗转归,全球越来越多的国家开始使用新药贝达喹啉及德拉马尼,截止2017年7月,使用这两种新药的国家分别达到89个和54个。在我国,新药贝达喹啉于2016年底获得了国家药监局审批,德拉马尼也在近期获得上市批准,这些新药为抗击耐药结核病提供了强有力*器武**,也为探索新的短程方案的药物组合提供了更多的可能。在新药带来治愈希望的同时,全球结核病领域的专家们清醒的意识到保护抗结核新药、促进其合理使用,减少耐药发生,才能使这些等待半个世纪才出现的新药能保持长久的战斗力。
四、全球结核病领域研究和创新进展
加强研究和创新是终止结核病策略的三大支柱之一,WHO已经制定了促进结核病研究的全球行动框架,旨在促进高质量的研究,以终止国家范围内和全球水平结核病的流行。2017年,新诊断技术、新药和新治疗方案及疫苗开发一直在推进中,但是进展缓慢。
诊断技术方面,2017年没有显著突破,原计划在2017年对一种新的、名为GeneXpert Omni的诊断平台进行评估以替代GeneXpert被推迟至2018年启动现场评估。此外,其他诊断产品及方法如潜伏结核感染的诊断,结核病转归生物标记物监测等仍需进一步研究。
新药与抗结核治疗新方案方面,现有17种药物处于Ⅰ期、Ⅱ期或Ⅲ期临床试验阶段,其中8种药物为新研发的抗结核药物,另外2种新药贝达喹啉和德拉马尼根据Ⅱb期数据获得了快速通道审批或有条件性审批,目前两药均进入临床Ⅲ期试验阶段;还有7种增加适应症的药物,包括莫西沙星、左氧氟沙星、利奈唑胺、氯法齐明、利福喷汀、高剂量利福平和硝唑尼特,以行进一步评估和验证。上述新药或扩大适应证的药物为药物敏感结核病及耐药结核病的治疗方案的摸索和改善提供了选择的空间。全球目前共有7大针对药物敏感结核病或耐药结核病的抗结核新治疗方案处于临床Ⅱ期及Ⅲ期试验阶段,包括ACTG5343 DELIBERATE trial、MDR-END trial、TB PRACTECAL trial、Nix-TB trial、STREAM trial、NExT trial、endTB trial。
疫苗研发方面,目前全球有12种正在进行临床试验的候选疫苗,其中3种处于Ⅰ期临床试验阶段,另外9种处于Ⅱ期或Ⅲ期临床试验阶段,其中包括用于预防结核感染的候选疫苗及预防结核潜伏感染进展为结核病的候选疫苗。