以《我不是药神》中的“格列宁”现实原型“格列卫”为例,从发现靶点到2001年获批上市,这款可以有效控制慢粒白血病人染色体变异的药物,耗费了约50年的时间。制药企业诺华投资超过50亿美元,成就了数位美国科学院院士,甚至还被认为催生了两项足以获得诺贝尔奖的重大发现。
但是面对如此巨大的风险投入和漫长的时间周期,中国的VC/PE显然更热衷于追逐虚无飘渺的新概念,对于药物研发不敢投也不愿投;而在国内大型制药企业方面,资本的积累还远远不足,不但很难承担独自的药物研发工作,也很难负担对小型制药公司的收购。
然而格列卫,只是目前价格高昂的药品中的冰山一角。健康与每个人都息息相关,通过观影,我们逐渐有了新的启示。

(图)瑞士诺华制药开发的“格列卫”可将慢粒白血病患者的五年生存率提升至90%
这个格列卫,到底是什么?
《我不是药神》电影中的特殊主角-“格列宁”,真实世界叫格列卫,预计会在未来很长一段时间成为热搜头条。
格列卫是甲磺酸伊马替尼的商品名,是国际医药巨头诺华公司研发的针对慢性粒细胞白血病(CML)的小分子靶向药。
CML是由于染色体发生易位产生一种新的融合基因,该融合基因可以编码出BCL-ABL融合蛋白,具备强酪氨酸激酶活性,通过激活多条信号通路,导致细胞恶性增生。
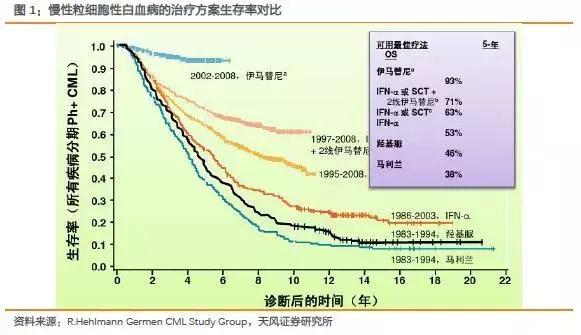
1980年以前,CML主要是通过羟基脲和马利兰进行治疗,据统计5年生存率低于50%。
1983-1998年主要使用干扰素进行治疗,生存率有提升,但是仍处于较低水平。
直到2001年伊马替尼上市,生存率显著提升,副作用小,为CML患者带来了新的希望。
伊马替尼的出现颠覆了传统的治疗方案,长期跟踪下来,5年生存率达到93%,相比于最初的治疗方案马利兰等,患者生存率显著提升。
对于患者而言,伊马替尼成为维系生命的必需品。
7 月 5 日,豪森伊马替尼收到 CDFA 批件,成为该药品首家获得通过一致性评价的企业(通过一致性评价意味着与原研药质量和疗效一致)。
上世纪八十年代,慢性粒细胞白血病的致病原因被找到,主要是由于染色体易位导致的连锁反应,引起络氨酸激酶的活性不断增强。
如何抑制络氨酸激酶的活性成为研究重点,1990年先导化合物被发现具有蛋白激酶抑制活性,但是不具备选择性,1994年发现具有抑制选择性的Bcr-Abl蛋白,并于1996年进入临床研究,2001年正式上市。

诺华的格列卫(伊马替尼)2001年在欧洲及美国上市,当年就已经实现2.57亿美元销售额,随后逐年提升,2011年全球销售额达到46.59亿美元,年复合增长率高达33.6%。
随着近年来诺华的格列卫产品专利到期,仿制药迅速崛起,格列卫全球销售额逐年下降,2017年全球销售额为19.43亿美元。

直到现在,伊马替尼依然是主要的治疗手段之一,2017年国内样本医院销售额超过7亿人民币,伊马替尼国内专利虽然已于2013年到期,但是目前诺华的格列卫仍然占据主要的市场份额。
伊马替尼被Science杂志评为“癌症治疗领域的里程碑”,开创了小分子靶向药物的先河,2001年通过“绿色通道”快速审批,仅用了两个半月就上市销售。
电影采用了格列卫这个经典案例,2002年,陆某被查出患有慢性粒白血病,医生推荐使用诺华生产的格列卫(伊马替尼),一月一盒,一盒23500元,两年间花费近60万元,花光了一生的积蓄。

2004年,陆某偶然间了解到印度仿制药格列卫,尝试使用后发现效果与诺华生产的相当,价格仅为4000元/盒,随后陆某将自身经历在病友群里宣传,并且帮助病友购药,廉价的仿制药成为病友的希望,陆某也被病友们称为“药侠”。
格列卫,只是目前价格高昂的药品中的冰山一角。
正是因为天价的药品,暗培了巨大的“仿制药”需求。
中国一年新增肿瘤患者约429万(来源:《CancerStatisticsinChina,2015》),如果简单按照人均年支出5万来计算,这已经是超过2000亿的市场。
在全球自由竞争的大环境下,有需求就有需求供应者,印度作为全球最大的仿制药国家,被称为世界药房。
如同影片中所述,仿制药,尤其是印度仿制药,是非常完善和成熟的产业链,其有效成分与原研药几乎无差别,其合规性和质量控制也是受当地药监局的监控。
从理论上而言,其生物等效性和安全性都无差别,然而由于没有研发的投入,只有制造成本,导致其定价和原研药有巨大的价格鸿沟而在病患人群中成为了救命的稻草。
(图)印度仿制药格列卫
“那药假不假,我们能不知道吗”—印度工业体系-仿制药的天堂
电影里面警察追查“假药”,抓了很多患者,在看守所,警察让患者们供出“假药”的源头,众人皆沉默不语,在他们看来,一旦仿制药源头被切断,他们的生命将不可避免在病魔肆虐下再次驶向终点,一位老太太希望警方不要查下去,满含泪水述说,三年时间,吃正版药,房子吃没了,家人也吃垮了,而仿制药假不假,作为患者,他们是很清楚的。
在这些患者看来,救命的仿制药并不是“假药”。
仿制药概念始于1984年的美国“Hatch-Waxman法案”,法案规定,只要新厂家证明自己的产品与原研药生物活性相当便可仿制,法案通过简化申请步骤以期新厂商能够认领当时专利过期而无人问津的150多种常用药。
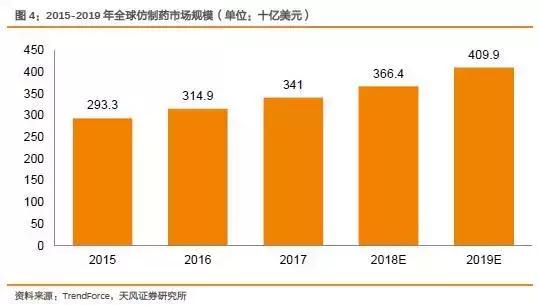
随后,仿制药市场迎来了蓬勃发展,根据TrendForce预估,2019年全球仿制药市场规模将达到4099亿美元,2015~2019年复合增长率为8.7%。
仿制药使得不享有专利的厂商大大减少临床试验费用,进而大幅度节省药费,在美国逐渐受到欢迎,而政府及私人部门出于减缓医疗支出增长的目的也推崇仿制药。
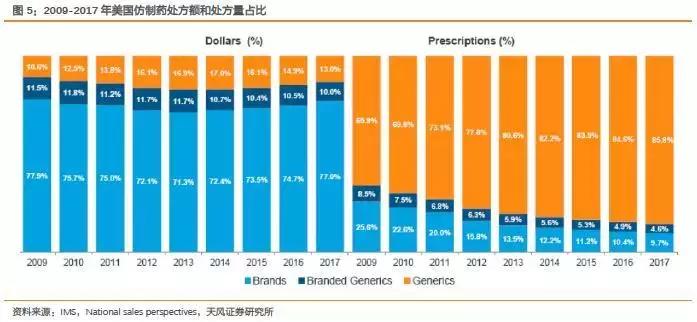
IMS数据显示,在美国医药市场,仿制药占处方药量的比例从2009年代早期的66%增至2017年的86%,虽然金额上只有13%(相对于专利药,仿制药价格很低),但处方量无疑占据主流。
处方药使得美国用药成本大为节约,IMS数据显示,2013年仿制药的使用为美国节省2,390亿美元,2004-2013共节约1.5万亿美元。
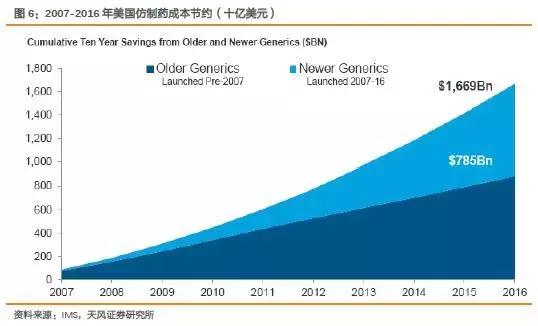
随着专利药到期,仿制药将迎来更大的市场空间。
目前全球范围内的药品专利到期将迎来高峰期,每年将有众多重磅药品专利到期,2010-2020年年均专利到期的药品数量接近200个。
EvaluatePharm预测,2014-2020间将有约2600亿美元的药品面临专利到期风险,而其中将有46%的市场份额被仿制药替代。
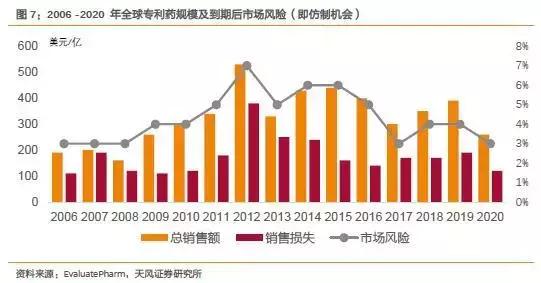
专利药的到期,对于原研药企而言是件不幸的事,然而对于患者而言,都将成为喜讯。
这意味着,从前昂贵的药品,在不远的未来,都会出现很多“便宜的好药”,我们不再需要如履薄冰的踩着法律的红线去印度寻求一线生机。
印度仿制药,全球的廉价药房
印度一直有着“世界药房”之称,在于其仿制药产业十分发达,以其价廉物美的特点流行全球。
印度仿制药历程已40多年,印度政府对于跨国药企专利的漠视以及强制许可制度,使得印度仿制药产业从无到强,走出了一条扭曲而独特的道路。
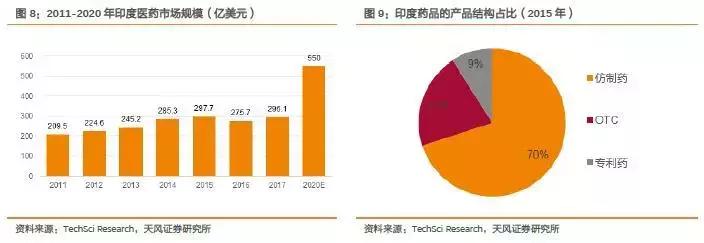
根据国外咨询机构TechSciResearch的数据显示,印度医药市场规模稳步增长,从2011年的210亿美元增长至2016年的280亿美元,年复合增长率5.64%。
随着印度中产阶级人口比例增加,社会医疗基础设施与保障体系的完善,预计到2020年印度医药市场规模将突破500亿美元。
政府的默许以及政策的支持使得印度药企仿制风气浓厚,而本土研发能力相对较弱。
以2015年为例,仿制药占比达到70%,OTC药物占21%,专利药仅占9%。
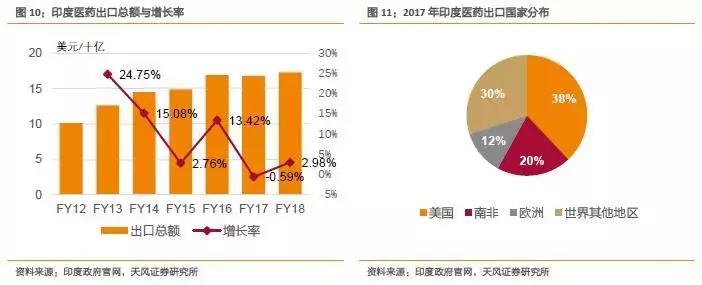
印度是全球主要的药物出口国家,更是美国仿制药的最大进口来源国
印度仿制药的世界影响力是毋庸置疑的,印度是全球主要的药物出口国家,印度的药品销往全球包括美国、英国、德国等在内的数十个国家,更是美国仿制药的最大进口来源国。
根据印度政府官网数据,印度有超过500家经过美国FDA认证的制药工厂,印度出口数据显示,从2012年至2016年,出口总额由101亿美元增长至169亿,年复合增长率13.73%。
从出口国家占比来看,美国是印度总体药品的主要出口市场,2017年占印度总体出口的38%,2016年医药出口占印度全国出口总额4.9%。
印度仿制药,在欧美规范市场已经具有一席之地
美国作为印度医药的主要出口国之一,其医药进口规模对印度医药行业有着举足轻重的作用。
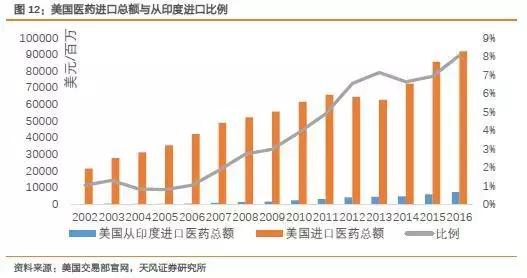
根据美国交易部进出口数据,2002年,美国共进口216亿美元医药,其中从印度进口约2亿美元,占比1%。
从2002至2016年,美国进口医药年复合增长率为10.9%,总额达到920亿。其中从印度进口占8.1%,总额74亿。
2002至2016年印度出口至美国的医药总额年复合增长率为28.5%。
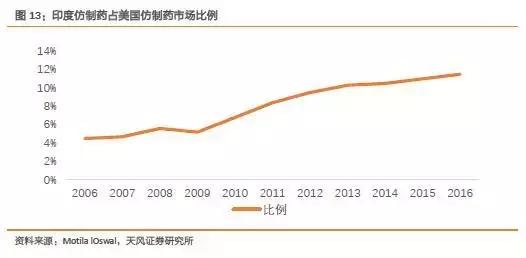
从仿制药角度,根据MotilalOswal调研数据显示,印度仿制药在美国仿制药市场比例逐步提高,从2006年的4.5%增长到2016的11.5%。
印度仿制药的发展阶段我们以时间为主线,从专利法规与国际环境影响等角度简要说明印度仿制药行业发展阶段。

第一阶段:医药产品专利取消,本土医药企业以低价占领市场,逐步取得竞争优势
20世纪50年代,印度还沿用英国统治时期的产品专利法,印度本土企业没有能力研发新药,而只能代理销售国外药企的产品或者少量生产销售一些专利过期的产品。
1960年刚成立的兰伯西(Ranbaxy)仿制罗氏镇定剂苯甲二氮Valium成为转折点。Ranbaxy通过仿制的方式,能够解决印度好药短缺的问题,为穷人提供物美价廉的药品,为政府所推崇。
1970年印度政府出台《专利法》,将原有的产品专利保护转变为工艺专利保护;规定"只保护制药工艺,不保护药品成分",对食品、药品等只授予工艺专利,不授予产品专利,使印度制药企业可以合法仿制跨国医药企业的原研药,这是印度仿制药起步的关键契机。
此法颁布后几十年间,印度仿制药产业飞速发展,药企数目由1970年2000多家增长到2005年超过2.5万家,与此同时,药企投资也迅速水涨船高。
随后,印度政府还颁布了严格的药品限价法令,以及限制国外药企在印度的生产和销售能力的其他法令。
1973年印度发布了外汇管制法规(ForeignExchangeAct),规定在印度经营的公司中,外资股份占比不能超过40%。这一严格限制,使原有外资医药企业大量流出。
印度本土企业依靠低廉的劳动力和原材料优势迅速占领市场。同时,已经具有一定经验、技术与资本的本土企业开始向欧美出口原料药、制剂等,通过成本优势,逐步进军国际市场。
第二阶段:确立竞争优势,并购频繁发生,进一步扩张国际市场
1994年,印度签署了《与贸易有关的知识产权协定》(TRIPS协议)。协议给予了发展中国家10年过渡期。在这一时期内,印度接受医药产品专利申请,但仍不授予医药产品专利保护。
印度制药企业充分利用TRIPS协议关于过渡期的规定,仍然可以合法地仿制专利药品,加快扩张国际市场。
1999年印度废除FERA,彻底解除了对外国投资的限制;2002年《竞争法案》通过,印度政府开始同等对待外国投资企业和本土企业。
2000年起,印度制药企业在国外市场开展了频繁的并购。2000年Ranbaxy收购Bayer下属德国仿制药企业Basics;2002年收购日本NihonPharmaceuticalIndustry10%的股权,进入日本市场;2002年DrReddy’s收购MeridianUK,成功进入欧洲市场等等。
第三阶段:跨国合作增加,研发投入增大,重点布局生物仿制药
随着专利制度逐渐与国际接轨,印度本土企业以往的专利制度优势减弱,这也促进了本土医药企业创新与研发。
2005-2006年,印度50家领先企业的R&D投资达到4.95亿美元,比上一年增长了26%。同时,跨国企业对印度市场兴趣增大,通过合作,并购等方式进入印度。
2006年DrReddy’s成为默克两种药物在美国的授权仿制合作伙伴;2007年Ranbaxy与Zenotech建立联盟,获得了抗肿瘤产品线的全球销售权;
2008年日本第一三共公司收购了印度最大的制药企业Ranbaxy;
2010年9月雅培公司收购了PiramelHealthcare公司的医疗业务部门,成为印度最大的仿制药生产企业;2011年与FuJIFILM成立合资公司进行研发、生产与销售。
另一方面,随着一些生物制药产品的专利陆续到期,生物技术仿制药将会获得更大的市场。2012年,印度发布了《生物制剂类似物标准指南》,它对质量,流程与试验审批等做出了规范。
由于成本远比生物制药成本低,生物技术仿制药越来越受到各国消费者的欢迎,发展前景广阔。
正因为如上所述,才有了《药神》这样鲜活的故事,你说是人生也好,是社会问题也好,是价值输出也好,作为一名医药分析师,我们看到了中国医药行业任重道远的使命。
“是诺瓦公司救了慢粒白血病人,不是印度仿制药,更不是被告”—高昂的药价是蘸血的馒头,是否具有合理性?
作为普通观众观影时大多可能会有一个疑问,为什么正版药“格列宁”这么贵,而且药企不降价,70-90%的毛利率,这是蘸血的馒头,吃的下去吗?
引用一句话,第一颗药品的价格是50亿美金,第二粒的价格是5美金。我们只看到了在药企盈利阶段的巨额利润,但是我们看不到的是冰山下同样巨额的投入。创新药价格高昂有其合理的原因,从供给和需求角度来分析,在于:
1.供给(研发周期长、费用投入高)
2.需求(患者刚需、潜在使用人群有限),从商业角度讲,这些都会导致药企对创新药定高价。
专利药高价供给端原因:研发长周期、高风险、高投入
专利药研发周期高达 10 年以上
从供给角度来看,创新药的产生是从成千上万种化合物中筛选,经过层层淘汰,最后才有可能产生仅有一个药物,人工和研发成本高昂,失败风险极高。
从时间周期上来看,首先需要经过3-6年的药物发现及临床前期过程,通过后将经过严格的临床三期试验,志愿者数量逐步扩大,耗时最长,平均需要6-7年,可见研发周期之长,投入之大。

研发投入大,国际巨头每年研发费用最高超过 100 亿美元
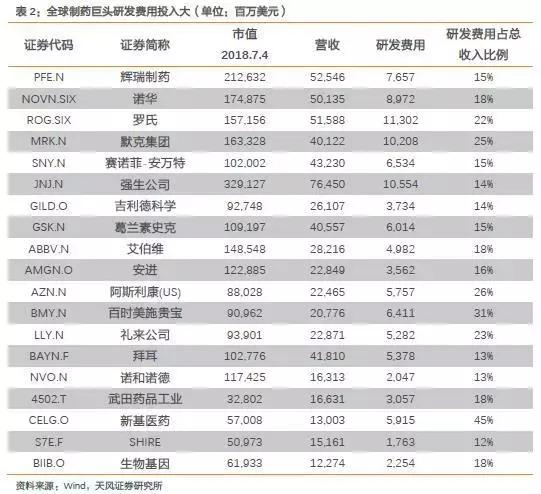
从另外一个供给的角度来看,开发药物投入巨大,制药巨头每年上百亿美元的研发投入。
PharmExec近期公布了2018年全球制药企业排名TOP50,我们根据顺序选取创新制药企业,每年营收都达到了惊人的百亿美元以上.
例如辉瑞2017年营收达到了525亿美元,尽管如此,创新型制药企业每年都需要投入巨额研发费用,制药巨头平均每年研发费用占收入的比例为20%,例如新基医药甚至达到了45%,巨大的研发投入是药物创新的基础。
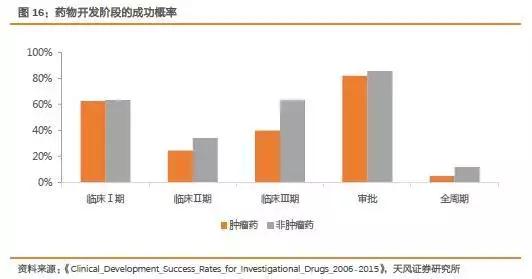
研发成功概率低,肿瘤药整体成功概率仅有 5%
根据十年的药物开发统计数据,肿瘤药整体成功概率仅有5%左右,低于其他非肿瘤药。
相比于其他阶段,临床II期成功概率最低,肿瘤药在这个阶段成功概率仅约为25%左右。整体来看,药物开发的成功概率偏低,失败风险大。
创新药供给侧壁垒高,并非一般企业能够支撑,诺华累计投入数百亿资金研发,最终能保证研发成功的只有21种,能够大卖的更是只有格列卫等几款,风险与利益共存,如果没有专利期保护政策,几乎没有一家企业愿意承担如此高风险、长周期、高投入的药物研发,创新药物从何而来。
专利药高价需求端原因:小部分群体的必需品
肿瘤发生率逐年提升,根据美国1974-2015年的肿瘤发病统计,每年发病率由1975年的每十万人400病患提升至约每十万人450病患,整体呈现上升趋势,但是肿瘤仍然不属于常见病,且肿瘤的分类复杂,大部分药品只有很窄的适应症。
相比于普药而言,肿瘤对应药物的潜在使用人群仍然十分有限,这也是肿瘤药价格高昂的原因之一。
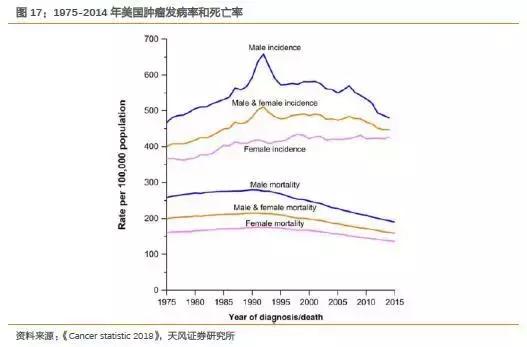
各类创新型肿瘤治疗药物的出现,明显提升了肿瘤患者的生存率。
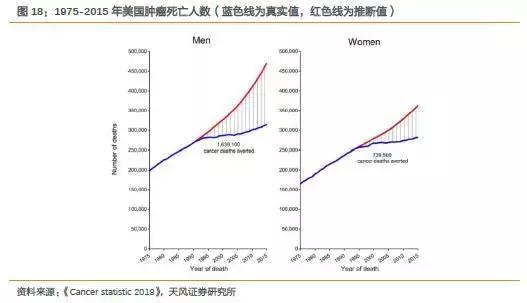
下图蓝色线是每年实际肿瘤死亡人数,在上世纪90年代出现拐点,死亡人数增速下降明显,得益于各类创新型药物的出现。
如果没有创新药,每年肿瘤死亡人数在沿着红色线快速提升。
因此,创新药对于肿瘤治疗而言意义重大。
而电影中提到的慢性粒细胞白血病治疗方案为例,参考2016NCCN指南数据,中国的患病人群约为5-8万人(发病率0.39-0.55/10万人),全球约为74万人(发病率1/10万人)。一款新药在使用人群有限,开发商为了能够收回成本,必须选择高定价策略,这也是限制了药品大范围销售,因此需求紧张同时也是创新药价格高昂的重要原因。
如此多的风险、投入、时间成本,如果没有巨额的利润作为奖赏,世界的创新就戛然而止。创新停止,未来将不再有新的好药能够治愈疾病。
电影中在程勇庭审现场,诺瓦公司(指代诺华公司)的原告律师陈述到:“是诺瓦公司救了慢粒白血病人,不是印度仿制药,更不是被告(程勇)”,虽然听起来略微冰冷,但是却道出了一个理性的事实,没有创新的原研药,怎么会有仿制药呢?是创新药肩负起了攻克人类疾病,拯救生命的重任,其理应被重视和保护。
原创和专利保护是世界科技前行的护航者,药企是医学的发展的巨大推动力之一,扼杀了创新,也就扼杀了人类的未来。政策的支持和保护,是创新的土壤。
目前为止,创新药供给和支付的政策,都已经整装待命,中国优质药企产业转型,开启新的一轮医药“升维时代”。
“假药别碰了啊,正版药进医保了”—政策助力,我国进入创新药、高端仿制新时代
无论是规范的医药市场如美国,还是刚刚起步的中国,真实的临床需求刺激创新产品的供给,最终回到需求,本质上是一个螺旋上升的正向循环。
CFDA准入制度的改革和未来医保动态调整机制的实现从制度的角度打开了循环过程中的瓶颈,从供给和支付端都逐步打开了创新药的市场,使得整个产业以更快的速度螺旋上升。
同时叠加上产业本身从技术层面的日新月异,国内处在转折点上的医药制造业行业属性正逐步由迭代速度较慢的制造业逐步转为迭代速度更快的高新技术行业。
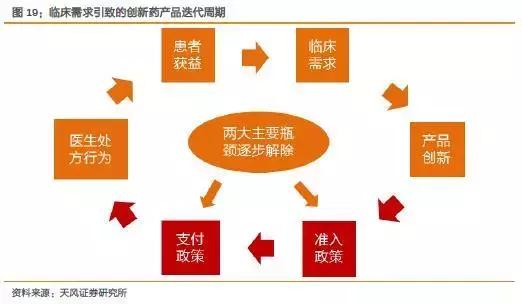
根据创新药的产品周期迭代,我们急需解决的是准入和支付的政策。政策滞后技术的现状,在近几年产生了巨大的变革,我们看到,新一轮结构性的医药行情在逐步浮出水面。
有药可用,药品的可及性解决基础需求
我国医药政策的发展正逐步向规范化、合理化,前行在正确的的道路上。从时间上看,2015年实际上可以看成药政改革的关键的新起点,从2015年7月临床数据自查开始至今相关政策文件条例超过60余条,涉及临床、审评审批以及上市全环节。
2017年10月8日*共中**中央办公厅、国务院办公厅印发《关于深化审评审批制度改革鼓励药品医疗器械创新的意见》,向社会全文公布。
《意见》具有深远的影响,其意义在于为我国医药产业未来发展做了顶层设计,其中两大主题会持续贯穿未来医药行业发展:即鼓励创新,同时也鼓励高端仿制,提升中国制药工业的创新和制造水平。
通过鼓励创新、优待创新,提高我国企业创新研发的实力与积极性,让老百姓吃上先进药;
通过仿制药一直性评价提升制造水平,让老百姓吃得起好药、也能放心吃药;
另外对于进口抗癌药,国家亦通过降低关税或是零关税的方式,将部分药品价格降低,以满足患者对进口药品的需求,保障药品的健全供给;同时对于境外创新药在国内的上市也将简化程序,满足临床急需。
2015年以前,我国药政监管领域面临诸多积弊,药品审评批件积压现象严重,药品上市周期过长,许多同类靶点药物与发达国家上市时间相隔5-10年,导致临床需求远远得不到满足。
2015年以来,随着临床自查核查打响药政改革的第一枪,政府逐步对药品准入监管进行了全方位的改革和制度化构建,同时,在CFDA和CDE审批监管层面,自下而上的改革和监管方式的改变自此开始已经在润物细无声的悄然变化。
2017年10月,国务院《创新意见》的出炉以及后续《药品管理法》修正案、《药品注册管理办法》两个征求意见稿的出台更是从顶层设计的角度对接下来的药政改革进行了方向性的指导。我们认为,后续更多指导原则和实施细则的出台将从执行层面给予行业更多的催化剂。

以往而言,我国的新药审批周期冗杂漫长,以电影中所指的诺华甲磺酸伊马替尼(格列卫)为例,格列卫1998年开始临床试验,2001年5月经优先审评通道获得FDA批准上市,仅仅用了3年时间,并于同年11月在欧洲上市,2002年4月在中国上市,中美上市时间差如此之短已属神迹。
而我国首款伊马替尼获批上市时间为2013年正大天晴的格尼可,从产品立项开发,到上市耗时6年,整体来看我国药品审评审批节点多,耗时长。
而随着政策的深入推进,越来越多临床高价值药品与社会高价值药品审评审批速度加快,上市速度也不断超出预期。
以奥西替尼为例,奥西替尼针对EGFRT790M突变的肺癌患者有着非常优秀的疗效,奥西替尼在美国上市仅仅用了2年半的时间,而在我国,奥西替尼进入了CFDA优先审评程序,从2016年9月受理,2017年3月获批,实现了7月获批上市的记录。
除此之外,以默沙东HPV9价疫苗为例,自默沙东4月20日提交申请后,CFDA于自2018年4月28日有条件批准用于预防宫颈癌的九价HPV疫苗上市,耗时仅仅8天。
随着药品审评审批制度的改革,我们相信未来患者急需、疗效安全等高价值临床药品在国内上市的速度将进一步加快,尽管可能这些高临床价值的药品在国内上市初期可能价格尚比较昂贵,但确实有药可供使用了,而下一步则是重点解决用得起的问题。
有好药可用,药品的质量控制创造了药品的良性竞争环境
专利保护是民族医药工业创新发展的基石。我国医药工业从落后逐步发展起来,经历了从不规范到规范化发展的过程,部分优秀的企业从其中脱颖而出。
考虑到药品研发周期较长,投入大,所以药价的维系保证了生产厂家的利润,工业企业的利润可以投入再研发,进而形成良性循环。
倘若一味压低价格,挤压医药工业的利润,企业无法再进行研发投入,没有高质量的产品,最终的结果是市场以次充好,仅能选择高价格的进口药。
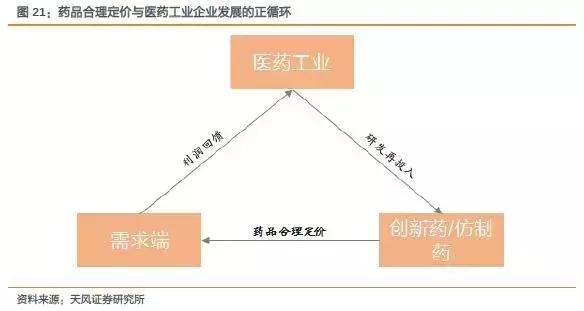
印度的强行仿制,不尊重专利和知识产权的做法并不可取,但是印度的制药工业水平全球第一梯队,却值得我们学习。
单靠医保覆盖创新药并不足够,而需要推动产品周期自然引导产品降价。
长远来看,除了创新能力外,我们的制药工业水平也必须提升,实现高质量的仿制,能有限降低药品价格,减轻民众负担。
2016年3月,国务院办公厅发布《关于开展仿制药质量和疗效一致性评价的意见》,国内仿制药存量市场格局开始面临调整。
2017年CFDA第100号文件规定,“同品种药品通过一致性评价的生产企业达到3家以上的,在药品集中采购等方面不再选用未通过一致性评价的品种”。
对于已经通过一致性评价的品种,在医保支付、招标过程中享受政策红利,在江苏、山东、四川等多个省份“通过一致性评价的品种”与原研分到了一个竞价分组,以期可以替换原研药或者促进原研药降价。
有便宜的好药可用,医保用药结构为真正有价值的药品腾笼换鸟
在老龄化逐步深入的大背景下,对支付端进行改革是必要的。
目前国家顶层设计鼓励创新药,推动一致性评价加速国产替代,以价换量未来仿制药价降价,这些举措都会使得未来在国内药品市场,药效可以衡量,这是医保支付调整的基础,医保调整未来将更多的以药物经济学为考量,加快创新药的报销覆盖,同时加快仿制药一致性评价,以及推行按病种付费等改革挤出性价比不高的药品,实现医药用药结构的腾笼换鸟,真正让老百姓吃上好药,并且减轻医疗费用负担。
老龄化是医保资金无法规避的一个问题。根据国家统计局数据,截至2017年末,我国60岁以上老人已达2.41亿人,占总人口的17.3%;其中,65岁以上人口已达1.58亿人,占总人口的11.4%。
根据国际通行惯例,当一个国家60岁以上老年人口占人口总数的10%,或65岁以上老年人口占人口总数的7%时,即意味着这个国家处于老龄化社会。
以65岁以上老年人口占总人口的7%以上为标准,我国早已经在2001年开始已经进入老龄化社会,正在步入深度老龄化社会的过程中。
老龄化的深入会直接带来大量的医疗需求,这对医保而言又是持续的压力,事实上,作为我国现有医疗体系医疗产品(药品、耗材、服务等)主要的支付方,医保资金一直都捉襟见肘。
我们认为,医保控费仍是医药行业未来很长一段时间的研究主线,而自从2012年开始医保控费以来,医保支出增速开始下行,带动了医药工业收入增长逐步下行。
具体来看:2015年我国医保收入14479.5亿元,同比增长13.9%,医保支出12305.6亿元,同比增长11.6%。
从2008年到2015年医保收入与支出数据来看,我国医疗保险收入从2011年起增速逐渐下滑的态势,医保支出的增速则从2012年开始也相应的下降。
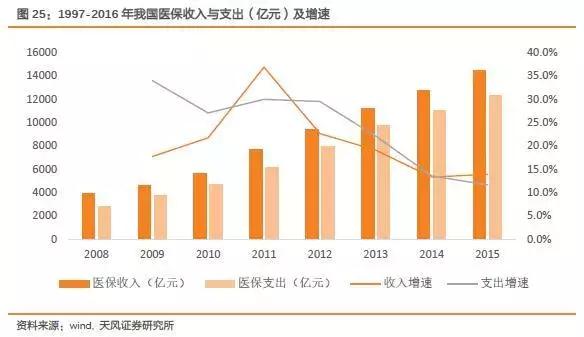
在老龄化社会深度推进、居民对医疗消费需求持续增长的的背景下,医保面临的形式十分严峻,部分地区仍存在较为严重的收不抵支,有一部分地区甚至历年累计的结余消耗殆尽,基金穿底。
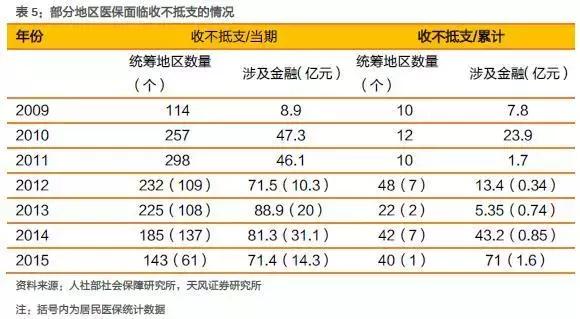
为此,卫计委等五部委2015年下发《控制公立医院医疗费用不合理增长的若干意见》,卫计委之后表示全国医疗费用增长幅度在2017年要降到10%以下,可见,在未来较长的一段时期内,医保支出的增量是十分有限的。
医保谈判,覆盖了更多的“便宜的好药”
医保即便在如此控制支出增长,勒紧裤腰带过日子的情况下,也在不断的加大对高临床价值药品的覆盖力度,同时通过医保谈判来限制高昂的药价,同时通过进入医保,给企业以量换价的补充。
2017年我国医保目录在历时8年后,再次进行了调整。新版医保目录扩大了基本医疗保险用药保障范围,中成药、西药部分共收载药品2535个,相较于2009年,新版医保目录新增339个品种,关注儿童用药和重大疾病用药,增加职业病特殊用药等,电影中所指的格列卫正是在这次医保目录调整中进入的国家医保。
同时,为了进一步加大高价值药品的覆盖,对于更多的临床价值高的新药等采取国家谈判的方式。
2016 年和 2017 年分别由卫计委和人社部开展了两次国家医保目录谈判,通过谈判降价的方式纳入这些高临床价值的药品。
卫计委牵头的首批国家药品价格谈判结果于2016年5月20日公布,三种药品谈判成功,包括慢性乙肝一线治疗药物替诺福韦酯(葛兰素史克)、非小细胞肺癌靶向治疗药物埃克
替尼(浙江贝达)和吉非替尼(阿斯利康),降价幅度均在50%以上(分别为67%、54%和55%),以凯美纳为例,其月均使用费用降低了一半多,降价后每月费用在7000元左右,若按照30%自负比例,患者只需承担2100元的每月费用支出。
2017年,人社部邀请44个品种谈判,成功36个,平均价格降幅达到44%,且谈判后大部分进口药品谈判后的支付标准低于周边国际市场价格。而本次36个品种,包含了肿瘤治疗药,覆盖了肺癌、胃癌、乳腺癌、结直肠癌、淋巴瘤、骨髓瘤等癌种。
此前这部分药品临床需求虽然强烈,拥有较为明确的疗效,但由于价格较为昂贵,患者的支付能力与医保基金的支付能力有限。通过谈判品种的方式,这部分治癌药品得让相应患者大幅受益。
大病医保目录持续“偏爱”创新药,医保支出结构有望持续优化
大病医保目录报销比例更大以及报销限制更少。从各省市公布的大病医保目录与价格来看,更多的创新药、临床高价值被纳入报销范围,部分品种的价格也有所下降。
更加完善的医疗保险体制将为人民群众带来更多的就医治疗保障。
2016年起,湖南省将尼洛替尼等16种特药纳入大病保险支付范围,涵盖了肺癌、直结肠癌、乳腺癌、胃癌等多种癌症种类,包括伊马替尼等靶向治疗抗肿瘤药物;2017年浙江省将阿达木单抗、尼洛替尼、地拉罗司等28个品种纳入浙江省大病医保特殊药品目录。
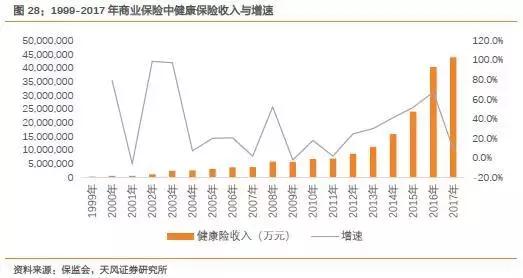
商业保险:冉冉升起的支付新星
作为未来我国医保体系中重要组成部分的商业健康险,近年来呈现高速发展的趋势,这部分保险资金有望在未来没有及时纳入医保、患者又急需的高端创新药领域成为重要的支付力量,帮助更多患者“吃上药”、“吃上好药”。
大医保管理时代来临,药政推进加速执行
2018年3月13日,国务院机构改革方案提请十三届全国人大一次会议审议,与医药领域密切相关卫计委、食药总局、医改办被撤销,组建三大部门国家卫生健康委员会、国家市场监督管理总局、国家医疗保障局,原有分工调整合并,推动健康中国战略,促进三医联动,重点关注大健康、人口老龄化、预防重大疾病等方向,为人民群众提供全方位全周期健康服务,医药行业监管开启新的篇章。
本次国务院机构改革方案中,组建国家医疗保障局,作为国务院直属机构。我们认为,此次医疗保障局的新设,标志着医保定价时代来临,对医疗产品(药品/耗材/医疗服务等)将有深远的影响;同时医保支付改革(按病种付费、DRGs等)有望加速推进,未来医保资金运行效率将提升,医保控费将进一步深入。
同时我们判断新医保局成立后可能会开启新一轮的医保目录品种谈判,更多高临床价值的,价格又昂贵的药品有望纳入医保当中,医保覆盖范围、品种类型价格等都有望迎来新一轮的结果。
从样本医院的用药结构来看,国内的抗感染用药仍然是销量最大的细分种类,高临床价值的抗肿瘤用药占比较小,但正在正逐步提升。
在医院用药终端,药占比的考核使得医生开具处方时会更多的考虑用药结构的影响,辅助用药成为药占比限制的最先受损方,而治疗性用药在临床上占比越来越高。
我们认为,随着医保支付改革的持续推进,我国用药市场结构的进一步调整,作为全球第二大药品消费单边市场的中国市场,创新药为代表的高临床价值用药将迎来巨大的发展机遇。
目前国内TOP20的药品集中在抗感染、辅助用药、大输液等领域,以发达国家规范市场为主的全球用药市场结构与国内存在巨大的差异,未来具有高临床价值的创新药在国内拥有巨大的市场空间。

“我相信今后会越来越好,希望这一天能早一点到吧”—我们正在变好的路上
也许效率与公平注定是个无解的题,世界的秩序和生命的流逝,情与法的碰撞,叠加时间的维度,很难说怎样是正确的。
看上去无解,但是确实像影片中程勇所希望的那样,我们真的一天一天变得更好。
从2015年药政改革以来,我们已经看到高价值的临床药品在加速进入中国,让百姓有药可用,同时不断的在支付端做文章,真正让老百姓能吃得起。
而片中的主角,格列卫的仿制药,也已经在中国获批,2013年首个伊马替尼的仿制药以胶囊剂型获批在中国上市,随后又有片剂(石药、江苏豪森)获批,价格也同时下降,仿制药在快速的抢占进口份额,未来随着一致性评价的有力推进,国产份额有望进一步提升,药品价格还将继续下降。
由于价格的下降,导致医院销售额增长放缓,但是可以用得起的人次在增加。
正如影片中所述,不需要再*私走**印度药了,已经有了便宜的仿制药能够让更多的患者用得起。而格列卫只是代表之一,我们期待更多便宜的好药能够普度众生,而承担该重任的,则是国内优秀的药企,如恒瑞、石药、正大天晴、贝达药业等。
1. 创新药迎来发展黄金期:创新药企业肩负战胜人类疾病的重任,政策顶层设计从供给端和支付端打开创新药发展瓶颈,优秀的创新药公司迎来良好的发展机遇:建议关注创新药企业恒瑞医药、丽珠集团、中国生物制药、石药集团、贝达药业等;
2. 高端仿制药未来持续的主题,让民众吃得上好药。国家推行一致性评价,提升中国制药工业水平,能够让民众吃得上与原研药一致的好药,降低医疗负担,惠及大众。建议关注制剂出口和一致性评价相关标的:华海药业、恒瑞医药、石药集团等。
影片中最让人感动的是,那逐渐放大和清晰的两个字“希望”,这种对生的渴求,对光的向往,是多么顽强和让人敬畏的力量。
纵使有人说,是利益驱动企业去创新和制造,不能完全认同这种说法,从事医药行业的人,尤其是一些优秀的企业家,大部分是有自己的情怀,而普通民众确实在这轮民族企业崛起中,分享了医学发展带来的成果。被病魔折磨的病患和家庭,因此亮起了生命延续的光芒。很难说,这是商业还是对生命的救赎。
最后引用电影的一句话:仁心妙手普众生,徒留人家万古名。
来源:天风证券研究所
乾元资本有所修改
转载请注明出处