下午四点半,麻醉科的电话急促响起。急诊医生说接诊一例因“突发头痛头晕伴左侧肢体无力5 h”入院的女性患者,请麻醉科火速支援。患者脑血流受损严重,其受累血管和脑组织对血压、血容量变化非常敏感,麻醉的危险性非常大……
病例资料
患者,女性,54岁,因“突发头痛头晕伴左侧肢体无力5 h”入院。
体格检查:体温36.9 ℃,脉搏频率71 次/min,呼吸25 次/min,血压116/81 mmHg(1 mmHg=0.133 kPa),目前神志昏睡,刺痛睁眼问答反应可,GCS评分为13分(E2V5M6),双侧瞳孔等大等圆,直径约为3 mm,对光反射灵敏。颈软,左侧肌力0级,右侧肌力4级,可遵嘱活动,双侧巴氏征(-)。
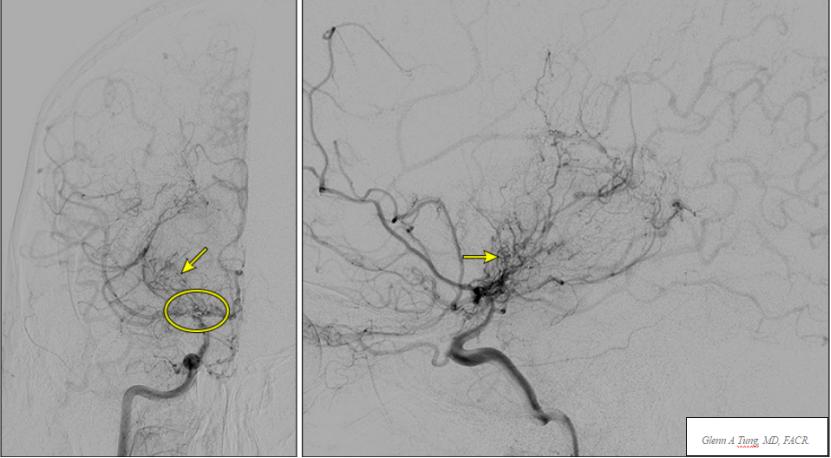
计算机断层扫描血管造影术(CTA)示:(1)右侧颈内动脉末端、大脑中动脉起始部重度狭窄,右侧大脑前动脉起始部闭塞,其周围大量侧支开放,右侧大脑中动脉远端显示极差,考虑为烟雾病可能性大。(2)左侧颈内动脉代偿性粗大。(3)右侧胚胎型大脑后动脉。
急诊CT示:右侧基底节出血并破入脑室,蛛网膜下腔出血,出血量约45 ml,中线左偏,环池结构欠清晰。手术指征明显,拟急诊全麻下行右侧颅内血肿清除+去骨瓣减压术。
入院后予以甘露醇及甘油果糖脱水降颅内压、尼莫地平预防血管痉挛等综合治疗,心电图、实验室等检查大致正常。
什么是烟雾病?如何防治?
烟雾病(脑底异常血管网症)是一种不常见的脑血管疾病,其特征为颅内大动脉进行性狭窄和继发明显的小血管侧支循环形成。在血管造影时,这些侧支血管会产生特征性的烟雾状外观,最早被称为“moyamoya”,意思是蓬松的、模糊的或朦胧的,像空气中的一团烟雾,即Willis环周围单侧或双侧动脉狭窄或闭塞,伴明显的动脉侧支循环形成,导致动脉狭窄和小血管侧支循环的病理生理过程,涉及血管壁增厚和血管生成。烟雾病是一种进行性疾病,可能导致儿童和成人缺血性脑卒中或颅内出血。
急性期治疗
对于发生急性脑卒中的烟雾病儿童和成人,急性期治疗主要是对症处理,旨在减少颅内压升高、改善脑血流和控制癫痫发作。颅内出血的患者常需行脑室引流和/或血肿清除术。
二级预防
目前尚没有能治愈烟雾病的方法。症状性烟雾病患者的二级预防主要集中于外科血运重建术。对于烟雾综合征(也称为类烟雾病)患者,寻找和治疗基础疾病也非常重要。这类患者主要的基础疾病是镰状细胞病,输血治疗可减少血液循环中的镰状细胞数量,从而提高氧合并改善血液流变学,也可有效用于脑卒中的一级预防和二级预防。由于使用口服抗凝药有出血风险及维持治疗水平较为困难,这类药物很少用于缺血型烟雾病儿童。而成人烟雾病的主要表现是出血,应避免抗凝。
术前评估
通常推荐术前在颈内动脉、颈外动脉和椎动脉双侧注射造影剂进行脑血管造影,以评估血管狭窄或阻塞所在部位、侧支循环状态。
自然病程和预后
烟雾病的自然病程往往是进展性的,即使在成人患者中也是如此。血管病变通常会随着广泛的颅内大动脉闭塞及侧支循环形成而加重。由于反复的缺血性脑卒中或出血,患者常会出现认知功能及神经系统功能减退。
烟雾病开颅手术,麻醉需要注意什么?
1.术前评估:除了常规的麻醉前评估外,患者颅内出血的神经功能状态和生理效应,以及正在进行的治疗和实验室值可能会影响麻醉管理,应进行评估,主要包括:①神经功能状态;②颅内压增高;③心脏异常;④癫痫发作;⑤电解质异常:低钠血症用高渗盐水来治疗,而不是限水,因限水可增加缺血性损伤风险;⑥血管痉挛–低血容量可能会增加脑缺血的风险,液体管理的目标是维持血容量正常;⑦贫血:目标是血红蛋白≥8 g/dL,血红蛋白为8.0~11.5 g/dL时,结局更好;⑧尼莫地平疗法:给予尼莫地平(口服或鼻胃管给药60 mg、每4小时1次),以改善结局,此药应在术中继续使用。
2.血管活*药性**物:在开颅手术中应及时提供多种血管活*药性**物,包括:腺苷、艾司洛尔、拉贝洛尔、尼卡地平,以及输注去氧肾上腺素,特别是对于血管痉挛期(即发病3~8日)的患者;由于担心脑内静脉血容量增加和颅内压增高,很少使用硝普钠等静脉扩张剂。
3.监测:应尽可能在麻醉诱导前放置动脉内导管,以便持续监测血压和血气分析,还应使用标准麻醉监测,即心电图、脉搏血氧仪、尿量、测体温和呼气末二氧化碳监测。患者可能连接有其他神经重症监护设备,如脑室外引流管(EVD)、颈静脉血氧饱和度导管或脑组织氧分压脑实质内探头,应尽量在围术期持续这类监测。
4.静脉通路:放置两个静脉导管,包括至少一个大口径导管(≥16 G)。
5.血压目标:在颅内出血的患者中,体循环高血压是一种正常的血流动力学反应,应在颅内压增高的情况下维持脑灌注,避免伤害性刺激引起的高血压和血管加压药引起的医源性高血压。如果连接了颅内压监测仪,应维持脑灌注压(CPP)在50~60 mmHg。
6.麻醉前用药:麻醉前使用抗焦虑药(例如静脉给予咪达唑仑1~2 mg,逐步调整剂量至见效),并根据精神状态调整。
7.麻醉诱导:成人患者通常采用静脉麻醉诱导,并进行头皮神经阻滞。手术的麻醉诱导目标是维持血流动力学稳定,应选择恰当药物及剂量,以免出现高血压,还要避免低血压,以维持稳定的CPP。
8.麻醉维持:取决于既存颅内压增高程度、手术期间是否需要脑松弛、是否使用神经监测及患者的躯体合并症,常规的麻醉用药包括输注丙泊酚+低剂量挥发性*醉药麻**。
9.手术阶段:手术期间,应根据手术情况进行动态血压管理,并且需要与外科医生密切沟通。
10.颅骨钉固定和切开:颅骨钉固定是一种可致突发高血压及心动过速的剧痛性短刺激,刺激强度相当于切开或喉镜操作。在颅骨钉固定时,可以采用多种方法来预防颅骨钉固定时的血流动力学反应,包括静脉用药(例如利多卡因1 mg/kg,芬太尼100 μg,丙泊酚20~50 mg,艾司洛尔0.5~1.0 mg/kg,根据患者因素调整剂量),在头钉固定部位进行局部麻醉浸润,以及进行头皮阻滞。此外,手术过程的其他刺激包括皮肤切开和打开硬脑膜。
11.分离:由于脑组织没有痛觉感受器,在分离过程中可使用浅层麻醉。术中外科医生可能要求降低血压,但应避免严重低血压,尤其是该类患者。
12.血糖管理:高血糖和低血糖都会造成术后结局恶化,在手术过程中监测血糖目标为80~180 mg/dl,当血糖>180 mg/dl时输注胰岛素治疗。
13.体温管理:低温或发热会使脑卒中后结局恶化,应避免并积极治疗。推荐采用36.5 ℃~37.5 ℃的目标体温管理。
14.患者固定:手术通常在显微镜下进行,必须避免患者移动和医源性移动(如移动设备、调整监视器)。通常使用神经肌肉阻断剂(NMBA)来实现,除非神经监测禁止使用NMBA。
急诊手术麻醉还需关注
1.优化CPP:准许一定程度的高血压(允许性高血压)。如果连接有颅内压监护仪,则控制目标是CPP 50~70 mmHg,如果没有监测颅内压,则控制目标是平均动脉压(MAP)>90 mmHg;必要时可给予血管加压药,升高血压。在这种情况下,逐步调整去甲肾上腺素的输注剂量。
2.颅内压增高的管理:优化通气、实施渗透疗法,以及优化静脉引流。
①优化氧合和通气:控制通气,目标是氧分压(PaO2)>80 mmHg和二氧化碳分压(PaCO2)为32~38 mmHg。
②使用渗透疗法:给予甘露醇0.25~1.00 g/kg和/或高渗盐水(100 ml的3%NaCl或30 ml的23.4%NaCl),酌情重复使用,目标是血清钠≤155 mmol/L或血清渗透压<320 mmol/L。
③改善静脉回流:保持中立位,将头部抬高至15°。气管内导管用胶带而不是打结固定。行CSF脑室造口引流时,可能会因跨壁压力梯度突增而加重出血;如果预备好脑室造口引流,要警惕突然打开,因为这会增大跨壁压力梯度,进而加重出血的程度。
3.降低脑代谢率:静脉给予丙泊酚,以实现脑电图爆发抑制。如果使用全凭静脉麻醉,则增加丙泊酚的静脉输注速度,以便能够维持爆发抑制。
4.苏醒和术后管理:烟雾病脑卒中的苏醒目标包括平稳苏醒,避免高血压、避免低血压、关注尿量、咳嗽和胸腹部肌肉收紧;最好能快速苏醒,以便离开手术室前能进行神经系统检查。
烟雾病脑卒中患者在开颅手术后应收入重症监护病房,进行连续的神经系统检查,持续监测和控制血压,继续给予尼莫地平治疗,关注脑氧供需平衡,监测颅内压,维持有效CPP;鼓励在多模式镇痛策略中应用区域和局部麻醉技术,如头皮神经阻滞或局麻药浸润伤口,促进对疼痛和术后恶心呕吐的治疗。