如果将治疗痛风比作一场战争,那么高尿酸血症期就是“战前动员”,兵马未动粮草先行,此时的治疗应该是非药物治疗为主;而痛风发作期就是“遭遇战”,小股部队彼此之间的战争,主要发生在疼痛的关节部位,此时的治疗应该是消炎止痛缓解疼痛为主;到了痛风缓解期,则是“全面战争”,要通过药物治疗、非药物治疗和针刀镜、免疫吸附治疗等相关治疗手段。
如果我们对高尿酸血症和痛风性关节炎的发生不闻不问,不及时采用治疗手段将相关症状控制住,那么高尿酸血症期就是“敌人”在积累战备资源和*器武**;急性痛风发作则是矛盾升级局部战争的爆发;痛风缓解期和慢性痛风性关节炎期则是身体遭受进一步摧毁的过程。

高尿酸血症和痛风的临床阶段与病程阶段
不同的阶段和不同的环节,痛风的治疗方法都不相同。但总而言之,痛风的治疗包括“溶晶保肾降尿酸调代谢”12个字,详细解释就是: 溶解尿酸盐结晶,恢复肾脏功能,平衡尿酸池尿酸,调整代谢能力 。
在整个治疗过程中,肾脏功能的保全和恢复是重中之重。
- 首先,长期痛风本身容易损伤肾功能,导致痛风性肾病;
- 其次,各种肾病和肾损伤引起的肾功能不全也可能导致痛风的发生。
- 最后,痛风患者最关注的问题还是药物对肾功能的伤害,我们不能避开消炎止痛药物和降尿酸药物对肾功能的伤害。
刘医生建议痛风用药本身复杂,如果按照说明书足剂量治疗恐怕会适得其反,所以务必在风湿免疫科医生指导下用药。也就是说如果因为治疗痛风影响了肾功能,对不少人而言显得得不偿失。那么今天我就系统介绍一下痛风用药如何“肾重”。

痛风用药需要“肾重”,尤其在肾不好的情况下治疗更要注意
肌酐和内生肌酐清除率是衡量肾功能的指标
痛风患者诊断肾功能,需要依靠血生化、影像学检查和查找尿酸盐结晶,确定肾功能不全的方法主要有:学肌酐升高、肌酐清除率下降或24小时尿蛋白和微量元白蛋白可以进行诊断。我们一同来看一下:
- 肌酐:肌酐是人体肌肉代谢的产物,正常情况下,自由通过肾脏随尿排泄。肾功能不全时,肾小球滤过能力下降,肌酐就会在体内蓄积。因此,血肌酐高一般意味着肾功能受损。但是,人们对肌酐普遍比较敏感,但是肌酐这个指标并不敏感,通常肾小球滤过率(GFR)下降到正常人的1/3时,血肌酐才明显升高。

生化检查和影像学检查可以确定肾功能不全程度
- 内生肌酐清除率:指的是单位时间内,肾脏把多少毫升血肌酐全部清除出去。内生肌酐清除率(Ccr)可以反映肾小球滤过功能,是测定肾损害的定量试验。内生肌酐清除率=(140-年龄)×体重(kg)/72×Scr(mg/dL),女性需要将结果乘以0.85,内生肌酐清除率<80ml/min就要引起重视。
- 尿蛋白定量:如果痛风患者出现肾功能不全时,尿蛋白定量增加,但是在肾衰竭的终末期由于肾小球绝大多数被损坏,尿蛋白反而减少。
- 尿常规:是评估肾功能的重要方面,尿沉渣检查中可发现数量不等的红细胞、白细胞、上皮细胞及颗粒管型。
- 其他生化指标:包括尿比重、尿渗透浓度、尿渗透浓度/血渗透浓度、尿钠、肾衰竭指数以及钠排泄分数,对痛风导致的肾功能不全等都有一定的帮助。

尿酸在人体肾脏和肠道内的转运机制
- 超声检查:超声检查可以迅速了解肾的结构,还可以对肾功能不全的原因是肾前性、肾源性还是肾后性做出相对准确的判断,有利于痛风导致肾功能损害的诊断和鉴别诊断;由于痛风是全身代谢小疾病,所以往往累及双肾,且绝大多数肾实质病变都表现为实质回声增强;因为尿酸在肾小管中聚集形成结晶甚至进入肾间质引起肾间质炎症、纤维化改变,让肾实质吸收超声波能量增加,反应在超声影像上就表现为肾实质回声增强。

痛风性肾病:非特异性血管硬化、间质性纤维化和肾小管萎缩 (HE染色)
- CT检查:CT平扫可以发现肾积水、准确确定肾大小、皮质萎缩程度等,一般来说双能CT检查可以检测出肾结石以及肾尿酸盐结晶,还能发现临床体检所不能发现的肾功能损害的亚临床病灶,有利于对患者病情进行更加准确的全面评估。

痛风发作的脚和双能CT下的痛风石
以上这些检查就是对肾功能的常规生化及影像学检查,那么检查结果出来后,如何才能得知自己有肾功能不全呢?慢性肾功能不全(CKD)一般来说分为5期,按照肾小球滤过率GFR的损害程度,根据肾功能中肌酐值这一项结合年龄体重来计算出GFR,越高代表肾脏清除毒素的效果越好,其具体分期包括:1期,GFR正常或升高,GFR>90;2期,轻度GFR下降,GFR在60~89;3期,中度GFR下降,GFR在30~59;4期,重度GFR下降,GFR在15~29;5期,肾衰竭,GFR<15或透析。

非药物治疗贯穿痛风治疗的始终
消炎止痛和降尿酸要“肾重”用药
因为止痛药、降尿酸的药物本身对肾功能有一定的伤害,所以痛风如果出现肾功能损伤的情况,用药会更加复杂,而且用药一般很难足够剂量的使用。
肾脏功能受损的痛风患者,不论止痛药还是降尿酸药,都要十分谨慎,一般刘医生不建议自己随便用药,有患者经常会问怎么用药,在没有对肾功能进行监测的情况下, 药物是不能随意使用的。而且不论是否有肾功能损伤,使用降尿酸药物如果自行用药,一般也会出现溶晶痛的情况,所以请痛风患者一定要注意。

不同药物作用于肾脏的不同位置和对降尿酸的功能
接下来,刘医生就来讲一讲,痛风患者在有肾功能不全的情况下,如何使用常见的消炎镇痛药和降尿酸药物。
- 消炎镇痛药物秋水仙碱:秋水仙碱是痛风性关节炎急性发作期的一线用药,肾功能不全时剂量要调整,内生肌酐清除率低于10ml/min或有严重肝损害者禁用,内生肌酐清除率在10~34ml/min,可用剂量为0.5mg,2~3天1次;内生肌酐清除率在35~50ml/min,可用剂量为0.5mg,每日1次;内生肌酐清除率≥50,可用剂量为0.5mg,每日2次。
- 消炎镇痛药物非甾体抗炎药:非甾体抗炎药对急性痛风的镇痛特点包括解热镇痛和消炎,一般来说常用治疗痛风的非甾体抗炎药物包括吲哚美辛、双氯芬酸钠、英太青、戴芬、扶他林、布洛芬、芬必得、萘普生等非选择*药性**物,美洛昔康、尼美舒利、依托度酸、依托考昔、艾瑞昔布、罗非昔布、塞来昔布等C0X-2选择*药性**物,非甾体药物治疗强调足量和足疗程使用,伴有合并症、肝肾功能损害的则剂量减小,轻中度肾功能不全者谨慎短期使用,中重度肾功能不全只能使用外用药。
- 消炎镇痛药物糖皮质激素:糖皮质激素与高血压、血清肌酐升高、慢性肾病和血脂异常等有关,一般不作为痛风镇痛的首选,也不建议患者长期使用。糖皮质激素药物仅用于个别症状非常严重且反复发作或不能耐受非甾体抗炎药和秋水仙碱的痛风患者,临床上使用过的有可的松、氢化可的松、泼尼松、泼尼松龙、甲泼尼龙、地塞米松、倍他米松等,一般也作为肾功能不全者痛风发作的首选,不建议长期使用,中重度肾功能不全要留意血压。

不同消炎止痛药物对于肾功能不全患者的使用区别
- 降尿酸药物别嘌醇:别嘌醇是抑制尿酸合成的药物,通常来说别嘌醇有超敏反应,可能出现剥落性皮炎、大疱性表皮坏死松解等,别嘌醇的超敏反应在中国发生率为6/1000,一般来说建议使用前检测该基因,阳性者不推荐使用。而慢性肾功能不全会增加超敏反应的危险性。一般根据肌酐清除率对别嘌呤进行用量控制,肌酐清除率为0ml/min,用量为100mg/3天;肌酐清除率为10ml/min,用量为100mg/2天;肌酐清除率为20ml/min,用量为100mg/天;肌酐清除率为40ml/min,用量为150mg/天;肌酐清除率为60ml/min,用量为200mg/天;肌酐清除率为80ml/min,用量为250mg/天;肌酐清除率为100ml/min,用量为300mg/天;肌酐清除率为120ml/min,用量为350mg/天;肌酐清除率为140ml/min,用量为400mg/天。最大用量不能超过600mg/天,而且需要长期检测肝功能和血常规等指标,通常也是小剂量起始逐渐加量。

使用别嘌醇患者CKD(3期或以上)发生风险
- 降尿酸药物非布司他:非布司他是一线抑制尿酸合成的药物,其相对而言较为安全,一般而言,轻重度肾功能不全者不需要调整剂量,这也是与别嘌醇相比的优势之一。对于轻中度肾功能不全的痛风患者,也就是肌酐清除率在30~89ml/min,基本上不需要改变剂量;而对于重度肾功能不全者而言,需要根据实际情况作出剂量调整。非布司他对于痛风患者而言,需要警惕的是肝酶升高,3.5%的患者服用非布司他后转氨酶升高,但停药后会恢复正常。
- 降尿酸药物苯溴马隆:苯溴马隆作为常用的促进尿酸排泄的药物,抑制肾小管对尿酸的重吸收,促进尿酸从肾排泄。苯溴马隆不适用于有肾结石高危风险的患者,而肾结石的患者是相对禁忌症。也就是说重度肾功能不全,肾小球滤过率即GFR<20ml/min禁用,有肾结石根据结石和肾功能情况权衡利弊后选择用药。苯溴马隆的起始量为25mg/天,使用该药物后肾小管中尿酸浓度将增加60%以上,所以为了防止尿酸盐形成结晶和结石,必须每日多饮水确保尿量在2000ml以上,同时口服碱化尿液的药物保持尿pH值在6.2~6.9之间,以增加尿酸在原尿中的溶解度和促进尿酸排泄。
- 降尿酸药物丙磺舒:丙磺舒是临床应用较早的促进尿酸排泄药物,目前被列为二线降尿酸药物。丙磺舒与苯溴马隆的降尿酸机制相似,也是一直尿酸盐在近曲肾小管的主动重吸收,增加肾尿酸盐的排泄。丙磺舒的代谢物经肾排泄,临床用丙磺舒在肾功能不全患者的诊疗中无效,而且丙磺舒存在于部分抑制青霉素和抗炎药产生拮抗作用的情况,所以用药有局限性。

根据肾功能情况选择使用降尿酸药物
总而言之,痛风的危险因素之一就是肾功能不全,因为肾功能不全可以降低肾脏的尿酸清除,降尿酸治疗的本质不仅是要治疗痛风,而且可以改善肾功能。
有患者担心药物影响肾功能,其实相对药物而言,长期尿酸居高不下,超出肾脏正常的排泄能力,尿酸沉积在肾脏,对肾的损害更大:尿酸沉积在肾小管和肾间质,引起肾脏炎性反应和纤维化形成;尿酸盐结晶和结石沉积在肾脏,导致肾结石和梗阻性肾病的发生和发展;尿酸居高诱发内皮功能障碍,导致全身性和肾小球高血压与肾血管阻力升高;尿酸高可以导致血管内皮功能障碍,血管舒张作用减弱,引起高血压和血管病变;尿酸高可以降低肾小管内皮细胞功能,引发肾脏损伤,发展为肾衰竭等。

自行用药有风险,请遵医嘱用药
慢性尿酸性肾病降尿酸要调整用药
因为尿酸高可能导致肾功能受到更大的损害,所以在风湿免疫科的临床上,对于合并严重痛风的慢性肾功能不全患者,建议控制血尿酸在300μmol/L以下;而对于轻中度肾功能不全者,建议控制血尿酸在360μmol/L以下。
肾损害是痛风常见的并发症,痛风性肾病又称为尿酸性肾病,一般通俗的说法是痛风肾。痛风肾是由于体内嘌呤代谢紊乱,血尿酸过高,尿酸盐在肾长期沉积、结晶而引起以肾间质性炎症为主的肾损害,一般包括急性梗阻性肾病、慢性尿酸性肾病和肾结石等。
约有20%的痛风患者有慢性尿酸性肾病的临床症状,但是慢性尿酸性肾病起病隐匿,有很多痛风合并慢性尿酸性肾病的患者直到中年才出现痛风的临床症状,而出现肾病的临床症状则更晚。慢性尿酸性肾病的临床症状主要包括:早期患者有单侧或双侧的轻度腰痛伴轻度水肿;40%~50%有中度高血压,血压波动在150~180mmHg;85%的患者有持续数年的轻度蛋白尿;54%的患者有酸性尿或血尿,可能出现肾绞痛;大部分患者有尿频、尿急、尿痛、发热及腰痛的情况;50.2%的患者尿最高渗透压在700mmol/L以上;14.2%的患者内生肌酐清除率在80ml/min以下。

早期慢性尿酸性肾病患者有单侧或双侧的轻度腰痛伴轻度水肿
那么,慢性尿酸性肾病该如何治疗呢?我们必须要明确,慢性尿酸性肾病是由高尿酸血症引起的,所以降低尿酸并让其尿酸长期维持控制在300μmol/L以下是主要治疗措施。也就是说,降尿酸治疗为主,饮食及生活调理为辅,而慢性尿酸性肾病的降尿酸治疗,因为药物可能对肾功能产生影响,所以需要调整用药。具体用药包括:
- 抑制尿酸合成药物的使用:抑制尿酸合成的药物不增加尿酸的排泄,一般适用于血尿酸高、尿尿酸排出对、已有肾结石的患者。别嘌醇初始剂量为100mg/天,2~4周增加100mg/天,血尿酸需要缓慢平稳降低,直到达标在300μmol/L以下,然后根据血尿酸水平递增或减药,但是要注意别嘌醇引起的严重皮肤变态反应;非布司他对于慢性肾功能不全者来说是首选,对于轻中度肾功能不全者来说不需要减量,起始剂量为20mg/天,2~4周后增到80mg/天。抑制尿酸合成的药物在慢性尿酸性肾病患者中,可以根据肌酐清除率调整维持量。
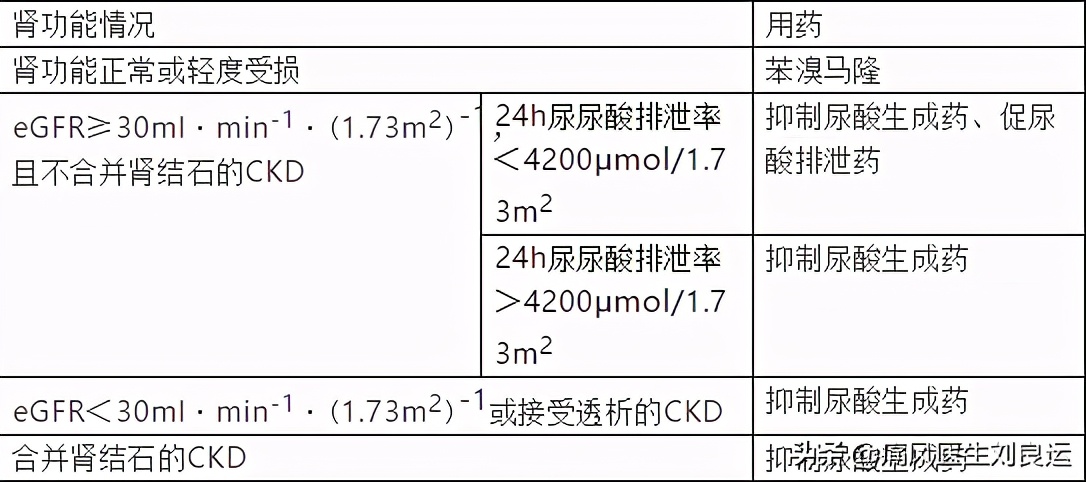
根据肾功能情况选择降尿酸药物和控制剂量
- 促进尿酸排泄药物的使用:促进尿酸排泄的药物一般使用与年龄小于60岁,肌酐清除率大于80ml/min肾功能正常、日常饮食在24小时尿酸排泄量小于800mg、无肾结石病史的痛风患者,对于内生肌酐清除率小于30ml/min肾功能明显减退、有肾结石、每日尿酸排出量高于800mg的痛风患者不宜使用。因为尿酸排出增加,肾小管内尿酸浓度增高,容易形成尿酸结晶堵塞肾小管导致慢性尿酸性肾病病变变重。当肾小球滤过率低于50ml/min时,丙磺舒无效;目前临床常用苯溴马隆,一般初始剂量为25mg/天,但是使用时需要碱化尿液,防止肾结石和泌尿系统结石形成,保持尿pH值在6.2~6.9之间。
- 中医中药治疗的应用:痛风肾在中医学的病理病机是脾肾两虚、湿浊痰瘀、肾气亏虚,治疗上初期主要采用祛风、除湿、清热、活血为主;中后期以扶正祛邪、标本兼治为主。根据四川大学华西医院中西医结合科教授陈名金介绍,中医治疗痛风肾主要还是根据病情变化、辨证施治,调脾补肾,辛开苦降,利湿降浊,促进尿酸的正常排泄。主要采用治疗方法包括中药药剂、针灸、推拿、按摩、穴位埋线、自体血以及外用药药物,调神与养形相结合。

中医治疗也是尿酸性肾病治疗的主要方法之一
总而言之,对于慢性尿酸性肾病的治疗,除了合理使用相关药物,还需要进行饮食和生活治疗,尤其是禁止或不宜食用啤酒、白酒和果糖类食物,科学的生活方式可以避免或减少口服降尿酸药物的不良反应和应用剂量,而多喝水对于痛风和慢性尿酸性肾病患者而言是必要的,但是多喝水对于慢性尿酸性肾病患者来说也需要根据肾功能情况具体调整,防止出现心力衰竭和急性肾衰竭。在治疗痛风和慢性尿酸性肾病的同时,也需要治疗与血尿酸升高相关的代谢性危险因素,以及进行其他治疗同原因引起的慢性肾损害,进展至慢性肾衰竭的患者还需要进行透析治疗或者肾移植。

痛风及慢性尿酸性肾病的治疗不仅包括合理用药还包括生活调理和改善肾功能的其他治疗