
近年来,乳腺癌的发病率在不断升高,中国更是乳腺癌发病率增长最快的国家之一。但是总体死亡率有不断下降的趋势,这得益于乳腺癌的早期诊断和预防工作,也得益于乳腺癌综合治疗的不断进步。
在乳腺癌危险因素研究的基础上,很多国家和医学组织都在构建风险评估模型,旨在确定高危人群范围,以便采取更为积极的筛查或预防措施。乳腺癌的风险评估模型是建立在不同国家和学术组织的研究基础上的,所以适用的人群不同,侧重基因检测及流行病学资料也各有不同。
2019年2月21日,《柳叶刀肿瘤学》在线发表了一项研究报告,比较了四种常用乳腺癌风险模型——乳腺和卵巢疾病发病率分析及携带者风险评分(BOADICEA),乳腺癌易感基因风险预测模型(BRCAPRO),乳腺癌风险评估工具(BCRAT)和国际乳腺癌干预研究模型(IBIS)的相对效果。
研究方法
该验证研究使用了乳腺癌前瞻家族研究队列(ProF-SC)中1992年3月17日~2011年6月29日入组时无乳腺癌的18856例澳大利亚、加拿大和美国的女性,从中选择了年龄为20~70岁并且既往无双侧预防性乳房切除术或卵巢癌史、至少有2个月随访数据并且有乳腺癌家族史信息的15732例女性,计算并比较四种乳腺癌风险预测模型的10年风险评分。
研究结果
中位随访11.1年(IQR 6.0-14.4)后,从ProF-SC队列研究中选出的15732例女性中有619名(4%)在入组被前瞻性诊断为乳腺癌,其中519名(84%)组织学证实患有乳腺癌。
在整体验证队列中,BOADICEA和IBIS模型表现最佳,预测病例数接近实际病例数,而BRCAPRO和BCRAT模型低估了风险,预测病例数低于实际病例数。对于10年之内是否将被诊断为乳腺癌的一致性方面,BOADICEA和IBIS模型同样表现最好。
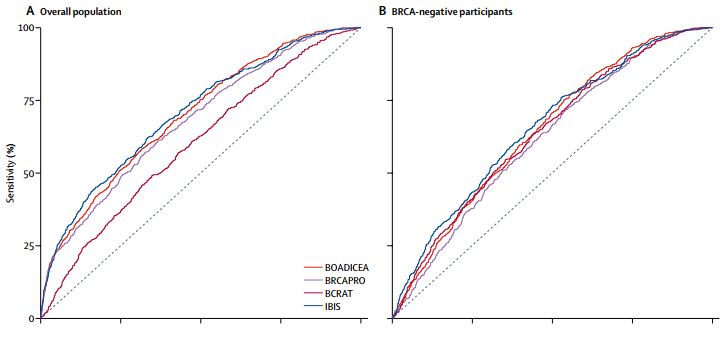
根据BRCA突变状态进行的亚组分析显示,对于BRCA阴性女性,BOADICEA和IBIS的预测病例数接近实际病例数,而BRCAPRO和BCRAT的预测病例数低于实际病例数。
对于BRCA阳性女性,BOADICEA和IBIS的预测病例数接近实际病例数,而BRCAPRO低估了风险,预测病例数低于实际病例数。
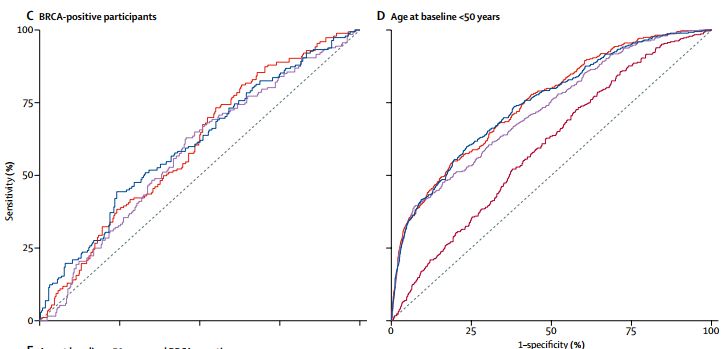
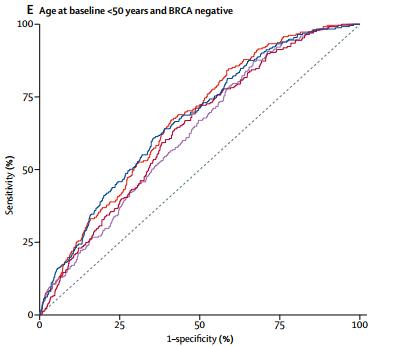
在入组时年龄小于50岁的女性中也存在类似的趋势。对于一级和二级亲属的家族史输入数据限制,BOADICEA和IBIS的预测评分未受到明显影响。
研究结论
该研究结果表明,BOADICEA和IBIS模型具有更强的预测乳腺癌风险的能力。虽然BOADICEA和IBIS的效果相似,但是如果将BOADICEA的多基因风险因素、IBIS的非家族史风险因素结合在一起,该混合模型可以进一步提高预测的准确性。
四种常用乳腺癌风险预测模型
BOADICEA模型
该模型结合普通人群的1484个乳腺癌患者和156例多病例家族的数据集,基于乳腺癌和卵巢癌复杂的分离分析开发的。涉及基因除BRCA1/2外还包含多个低外显率基因,分析多基因微小累积效应对乳腺癌风险的影响,此外还包含家族聚集和改变BRCA1/2携带者的乳腺癌风险的遗传修饰功能。
模型还涉及对侧乳腺癌的发病风险及双胞胎姐妹的发病率分析。BOADICEA模型不断迭代和更新,目前已开发至第三版。
最新版本的BOADICEA是基于2785个家系进行更新的,其中分离出537个BRCA1或BRCA2突变,能够针对多基因多癌症(乳腺癌、卵巢癌、胰腺癌和前列腺癌)进行风险评估计算。
目前BOADICEA作为国家健康与护理研究所临床指南CG164的风险评估工具,已经被几个国家纳入家族性乳腺癌管理的指导方针。
BRCAPRO模型
BRCAPRO是基于杜克大学统计与决策科学研究所的统计数据发展而来的,计算当携带BRCA突变时年龄特异性的乳腺癌发生概率。
该模型根据已观察到的BRCA基因突变的携带者和非携带者乳腺癌和卵巢癌的发生率来计算某个个体基于家族史的突变频率,是在贝叶斯概率模型的似然比的基础上计算的“条件”概率,即鉴于受影响和不受影响的亲属模型,判定个体携带BRCA基因突变的概率,根据携带突变概率,计算最终发展为乳腺癌的可能性。
模型中设定每个人都有一对等位基因,且每个基因受影响的概率一致,称为先验概率,给定人群中每个人都具有相同的先验概率;而基于家族癌症史的某些元素,计算携带突变的可能性称之为后验概率,随着家庭成员患乳腺癌或卵巢癌病史和年龄信息的增加,计算的复杂性也随之增加,但同时所得结果的可靠性也有所增强。
计算的准确性完全取决于客户所属群体的BRCA基因突变频率,无论是欧裔美国人、东欧犹太人、冰岛人还是其他人种。虽然对这些频率的合理估计可用于一些其他人群,但仍然存在一定的争议。
其次,携带突变者的累积发生率与突变基因的外显率相关。BRCA1突变携带者患乳腺癌的估计值为56-85%,这些结果存在巨大争议。
最新更新的BRCAPRO模型基于301个BRCA基因突变检测家族的数据,并对基因外显功能进行了调整。最后,和Claus一样,BRCAPRO充分考虑了家族史的重要性,但是忽略了Gail模型涉及的非家族史信息,也可能不了解与BRCA基因突变相关的家族聚集现象。
BCRAT模型
BCRAT模型即为改良Gail模型。Gail模型是目前最为精确、权威、常用的乳腺癌风险评估模型。该模型在1989年首次提出,并经过后续改进校正,纳入的危险因素包括初潮年龄(<12岁、12-13岁以及≥14岁)、有乳腺癌家族史(仅一级亲属)、首次妊娠年龄(<20岁、20-24岁、25-29岁、未生育以及≥30岁)、是否有BRCA1/2基因突变以及既往良性乳腺疾病活检次数(0、1以及≥2次)。
经过多年的发展与改进,改良的Gail模型最终纳入了包括年龄、种族、初潮年龄、初产年龄、个人乳腺疾病史、乳腺癌家族史和乳腺活检次数等在内的7个风险评估因子,并广泛应用于临床,预测准确性在60%—63%。
改良Gail模型能够评估个体5年内甚至终生的乳腺癌发病风险,如果受试者5年内发病风险≥1.67%,则被认为是高危个体。目前也被美国癌症研究所(National Cancer Institute,NCI)采用,作为乳腺癌风险评估工具模型,可免费使用。
IBIS模型
IBIS模型也称Tyrer-Cuzick模型,该模型能够评估具有非典型增生的女性未来10年发展为乳腺癌的概率,对1967年-1991年间进行良性乳腺活检的9376名妇女,其中331名被鉴定为非典型性增生。收集每名女性的风险因素搭建Tyrer-Cuzick,并以此计算10年内发展为乳腺癌的个体风险。
该模型涉及的因素包括BRCA1/2突变携带者状态和月经初潮、平均年龄、第一次分娩年龄、绝经年龄、非典型增生、原位小叶癌、身高和身体质量指数。使用良性乳腺活检时患者的年龄作为风险评估的年龄。
试验的中位随访时间为14.6年,64/331(19%)名女性发展为浸润性乳腺癌,非典型性增生的最初10年,31名女性发展为浸润性乳腺癌,而Tyrer-Cuzick模型预测为58.9。
观察/预测率为0.53(95%CI,0.37-0.75),统计学一致性为0.540,这表明Tyrer-Cuzick模型在个体层面上不能明确区分是否发生浸润性乳腺癌,显著高估了非典型妇女乳腺癌的风险,个别风险评估显示预测风险与浸润性乳腺癌发展之间的一致性差。 因此,我们不能推荐使用Tyrer-Cuzick模型来预测非典型增生的妇女10年乳腺癌风险。
参考文献:
[1]10-year performance of four models of breast cancer risk: a validation study.Lancet Oncol. 2019 Feb 21.DOI:https://doi.org/10.1016/S1470-2045(18)30902-1.
[2]乳腺癌的风险评估与预防.中华乳腺病杂志. 2016;10(2):101-104.
[3]BOADICEA breast cancer risk prediction model:updates to cancer and web interface.Br J cancer。2014 Jan 21:110(2):535-45.
[4]Evaluation of the Tyrer-Cuzick(International Breast Cancer Intervertion Study)model for Breastcancer risk prediction in women with atypical hyper plasia.J Clin Oncol.2010 Aug 1;28(22):3591-6.
[5]The calculation of breast cancer risk for women with a first of degree family history of ovarian cancer.Breast cancer Res Treat.1993 Nov;28(2):115-20.
[6]Understanding mathematical models for Breast cancer risk assessment and counselling.Breast J .2001 Jul-Aug;7(4):224-32.
推荐阅读
1.不久的未来,免疫联合治疗或成为晚期肾癌一线治疗
2.【JAMA Oncol】纳武利尤单抗单药一线治疗BRAF野生型晚期黑色素瘤的3年结果
3.谷物吃得多,肝癌风险降得多
