郭治彬 教授 南昌大学第一附属医院心内科主任医师、硕士生导师

一、概述:
心房颤动(房颤)是最常见的持续性心律失常,严重影响患者生活质量,显著增加死亡、卒中、心力衰竭和痴呆风险。过去二十年在房颤风险预测与筛查诊断、卒中预防、节律控制、导管消融和综合管理等方面取得了一系列突破性进展。
1、房颤ABC整体管理方案:
2021年亚太心律学会新指南强调房颤的整体管理路径ABC(Atrial fibrillation Better Care)在卒中预防中的重要性。还特别强调,房颤患者的卒中和出血风险是动态变化的,必须定期重新评估。对于亚洲房颤患者,指南建议采用基于房颤ABC路径的整合医疗或整体管理方法来改善预后。房颤ABC整体管理路径的具体内容:
A(Avoid stroke) :首先要重视卒中预防,应用抗凝药物,例如控制良好的华法林[治疗窗内时间(TTR)> 65%~70%]或新型口服抗凝药。这一过程分为3个步骤:(1)卒中风险评估,确定低危患者;(2)对于所有≥1个卒中危险因素的患者,提供卒中预防措施,并评估出血风险;(3)选择口服抗凝药。
B(Better symptom management) :其次是症状管理,采用以患者为中心的、以症状为导向的临床决策来控制心率或节律,以更好地管理症状。
C(Cardiovascular risk and comorbidity management) :第三是心血管危险因素和合并症的管理。包括控制血压、糖尿病、心衰、心肌缺血、睡眠呼吸暂停等,同时进行生活方式改变,包括减肥、规律运动、减少饮酒或使用兴奋剂、预防心理疾病的发生等。
2、房颤的分类
根据房颤发作的持续时间,以及转复并长期维持窦性心律的难易程度和治疗策略选择,将房颤分为阵发性房颤、持续性房颤、持久性房颤和永久性房颤(见表 1)。

3、房颤的筛查 房颤的筛查策略包括机会性筛查(指全科医师对因不同原因在社区就诊的患者通过脉搏触诊或心电图顺便进*房行**颤筛查)和系统性筛查(指对高危人群通过定期或连续心电监测进行系统详细的房颤筛查)。

基于目前的证据,该指南推荐,对于年龄 ≥ 65 岁的人群,在就医时可考虑通过脉搏触诊或心电图进*房行**颤的机会性筛查;年龄 ≥ 70 岁的人群,可考虑通过定期或连续心电监测进*房行**颤的系统性筛查。
4、房颤的治疗原则:
房颤的治疗原则是有复律适应症和条件的患者尽量采用复律治疗,无复律适应症和条件的患者则控制心室率并预防脑中风。
二、房颤脑卒中预防策略:
(1)脑卒中风险评估:
房颤是脑卒中的独立危险因素,脑卒中是房颤的主要危害,房颤患者是否需要抗凝治疗预防脑卒中是临床医师经常碰到的问题,可根据CHA2DS2‑VASc 评分来确定,男性大于2分及女性患者大于3分应抗凝治疗。
CHA2DS2‑VASc 评分是目前应用最广泛的卒中风险评估工具,其中,年龄是卒中的重要影响因素。2023年中华医学会最新房颤指南发布提出了新的卒中风险评分方法,考虑到亚洲房颤患者卒中风险增加的年龄阈值更低,该指南采用 CHA2DS2‑VASc‑60 评分(见表 3)。
表 3. CHA2DS2‑VASc‑60 评分

注:心衰为心力衰竭,HFrEF 为射血分数降低的心衰,HFmrEF 为射血分数轻度降低的心衰,HFpEF 为射血分数保留的心衰,LVEF 为左心室射血分数;1 mmHg = 0.133 kPa
2023年中华医学会新指南将年龄 60~64 岁的患者增加为 1 分,年龄 ≥ 65 岁的患者增加为 2 分,未来再根据新的研究证据决定是否将年龄 55~59 岁列为需抗凝治疗的更低的年龄阈值。 房颤卒中风险评估及抗凝治疗推荐见表 4。 表 4. 房颤卒中风险评估及抗凝治疗

非瓣膜性房颤预防卒中抗凝治疗应首选 新型口服抗凝药(NOAC)(I,A),可选用利伐沙班或达比加群酯。瓣膜性房颤只能选用华法林,华法林启动后每天检测 1 次 INR,INR 稳定后应至少每个月检测 1 次 INR,保持 INR 稳定在 2.0~3.0、TTR ≥ 70%(I,B)。
房颤患者的卒中风险并非一成不变,必须定期重新评估,至少每年评估一次,如可能每4个月评估一次。对于初始卒中风险低(CHA2DS2-VASc评分:男士0分,女士1分)的房颤患者,理想状态下应4个月后重新评估卒中风险,一旦发现CHA2DS2-VASc评分增加,应及时应用口服抗凝药。
(2)出血风险评估
2023年中华医学会新指南的出血风险评估仍推荐 HAS‑BLED 出血评分(见表 5) 来评估出血风险,这有助于找出不可纠正和可纠正的出血危险因素,确定出现风险高的患者,早期和更频繁地进行临床复查和随访。
HAS‑BLED 评分 ≤ 2 分为低出血风险,评分 ≥ 3 分时提示高出血风险。出血评分高的患者仍可从抗凝治疗中显著获益,因此高出血风险评分不能作为使用 OAC 的禁忌。
表 5. HAS‑BLED 评分

注:INR 为国际标准化比值,AST 为谷草转氨酶,ALT 为谷丙转氨酶,ALP 为碱性磷酸酶;a 大出血为任何需要住院治疗和(或)导致血红蛋白水平降低 > 20 g/L 和(或)需要输血的出血(除外出血性卒中);b 贫血诊断标准未在 HAS‑BLED 评分原始研究中提及,多以男性血红蛋白 < 130 g/L,女性 < 120 g/L 作为判断标准;c 严重血小板减少未在 HAS‑BLED 评分原始研究提及,血小板计数 < 50 × 10⁹/L 是抗凝禁忌,< 100 × 10⁹/L 需要多学科评估;1 mmHg=0.133 kPa
房颤患者的出血风险也并非一成不变,同样必须定期重新评估,并及时纠正可纠正的出血危险因素。对于接受抗凝治疗的房颤患者来说,HAS-BLED评分增加不应该是停用口服抗凝药的唯一理由,但会提醒临床医生去纠正可纠正的出血危险因素、对患者进行更密切的随访。
(3)关于脑卒中患者的抗凝治疗:
在急性脑卒中后2周内,患者发生再梗死的风险很高,而在急性期给予抗凝治疗可能会引起颅内出血或梗死区出血性改变。因此,对于脑卒中患者开始抗凝治疗的时间,统一推荐使用 “1-3-6-12天法则”:
1)对于同时有房颤及TIA的患者,可在TIA发生第1天开始口服抗凝药物治疗;对于一直进行抗凝治疗的患者,应继续原有抗凝治疗。
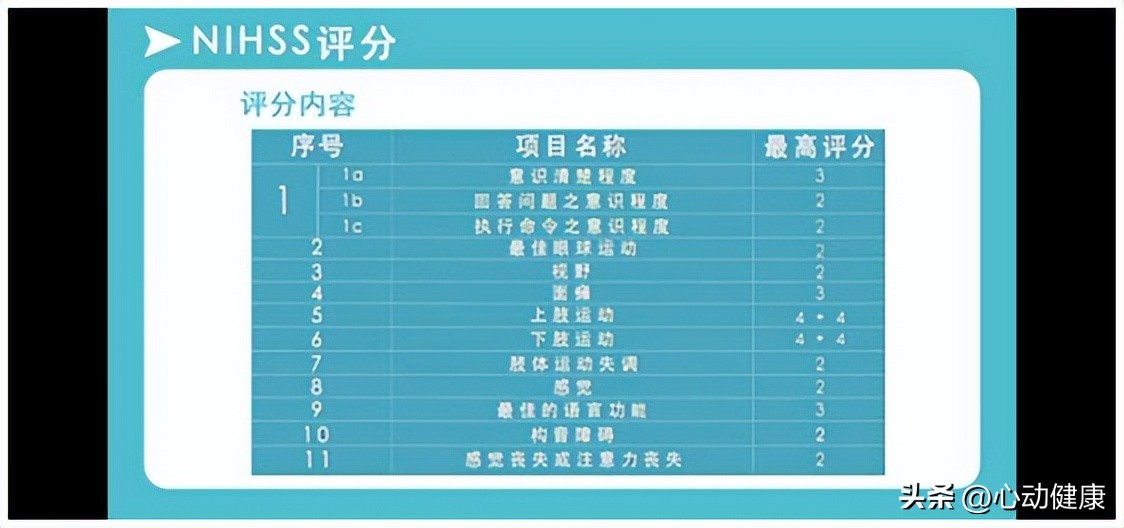
2)对于轻度的脑梗死(NIHSS评分:8分)患者,可在脑梗死发生3天或经影像学检查(颅CT或MRI)除外脑内出血性改变时开始抗凝治疗。
3)对于中等程度的脑梗死(NIHSS评分:8~16分)患者,可在脑梗死发生5~7天在颅内影像学检查除外脑内继发出血性改变时开始抗凝治疗。
4)对于严重的脑梗死(NIHSS评分:16分)患者,建议在脑梗死发生12~14天在颅内影像学检查除外脑内继发出血性改变时开始抗凝治疗。
如果确定患者在进行有效的抗凝治疗过程中发生脑梗,应排查可能导致患者发生脑梗的原因,如大血管疾病、腔隙性脑梗等。脑梗后是否继续服用NOAC治疗,取决于梗死灶面积和梗死严重程度。如果患者的脑梗死灶面积小、病情稳定,考虑不增加继发性脑出血风险时,建议继续使用NOAC或华法林治疗。因NOAC药效发挥速度快于华法林,故不需肝素进行过渡。阿司匹林不用于卒中的二级预防。
附注:NIHSS是 美国国立卫生研究院 卒中量表(National Institute of Health stroke scale )的简称, 可以根据分数来选择合适的治疗方案,一般4分左右可以选择溶栓、取栓的治疗,然后可以判断患者的预后,以及康复训练的选择方法和强度都要根据NIHSS评分。
(4)房颤合并急性冠脉综合征或冠脉介入治疗的管理
1)、合并急性冠脉综合征、冠脉介入治疗后无并发症的房颤患者,如果支架血栓形成风险低,或对出血风险的担忧超过对支架血栓形成风险的担忧,建议术后早期(≤ 1周)停用阿司匹林,继续联合应用口服抗凝药和P2Y12*制剂抑**(优选氯吡格雷)最长至12个月。
2)、当支架血栓形成风险大于出血风险时,出现急性冠脉综合征后三联抗栓治疗(阿司匹林+氯吡格雷+口服抗凝药)应超过1周,根据风险评估决定总疗程(≤1个月)。
3)、稳定性冠心病患者接受无并发症的择期冠脉介入治疗后,不论用何种类型的支架,如果支架血栓形成风险低,或对出血风险的担忧超过对支架血栓形成风险的担忧,建议术后早期(≤ 1周)停用阿司匹林,继续联合应用口服抗凝药(最长至6个月)和氯吡格雷。这类患者如果支架血栓形成风险大于出血风险,应考虑给予三联抗栓治疗(阿司匹林+氯吡格雷+口服抗凝药)1周以上,根据风险评估决定总疗程(≤1个月)。
4)、对于合并稳定性冠心病的房颤患者,例如冠脉介入或搭桥术后1年以上的患者,建议单用标准剂量的新型口服抗凝药。
5)、在适合用新型口服抗凝药的房颤患者中,建议优选新型口服抗凝药与抗血小板药物联用。对于高出血风险(HAS-BLED评分≥3分)的患者,在接受单个或双联抗血小板药物的基础上,优选利伐沙班15 mg(vs 20 mg)每日一次、达比加群110 mg(vs 150 mg)每日两次,以减少出血。
6)、对于联合应用华法林和抗血小板药物的房颤患者,应仔细调整华法林剂量,以维持目标INR为2.0~2.5,TTR>70%。
(5)房颤消融围术期的口服抗凝药物应用
在房颤消融术前和术后,建议优选新型口服抗凝药,因为其安全性优于华法林。对于大多数患者来说,不中断新型口服抗凝药可能是优选策略。如果应用华法林,必须将INR控制在治疗目标内,且整个围术期不中断应用,除非出血事件阻碍其继续应用。总体上,房颤消融术后的所有患者应持续应用口服抗凝药2个月。此后,主要根据是否存在卒中危险因素,而非心律状态,来决定是否长期应用口服抗凝药。
(6)新型口服抗凝药物逆转剂
对于应用达比加群后出现严重出血或需要紧急手术的患者,可用Idarucizumab来逆转达比加群。房颤患者接受Ⅹ a因子*制剂抑**(利伐沙班、阿哌沙班等)治疗后如出现危及生命或难以控制的出血,可用Andexanet alfa来逆转其抗凝作用。在处理口服抗凝药相关出血时,应记住有隐匿性恶性肿瘤导致出血的可能。
(7)左心耳封堵
对于明确存在长期口服抗凝治疗禁忌证(例如,无可逆原因的颅内出血)的房颤患者,可考虑通过左心耳封堵来预防卒中。对于接受心脏外科手术的房颤患者,建议手术封堵或切除左心耳。
(8)新冠肺炎流行时期的房颤口服抗凝治疗
新冠肺炎流行时期,对于门诊房颤患者,如无禁忌,可考虑将用新型口服抗凝药替代华法林。接受新型口服抗凝药或华法林的房颤患者如感染新冠病毒,尤其是需要住院或重症监护的严重感染,住院期间可考虑换为低分子肝素。接受新型口服抗凝药的房颤患者如计划接种新冠疫苗,建议采用“最低风险”干预方案,因此,在注射疫苗前后没有必要停药。
三、房颤的节律控制及心室率控制
图 1. 房颤患者心室率控制及节律控制策略流程
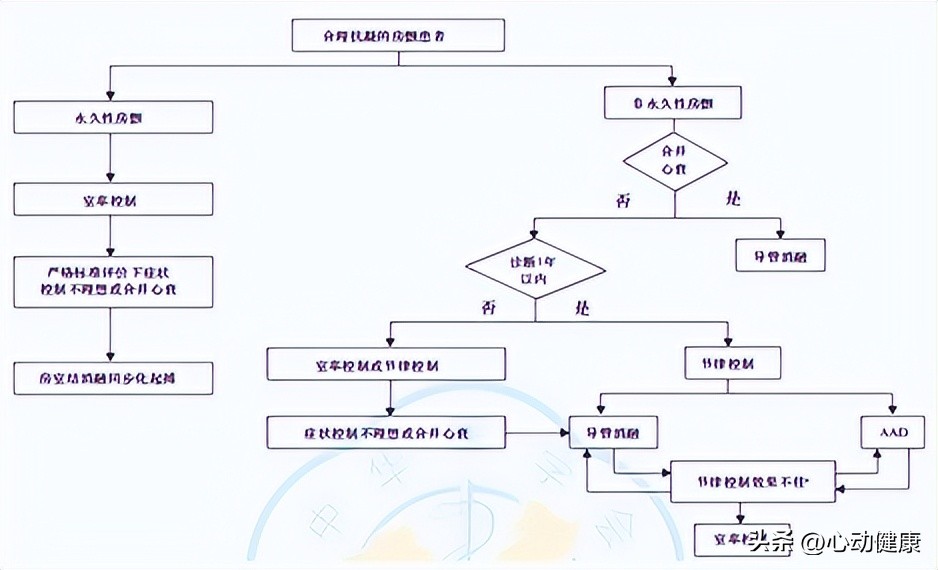
1、房颤的节律控制(房颤复律)
安全有效的节律控制(复律)是房颤治疗的理想策略。越来越多的研究证据支持对于诊断房颤早期或房颤合并心衰的患者,应积极采取早期节律控制(复律)策略。因此,该指南建议诊断1年内的合并心血管危险因素的患者(包括无症状、持续性或合并心衰),应进行早期节律控制(复律)以改善预后(I,B)。
临床上复律方法包括药物复律、导管消融和电击复律。 目前,抗心律失常药物(AAD)和导管消融是节律控制(复律)的主要方法, 紧急电击复律仅适用于房颤发作时伴有明显的低血压,或心衰或明显胸痛用药物难以控制症状的患者。如果房颤的病人是由于洋地黄中毒所导致的或伴有病态窦房结综合症、二度、三度房室传导阻滞、低钾血症或左房内有血栓的患者禁用电复律。
目前,房颤复律最主要的AAD为氟卡尼、胺碘酮和决奈达隆,通过导管消融进行节律控制已积累了充分的研究证据。相比AAD,导管消融可显著降低房颤复发风险、减少心血管住院。以导管消融作为阵发性房颤的一线治疗在减少有症状的房颤复发、改善生活质量方面明显优于AAD,导管消融的适应症如下(表6)。
表 6. 房颤导管消融适应证
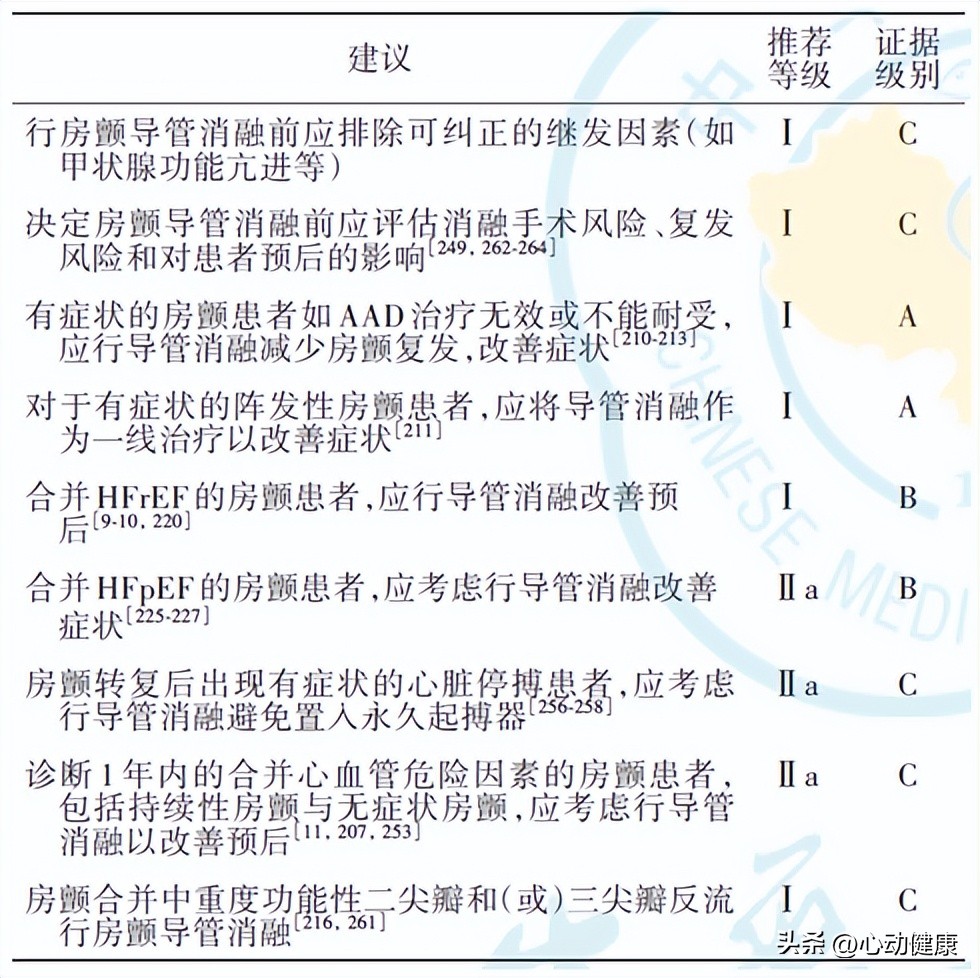
注:房颤为心房颤动,AAD 为抗心律失常药物,HFrEF 为射血分数降低的心力衰竭,HFpEF 为射血分数保留的心力衰竭
房颤复律的主要适应症:
(1)首次发生房颤时间超过24小时,仍未恢复正常心律的病人,如果不满48小时,可以紧急复律,超过48小时的,必须在有效的抗凝3周以后或者经食管心脏彩超检查,排除心房内血栓形成后,进行复律治疗。
(2)慢性房颤时间不满1年或者不清楚房颤持续时间的患者,左房内经一般小于55mm,年龄一般小于80岁,原发病因控制后或者房颤发作时伴有明显的心衰、胸痛等严重症状的患者,不能长期服用抗凝药物或者使用药物无法减慢心率的患者,以及房颤同时伴有预激综合征的患者,可以在3周抗凝后或者经食管心脏彩超检查,排除心房内血栓形成后进行复律治疗。
2、房颤的心室率控制:
对无房颤复律适应症和条件的患者行控制心室率治疗,房颤心室率控制策略包括严格的心室率控制(静息心率 ≤ 80 次/min,中等强度运动时心率 < 110 次/min)和宽松的心室率控制(静息心率 < 110 次/min)。
房颤患者的初始心室率控制目标可设定为静息心率 < 110 次/min(IIa,B),若患者症状仍持续,则考虑进行更严格的心室率控制。
房颤合并心衰是常见的临床问题,国际指南对这类患者的心室率控制目标推荐并不一致,建议以心衰症状控制满意为标准。
长期心室率控制的常用药物包括β受体阻滞剂、非二氢吡啶类钙通道阻滞剂(ND‑CCB)、地高辛以及部分AAD。选择流程见图 2。
图 2. 心室率控制药物选择流程
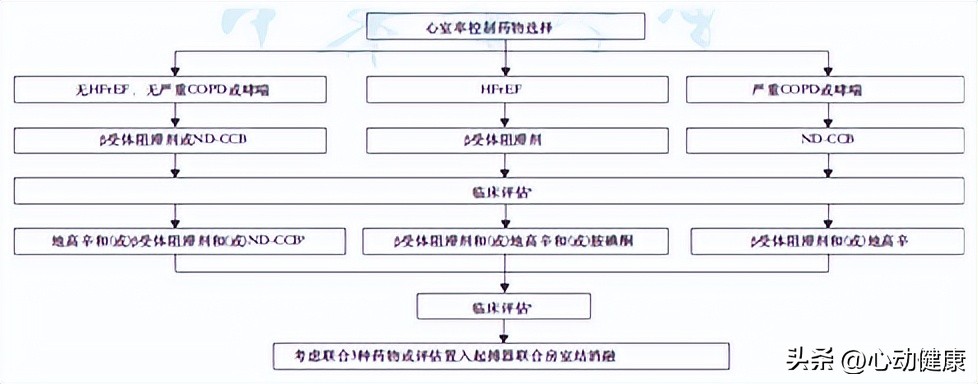
HFrEF 为射血分数减低的心力衰竭,COPD 为慢性阻塞性肺疾病,ND‑CCB 为非二氢吡啶类钙通道阻滞剂;a 临床评估包括评估静息心率,房颤/房扑相关的症状及生活质量;b β 受体阻滞剂和 ND‑CCB 联用有协同作用,注意避免心动过缓,优选地高辛和一线药物中的 β 受体阻滞剂或 ND‑CCB 联用。