三叉神经痛是神经科常见的疾病,是颜面部三叉神经分布区内以反复发作、阵发性剧痛为特征的一种疾病。多见于中年人,70%—80%发生于40~60岁之间。女性多于男性,比例约为3:2。多发于单侧,以右侧多见。其发病机理目前尚不清楚,大多数均难找到明确病变,因此也就缺乏有效的病因治疗。为了能够得到针对性治疗,我们有必要对其病因进行分析。到底引起三叉神经痛发病的原因有哪些呢?
一、病因:
三叉神经痛按病因分为原发性和继发性。原发性三叉神经痛的病因未明,目前认为其发病主要与神经受压及脱髓鞘病变等因素相关,但可能并非单一性因素所致。
1、病变在中枢部
由于三叉神经痛的阵发性,提示一种癫痈样的放电。Kinner和Wilson指出三叉神经中枢部的阵发性放电,放电部位可能在三叉神经脊束核内或中枢其它部位。此中枢病因学说难以解释临床所见的许多现象,如在许多延髓病变中并不产生三叉神经痛;为何常局限于三叉神经分布区某一、二支,而不表现有其他神经系统体征;为何仅3%的病例为两侧性的?Kerr仅认为三叉神经的中枢性核团组织结构就可以否定中枢病因学说,如三叉神经脊束核接受三叉神经、面神经、舌咽神经、迷走神经和第1、2颈神经的躯体感觉纤维,但三叉神经痛的发病率是舌咽神经痛的100倍。面神经痛、迷走神经痛更为少见,而上颈部的阵发性疼痛根本就不存在。
2、病变在周围部
认为病变在周围部的有以下学说:(l)邻近的血管压迫;(2)局部增厚的硬膜压迫;(3)颞骨岩部骨质增生刺激半月神经节;(4)动脉硬化引起的三叉神经供血不足;(5)颈内动脉壁上部因骨质缺损而使颈内动脉与半月神经节及其神经接近或接触,颈内动脉的搏动刺激神经引起疼痛;(6)三叉神经进入颅内的骨孔因某种原因变窄压迫神经。这些学说以“邻近血管压迫三叉神经根”研究颇多。而另五种学说,虽然均有一定的临床实验依据,但更多的使建立在随意观察的基础上的。本世纪初Cushing曾提出机械压迫三叉神经根可以引起疼痛的病因假说。1934年,Dandy首次提出三叉神经痛与血管压迫的关系。1956年,Gardner重新提出血管对三叉神经根的压迫是引起疼痛的原因之一,并采用血管减压的方法进行治疗。1966年Jannetta首先将手术显微镜用于三叉神经痛手术,提出血管压迫学说及治疗方法---显微血管减压术。70年代后期,随着显微减压手术在国外神经外科领域逐步推广,越来越多学者认为三叉神经微血管减压术是目前治疗三叉神经痛最有效的方法。对于此假说的机理可认为血管压迫神经根使神经纤维挤压在一起,继而发生脱髓鞘病变,从而引起相邻神经纤维之间的假突触的形成,即发生“短路”。轻度的触觉刺激即可形成一系列的冲动通过“短路”传入中枢,而中枢的传出冲动亦可通过“短路”而成为传入冲动,如此,很快叠加到一定强度而引起一阵剧烈的疼痛,直到参与此过程的神经疲劳为止。经过间歇期后,又重复上述过程。
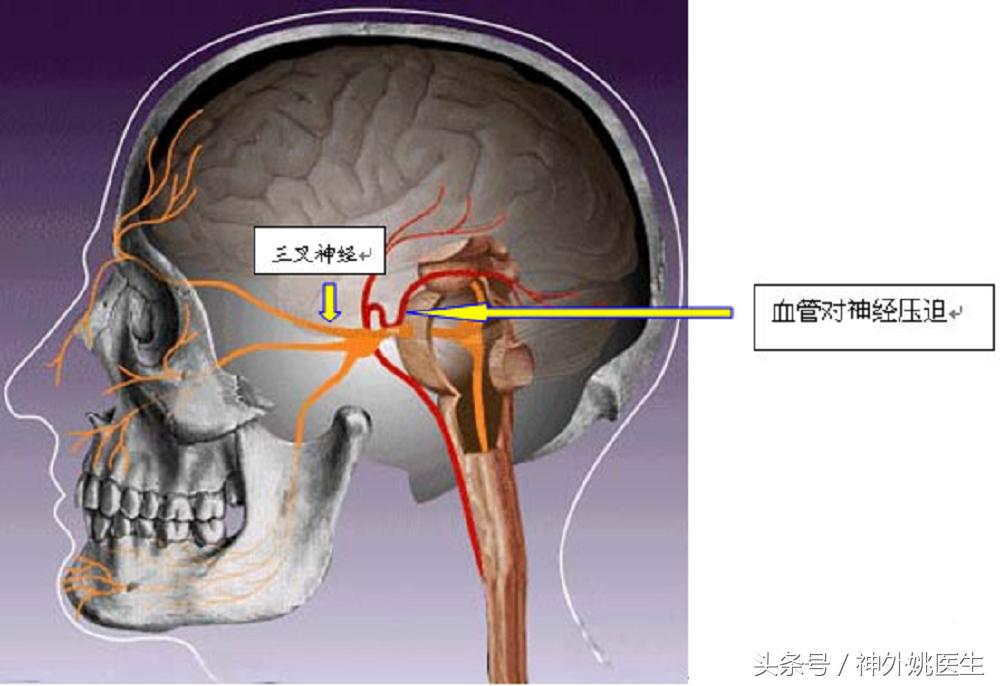
对于继发性三叉神经痛,原因常由后颅窝肿瘤、血管畸形,动脉硬化、岩骨蛛网膜粘连、颈椎病、齿领孔系统病变及多发性硬化、延髓空洞症等刺激三叉神经脊束核而发病。
二、临床表现:
本病是一种慢性疾病,大多数呈渐近性加重,可持续数年乃至数十年,亦可有自发的间歇性症状缓解期,但自愈的机会很小。
1、原发性三叉神经痛的临床表现:
1)短暂而反复发作性疼痛是本病最主要的特征。
2)疼痛通常局限于一侧面部三叉神经分布区,以第二、第三支受累居多,而且多发于右侧(60%-70%),常位于上唇、鼻翼、口角、门犬齿和颊粘膜等处。
3)疼痛发作前常无先兆,为骤然闪电样发作,性质犹如刀割、烧灼、针刺或电击样,持续数秒或数分钟后骤停,发作时十分痛苦,常伴有流诞、流泪、面部抽动等。随病程发展,发作频率不断增加,疼痛程度亦愈剧烈,间歇期越缩越短。少数患者表现为面部肌肉抽搐,称为“痛性抽搐”。

4)疼痛区域常有“触发点”, 其范围局限,多集中鼻旁,口角,上下唇,上下齿龈,颊部,眉毛等处,因洗脸、刷牙、说话、进食等机械因素诱发疼痛发作。
5)神经系统检查正常。
6)常规头颅CT或MRI检查均无异常。但MRI的3D-TOF序列上常可发现压迫神经的责任血管。
2、继发性三叉神经痛的临床表现:
早期表现为一侧三叉神经痛,疼痛呈阵发性发作。随病变进展逐渐出现三叉神经分布区感觉障碍,角膜反射减弱或消失,咀嚼职无力,萎缩,部分伴有面听神经,外展神经功能障碍。同时有颅内压升高,脑脊液细胞数增多,蛋白升高。颅骨X线有病理改变。头颅CT或MRI检查有时能发现后颅窝肿瘤或血管畸形等病变。
三、诊断及鉴别诊断:
原发性三叉神经痛临床表现典型,诊断并不困难。原发性三叉神经痛应与牙痛,三叉神经炎,舌咽神经痛,继发性三叉神经痛,面型偏头痛,副鼻窦炎,急性青光眼,脑蛛网膜炎,下领关节炎相鉴别。
四、治疗:
继发性三叉神经痛病因明确,针对病因治疗效果确切,不再赘述。由于原发性三叉神经痛的病因未明,故缺乏有效的病因治疗。原发性三叉神经痛治疗有以下几种:
1、药物治疗:常用药物有卡马西平,苯妥因钠等。卡马西平是早期治疗三叉神经痛的特效药。早期效果好,但要注意头晕、肝肾功能损害和低钠血症等副作用。后期效果差,剂量增加会加重上述副作用。
2、封闭治疗:将药物注于三叉神经分支或半月节上,使之破坏以阻断其传导作用,注射区面部感觉丧失,从而获得止痛的效果。以往注射药物多为无水酒精、4%甲醛等,疗效短暂。近年来多用注射甘油。此疗法复发率高,且不能解除疼痛的病因。
3、射频或γ-刀治疗:通过烧灼损毁三叉神经节止痛,早期止痛效果较好,但复发率高(>50%),术后有面部麻木等并发症,是三叉神经痛手术的二线治疗方式。适合高龄(>80岁)不能手术和各种术后复发病人。
4、三叉神经后根切断术:1901年Spiller首先提出,被Frazier经颞部入路获得成功,早期行后根全切术,后改进为选择性切断术,此术优点是简便,安全,术后反应小,缺点为有时可损伤运动支,术后可并发角膜炎,岩浅大神经损伤可产生周围性面瘫,鼻粘膜干燥等并发症。1925年Dandy改经枕下入路作三叉神经后根部分切断术。此入路暴露良好,能发现局部病变并有利于保留面神经,复发率低,称为Dandy手术。此二术各有其优缺点至今仍广泛使用,但由于此手术不能解除疼痛的病因,疗效不是很满意。
5、显微血管减压术(microvascular decompression,MVD):显微血管减压术是在显微镜下将责任血管与受累的三叉神经或面神经分离从而治疗三叉神经痛、面肌痉挛的方法,是一种针对病因进行治疗的方法。该方法能够保留三叉神经、面神经的解剖完整,因此三叉神经、面神经的正常神经功能可以保留。该方法是目前国际公认的治疗三叉神经痛最安全、最有效的方法,具有止痛效果明显、非破坏性、副损伤少、复发率极低(<10%)等优点。相比其它疗法,它最大的好处就是在保持长期疗效的基础上,能够保留患者面部正常感觉,改变以往治疗后出现的面部麻木不适感,提高患者生活质量,使广大患者愿意接受治疗。手术可能的并发症包括听力减退、面部感觉减退等。但随着显微外科技术的提高,这些并发症的发生率很低,并且除听力减退较难恢复外,大多数颅神经损伤的症状轻微,多可逐渐恢复。近年来,神经内镜也被应用到显微血管减压术中,观察到的解剖结构更清晰,并有助于发现受累神经腹侧的责任血管,减少对邻近结构如颅神经、脑干、小脑、血管的牵拉及损伤。

总之,原发性三叉神经痛一旦确诊,常先给予药物治疗,外科手术应用于药物治疗无效或发生毒副作用的病人。对高龄有重要脏器严重疾患的病人,一般不采用MVD治疗,可尝试经皮三叉神经感觉根射频电凝毁损术或立体定向放射治疗等。对于年轻且身体状况良好的病人,特别是三叉神经第1支或3支疼痛的病人,建议采用三叉神经显微血管减压术。患者也应该根据自身的条件,和医生广泛沟通,寻找一个合理的个体化治疗方案。