●病例分享●
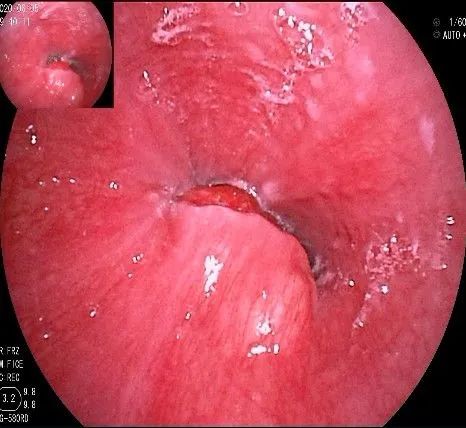
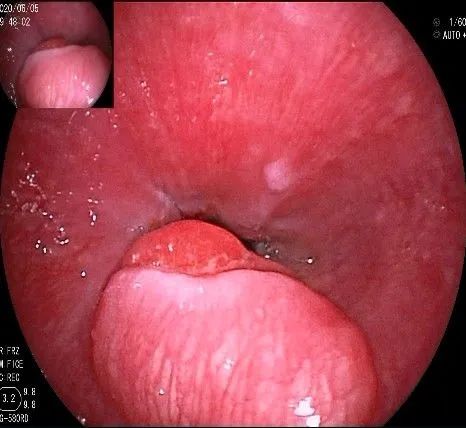
侯XX,男,34岁,因“反复上腹疼痛,反酸、烧心”于2020.06.05日来我院行电子胃镜检查发现食管下端及贲门部粘膜隆起性病变,大小约2.0x1.0cm,表面光滑,活检钳触之质硬,活动度好,未见粘膜桥,取活检示炎性息肉。与病人沟通,向其讲明粘膜隆起性病变要考虑胃肠道间质瘤(GIST)的可能,告知内镜下切除的可行性及获益,及内镜手术带来的风险,患者表示理解并愿意接受内镜下治疗。我们完善术前检查后,于06.09日下午,在我院内镜室,在静脉全麻下行贲门部肿物ESD治疗。
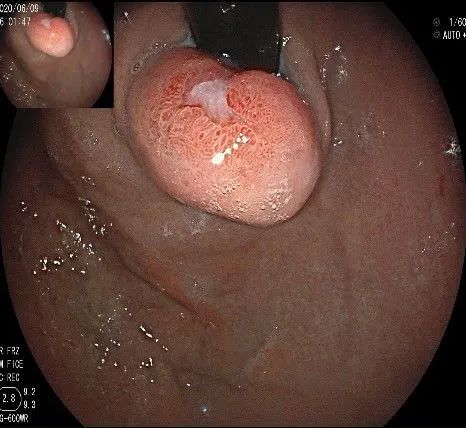
倒镜观察,可见贲门部一个明显的隆起,中央部分的凹陷,是4天前取活检留下的。
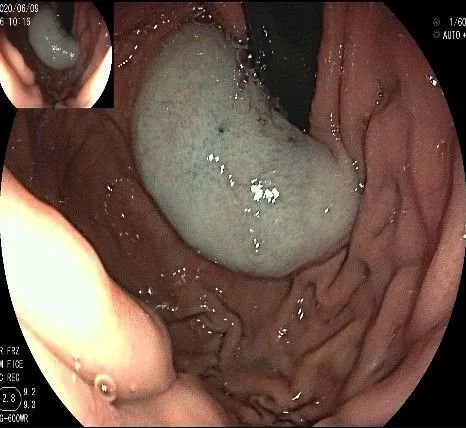
我们的思路:病变长径约2.0cm,位置活动,倒镜后先在胃底侧粘膜下注射,使病变向食管腔方向抬举,然后再在食管腔内做粘膜下注射切开,以获得一个好的术野,果然,注射后粘膜抬举明显,瘤体被挤向口侧。
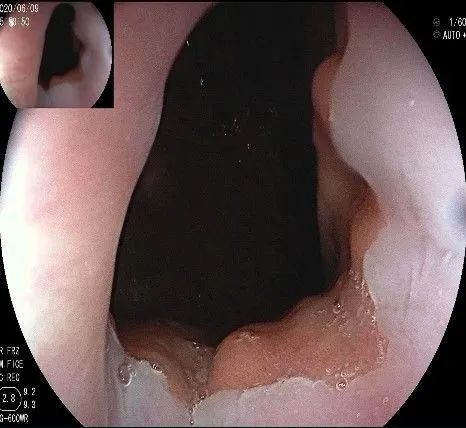
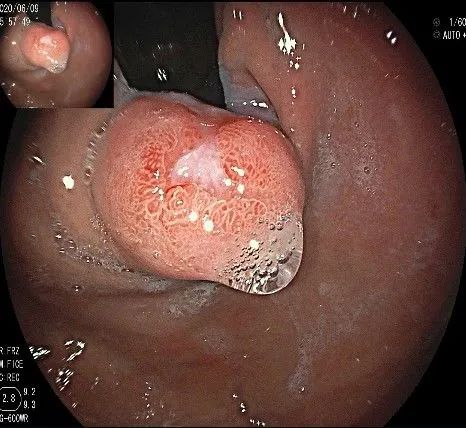
正镜观察,瘤体就在贲门部齿状线的下方。
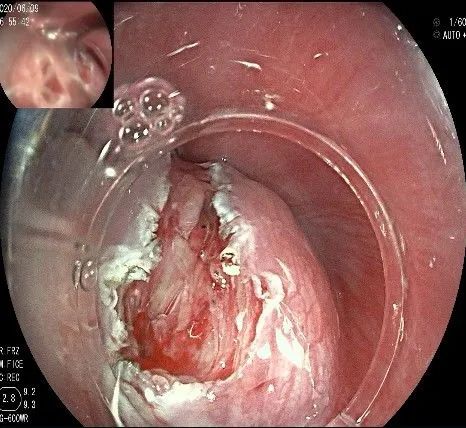
在食管腔内,瘤体的两侧行粘膜下注射后,在瘤体顶部纵向自口侧向肛侧切开食管粘膜。
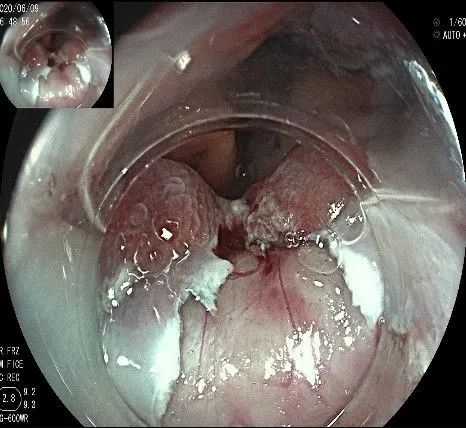
向下一直切开至齿状线处,白色为鳞状上皮,红色为腺上皮,颗粒样的部分,就是炎性息肉。切开后可见瘤体为白色,表面有血管网,质地较韧。
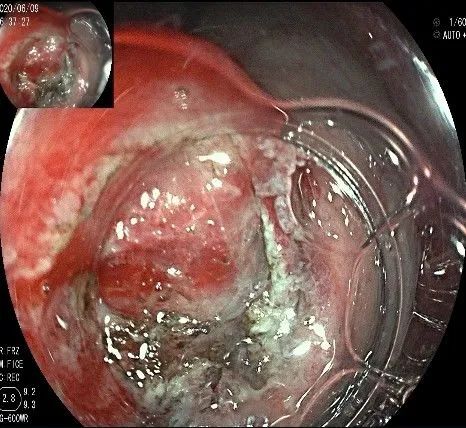
沿切开的边缘,从口侧开始向下进行粘膜下剥离,剥离的间隙是瘤体之上粘膜之下,期间反复进行粘膜下注射。
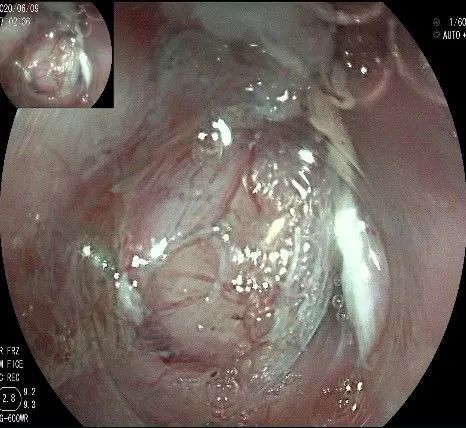
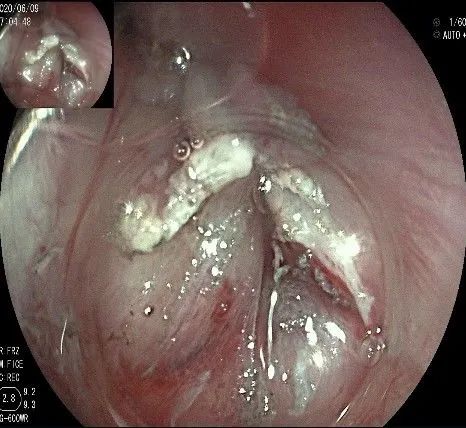
随着剥离的进行,瘤体与周围组织的关系越来越清晰。
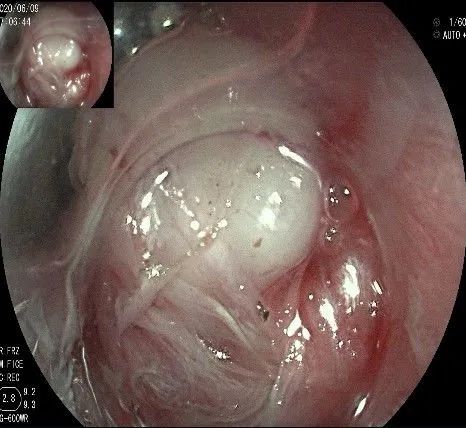
此时瘤体基底部已暴露出来,起源于固有肌层。
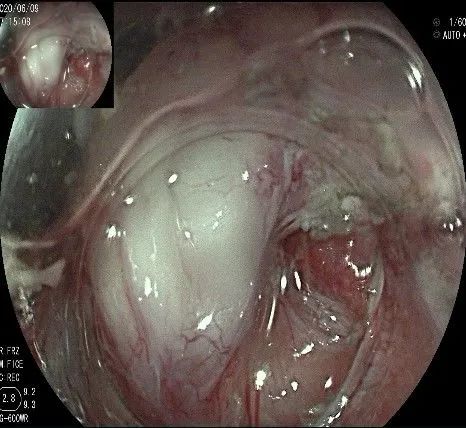
这是最后的“根”部。
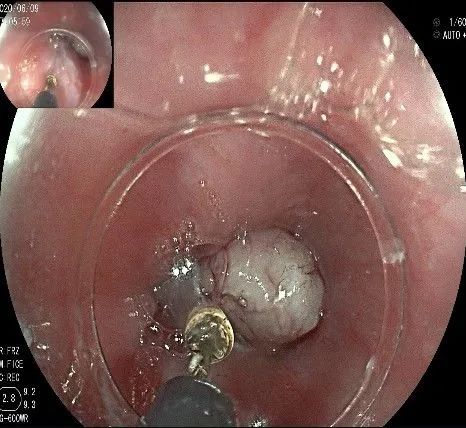
换用IT刀可以轻松剥离,又避免切入过深造成穿孔。

剥离接近完成,最后连接的薄层组织。
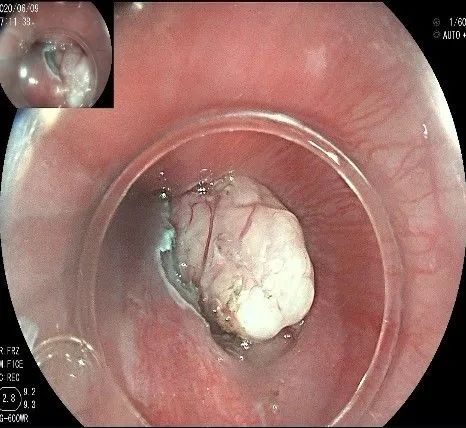
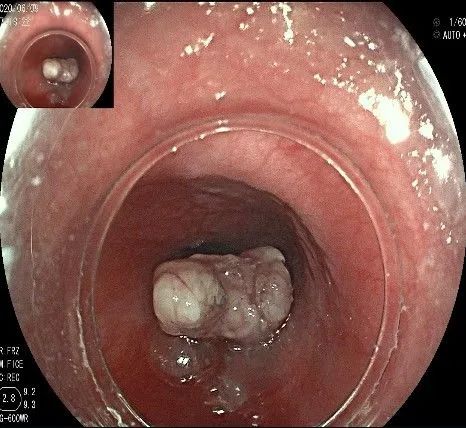

瘤子完整切除,随透明帽吸出的时候脱落到左侧会厌部,当时我们团队的麻醉、护理等人员都捏了一把汗,因为是静脉全麻没有插管,离声门太近了,一不小心进入气道会形成气管异物,造成严重后果!迅速换用鳄齿钳钳夹牢固,顺利取出!
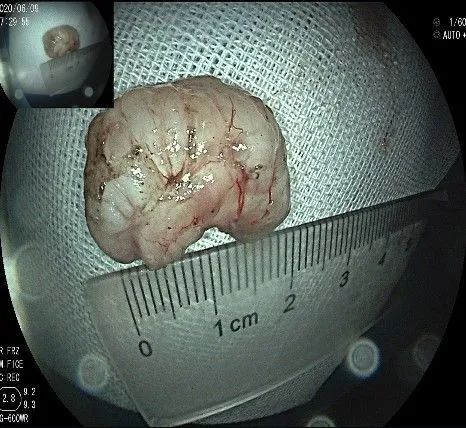
完整的瘤体,呈不规则形状,长约2.0cm,宽度约0.8cm,有一定厚度,触之韧,像一颗白色的肾,表面有血管网。尽快浸泡送检。

再次进镜观察,齿状线炎性息肉的地方,用圈套器圈套后通电切除。
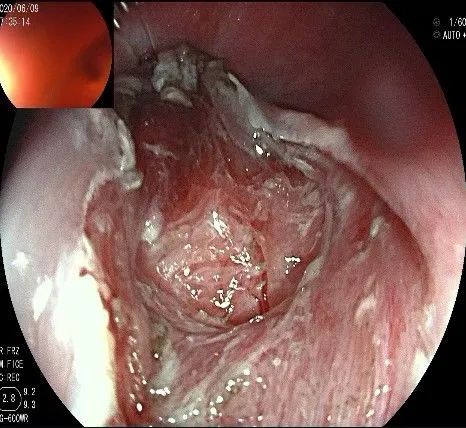
瘤子切除后,在粘膜切开的地方,固有肌层的纵形肌处形成一个开口。

倒镜观察,隆起已经消失。
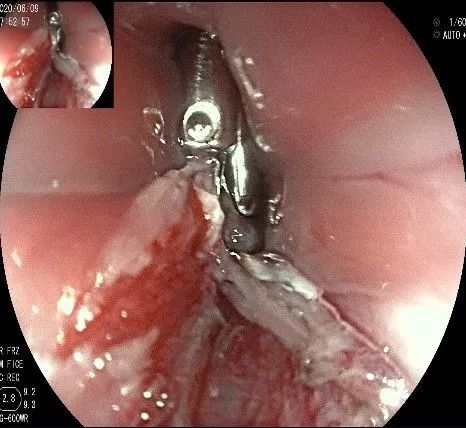
夹闭创面的时候做胃镜吸引,利于创面闭合。
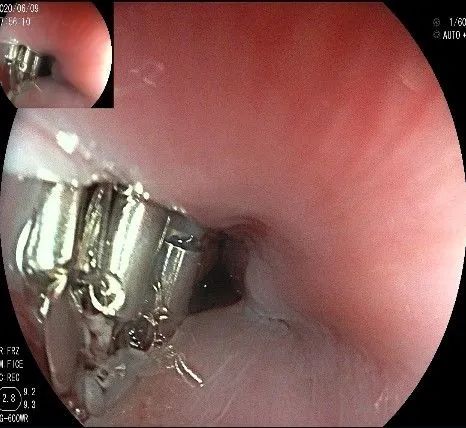
创面夹闭完成,反复冲洗观察,无出血及穿孔。结束手术,等待病理结果。
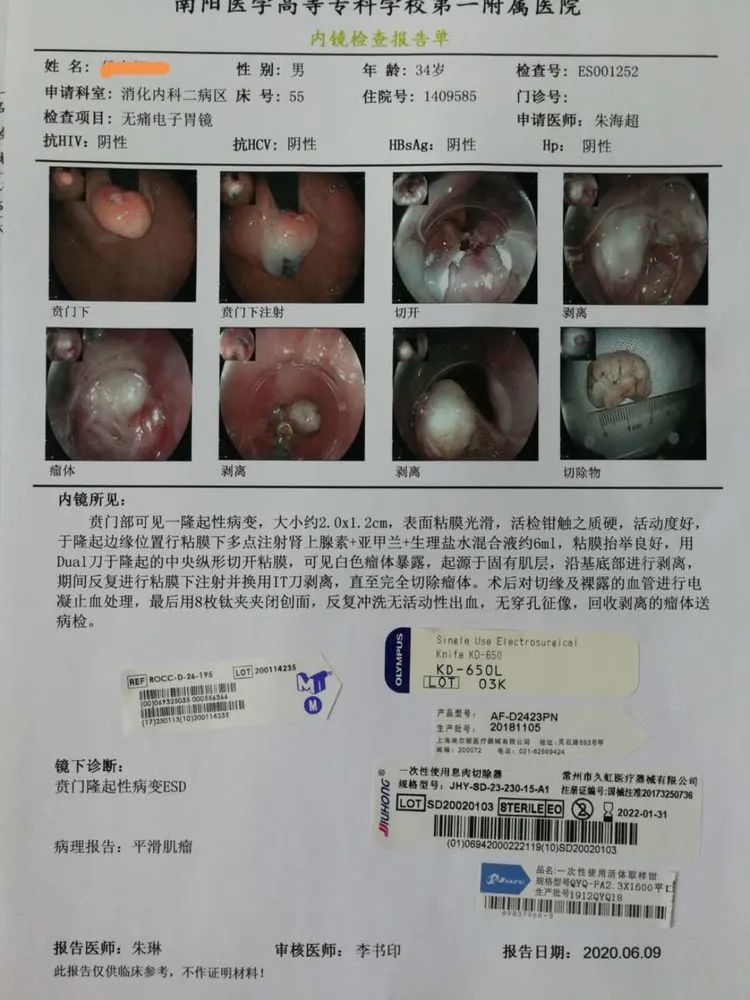

术后暂禁食水,给予抑酸、抗感染、营养支持治疗,术后随访病人,诉术前的上腹疼症状消失,反酸、烧心症状减轻,其它无特殊不适,3天后病理结果回示,考虑:(贲门部)平滑肌瘤,建议其做免疫组化进一步鉴别间质瘤。
南阳医专一附院消化内镜室已全面开展消化道粘膜和粘膜下肿瘤、胃食管早癌的内镜下微创治疗。创伤少,术后恢复快,为消化道肿瘤患者带来了福音。

