化脓性 脑 膜炎——是各种化脓性细菌引起的脑膜炎症,部分患者病变累及脑实质。
临床上以急性发热,惊厥,意识障碍,颅内压增高,和脑膜炎刺激征集脑脊液脓性改变为特征。
流行病学
多发生在5岁以内,尤其是婴幼儿。2006-2009年中国疾病预防控制中心对我国4省近2 000万人的流行病学调查数据显示:
人群总体发病率为(1.84~2.93)/100 000
5岁以下儿童发病率为(6.95~22.30)/100 000
美国疾病预防控制中心的调查数据亦显示:
<2 月龄为 80.69/100 000
2~23 月龄为6.91/100 000
2~10 岁为 0.56/100 000
11~17 岁为0.43/100 000
病因
化脑高危因素:
1.免疫缺陷或免疫功能抑制
2.外伤性或先天性解剖结构缺陷(如皮毛窦、脑脊液耳漏或鼻漏等)
3.营养不良
4.未接种相关疫苗
5.近期有呼吸道或邻近器官(耳道和鼻窦)的感染、脑膜炎高发地区旅行史、与细菌性脑膜炎密切接触者。
感染途径
1、血行播散:上呼吸道、皮肤,胃肠道粘膜,脐部等;
2、邻近组织器官感染:中耳炎、乳突炎;
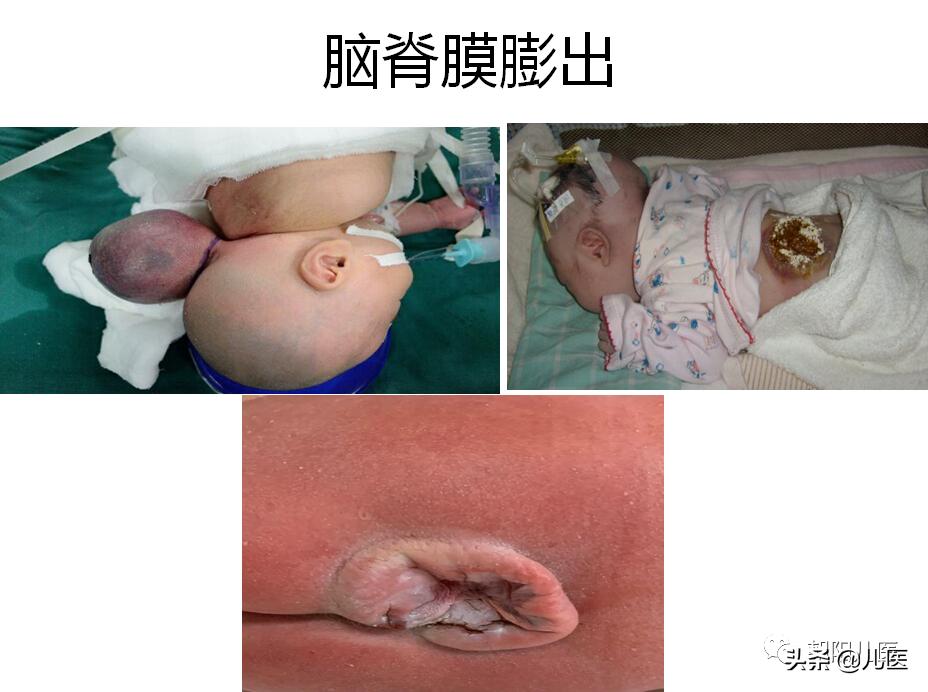
3、与颅腔存在直接通道:颅骨骨折、神外手术、皮肤窦道或脑脊膜膨出;
脑脊膜膨出
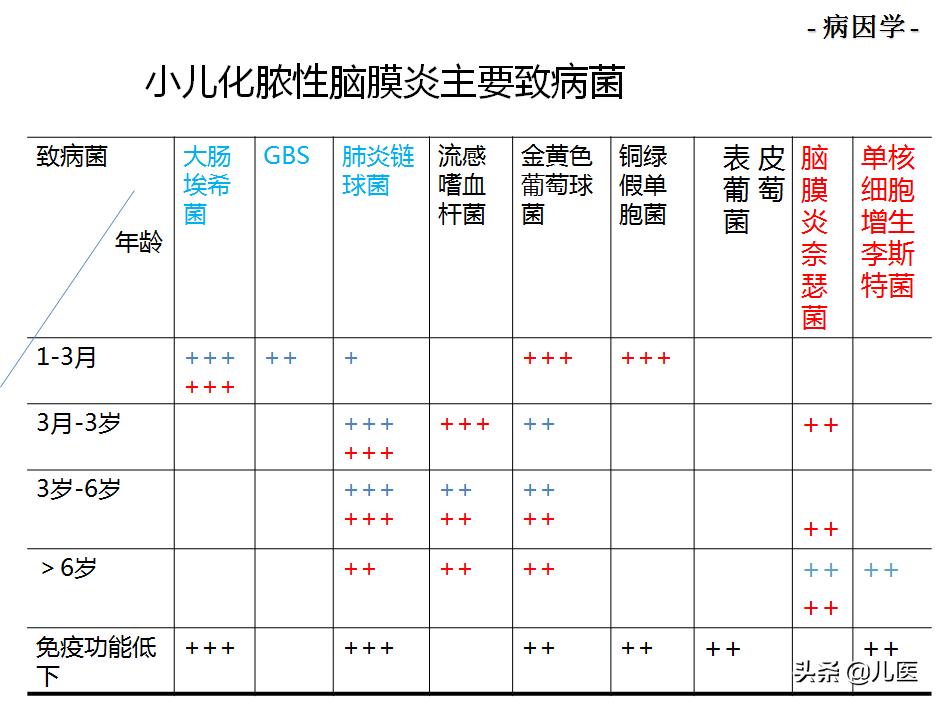
小儿化脓性脑膜炎主要致病菌
这么多细菌您家孩子吃的消么?
有效接种疫苗可以预防以上少数细菌发生肺炎,脑脑膜炎,败血症的风险!
所以疫苗接种很重要:
免费疫苗:




自费疫苗



化脓性脑膜炎临床表现
急性感染中毒与脑功能障碍症状
急性发热、烦躁不安,进行性加重的意识障碍、精神萎靡,嗜睡,昏迷,反复惊厥。可能淤点,瘀斑,休克。
急性颅压增高表现 头痛、呕吐、脑疝
脑膜刺激 征 :颈项强直 Kernig Brudzinski征
幼婴(<3个月)体温正常或降低;微小惊厥;吐奶,尖叫、前囟饱满紧张、头围增大,颅缝分离不明显
实验室检查
1、脑脊液;
2、其他: ①血培养;
②皮肤瘀点、瘀斑涂片;
③外周血象:白细胞总数大多明显增高,中性粒为主,但在严重感染或不规则治疗时,可能白细胞会减少;
④血清降钙素原(PCT);
⑤神经影像学:头颅MRI或CT。
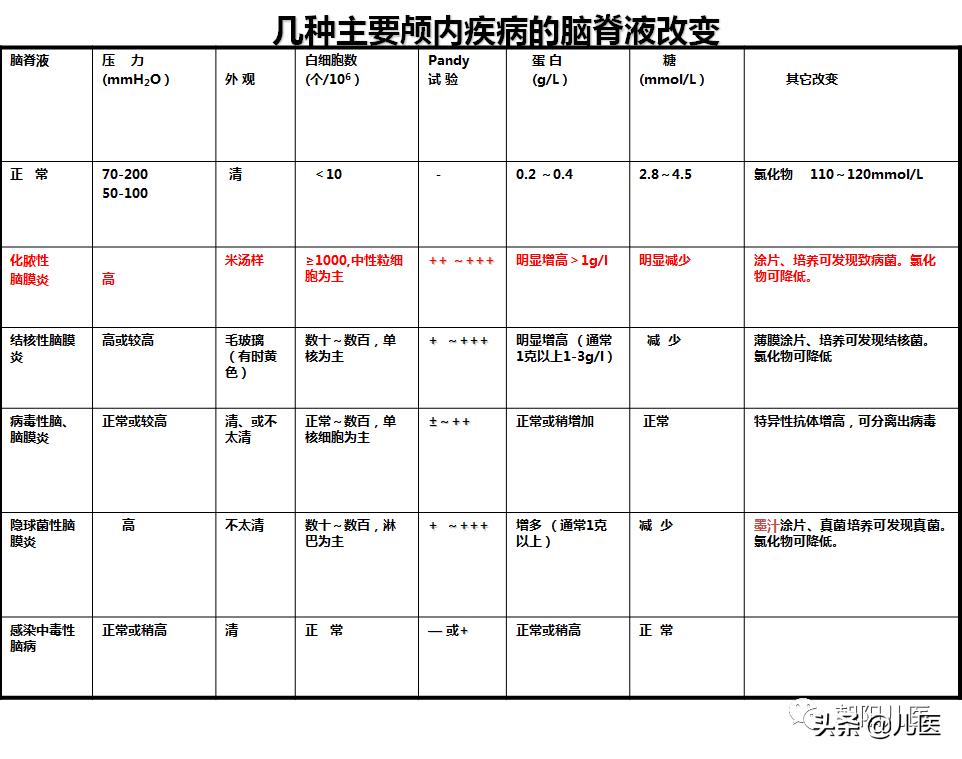
几种主要颅内疾病的脑脊液改变
与其他脑膜炎鉴别
● 病毒性脑膜、脑炎:感染中毒症状不突出、CSF改变;● 结核性脑膜炎:亚急性起病及缓慢进展、CSF、脑外结核灶、PPD。
并发症及后遗症
(一)硬膜下积液:
正常婴儿<2毫升。若一侧积液>2毫升或蛋白定量>0.4g/l,可诊断硬膜下积液。重症者积脓,涂片及培养得致病菌。
发生率: 30-60%,主要发生于婴儿。
硬膜下积液的诊断:
(1)典型病史:经合理规则治疗,病情不能按预期好转,或一般情况好转后再次发烧、呕吐等;
(2)颅骨透照试验,CT;
(3)诊断性穿刺。
颅骨透照试验
颅骨透照试验:新生儿、小儿颅骨骨板较薄,囟门未闭,当其硬膜下有较大量液体时,可透过一部分光线,并向周围衍射。
颅骨透照试验正常值:
1.未成熟儿3cm;
2.新生儿2cm;
3.2个月-12个月婴儿1.5cm;
4.13个月-18个月小儿0.5cm。
颅骨透照试验

检查过程:
–1.患儿剃发,洗净头皮,于暗室内检查。
–2.嘱患儿安静,取平卧位。用普通大号手电筒作光源,取厚约1cm-1.5cm深色海绵剪制成圆圈,宽约1cm,外圈径略大于手电筒前端。
–3.将海绵圈贴于患儿头皮上,手电筒发光端压紧海绵,开启电筒开关,对额、枕、颞区等不同部位进行投照
–4.投照时观察手电筒外围光圈大小,有无缺损。
硬膜下积液CT
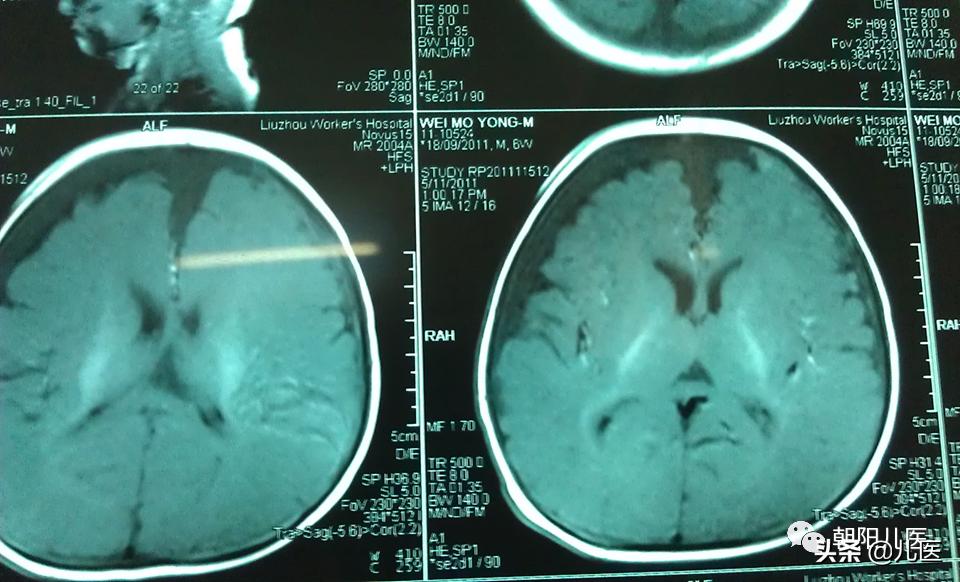
(二)脑室膜炎
● 易发生于幼婴及新生儿、尤其治疗延误者。
● 脑室膜炎的诊断:
①经有效治疗CSF改善,但脑症状继续加重;
② B超/影像学侧脑室扩大;
③ 侧脑室穿刺。
(三)抗利尿激素异常分泌 综合征
病因:
抗利尿激素分泌过多——炎症累及下丘脑和神经垂体;
惊厥:1.脑水肿加重 2.低钠血症
(四)脑积水:进行性头围增大、颅压增高及神经功能障碍。
梗阻性脑积水
定义:是指先天或后天性因素造成的脑脊液循环通路在第四脑室以上受阻,使脑脊液流入蛛网膜下腔的通路发生障碍所引起的病理现象。
特征:脑脊液过多的积聚,导致脑室扩大,颅内压增高,可伴随继发性的脑实质萎缩。
临床表现:头大,落日征,呕吐、视力障碍、吸吮和进食困难,眼内斜、喉鸣音、头下垂、四肢无力或痉挛性瘫痪、智力发育障碍,甚至惊厥或昏睡。
落日征
特征:眼球下旋,在眼睑下方,巩膜露出,形似落日。
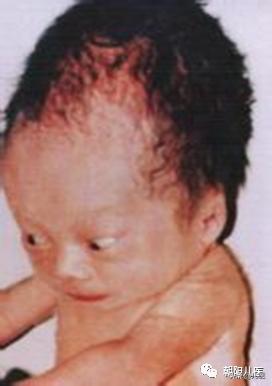

交通性脑积水
定义:是指由于第四脑室出口以后的正常脑脊液吸收障碍所致的脑积水。
病因:蛛网膜下腔出血、脑膜炎、颅脑损伤以及静脉栓塞。亦可见于脑膜癌病、脑脊液吸收功能障碍等。
临床表现:颅内高压征象,可出现头痛、呕吐、复视和视神经乳头水肿。
(五)各种神经功能障碍:失听、失明、瘫痪、癫痫、MR等。