在阅读此文前,诚邀您点击一下“关注”,既方便您进行讨论与分享,又给您分享更多的专业健康知识,为您的健康保驾护航,感谢您的支持。
随着人口老龄化严重,骨盆骨折患者也随之增多,并且其中骨质疏松型骨盆骨折患者也随之增多。
而一旦出现骨盆骨折, 就有可能损伤骨盆内重要脏器以及血管和神经,并且出现休克等严重危及生命的并发症,是死亡率较高的骨折类型之一。
故一旦怀疑出现骨盆骨折,便需要对患者进行紧急处理,将其一般情况稳定住,并且视患者情况予以其初步固定。
而骨盆后环在整个骨盆环中的重要性占到了60%,随着骨盆后环被损伤,骨盆稳定性也将被破坏, 而目前运用在骨盆后环的内固定主要是骶髂关节前方双钢板、后方张力带钢板、骶髂关节单枚拉力螺钉以及骶髂关节2枚拉力螺钉固定。
而这些内固定方式主要是通过固定骶髂关节从而固定骨盆后环,但是在骨质疏松患者中,年龄通常较大,骨密度低并且骨强度降低,内固定容易发生松动、退钉等内固定失效情况。
故内固定效果常常较差,其治疗理念将会发生改变,将减轻患者痛苦以及症状放在首位,若是行手术治疗,也应选择创伤最小的内固定方式。
比如IS,此类固定方式可微创进行,大大减小患者创伤。
骨盆骨折通常为高能量损伤导致的,其发生率约为3%~8%,死亡率约为3%~42%,是骨科中死亡率较高的骨折之一。
骨盆骨折出现合并伤、并发症以及永久性残疾的发生率都非常高,出现合并伤发生率为9%~21%, 并发症的发生率为11%~25%,永久性残疾发生率为8%~13%,其损伤程度严重。
通常会有生命危险;早期容易出现失血和不可逆的休克,晚期则容易出现败血症和多器官功能衰竭等症状。
在骨盆环的稳定性中,骨盆后环扮演着重要的作用,当骨盆骨折累及骨盆后环时,将会导致骨盆环不稳。
骨盆后环解剖结构
在整个骨盆环结构中,双侧耻骨支在前方组成骨盆前环,其稳定性主要由耻骨联合及弓状韧带和耻骨上韧带来提供。
而骨盆后环的稳定性则是由骶骨、两侧骼骨和骶骼关节及周围韧带共同构成的骶髂复合体共同维持,其主要是由双侧髋骨以及骶骨组成。
骨盆前环以及骨盆后环共同构成骨盆环的稳定性,并且两者之间相互作用相互影响,无论哪一部分的完整性被破坏,骨盆环的稳定性都将会受到破坏。
但是,与骨盆前环相比,骨盆后环在整个骨盆环中的作用更加重要,认为骨盆环的稳定性主要由骨盆后环提供。
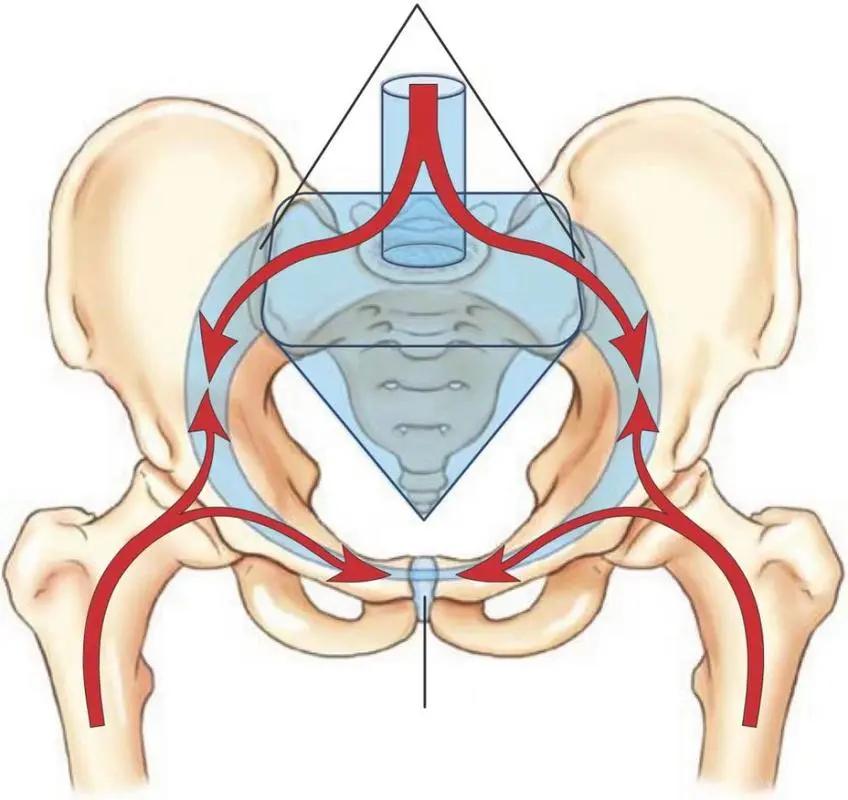
认为只要骨盆后环进行了坚强固定,即使骨盆前环出现了损伤,也可以不固定,因此骨盆后环在骨盆稳定性中的作用远远大于骨盆前环的作用。
目前大家认可的是前环提供40%的稳定性,剩下的稳定性则由后环提供,因此, 骨盆后环不仅在机体重力传导中扮演着重要角色,还是骨盆环的重要稳定结构,当强大*力暴**损伤后环相关结构时,需要及时将其进行固定。
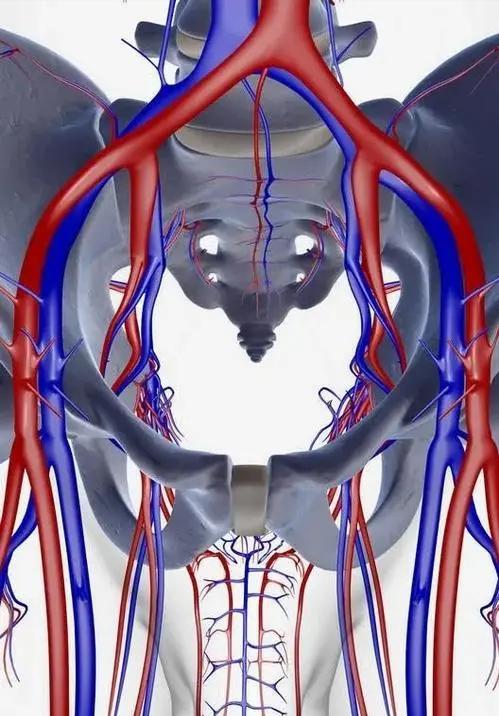
而骨盆后环主要是指骶髂关节,骶髂关节是人体最重要的关节之一,不仅是组成骨盆后环的重要结构,还在人体重力的传递中起到了重要的作用。
骶髂关节关节面扁平,是由髂骨以及骶骨耳状面组成,彼此对合紧密,关节囊紧张,并且其周围有许多强韧的韧带加强,比如:骶髂前韧带、骶髂后韧带、以及骨间韧带等。
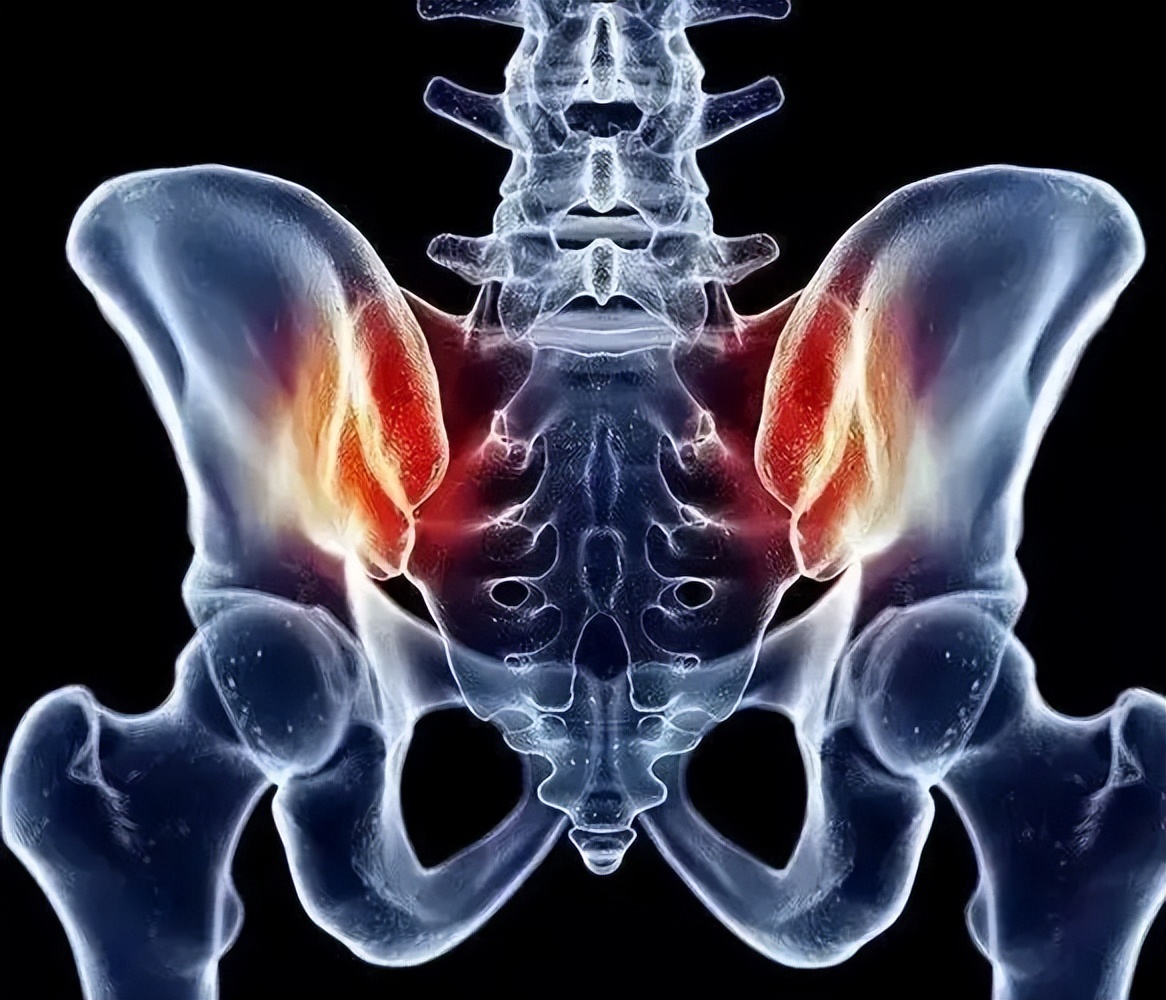
其关节腔狭小的裂隙状, 因而骶髂关节是一种微动关节,这样的结构有利于支持体重和传递重力,在老年人中,骶髂关节部分关节面融合,关节活动基本上消失。
在影像学中,骶髂关节通常被用来评价骨盆损伤稳定性是否遭到破坏,骶髂关节是否有移位是其判断标准。
骨盆后环损伤的诊断及治疗
在骨盆后环损伤的诊断中,放在首要位置的是判断损伤的严重程度,判断损伤是否存在严重的合并症,并且观察患者血液循环情况。
以及有无神经损伤的症状,对出现危及生命的症状的患者, 首先按照损伤控制外科的理念对其进行救治,稳定患者生命体征以后对患者进行仔细的查体,注意有无骨盆双下肢形态功能的改变。
再综合选择辅助检查,必要时结合CT以及三维重建技术,同时,根据患者情况选择MRI、血管造影等来判断患者基本情况。
诊断明确出现骨盆后环损伤以后,还需要对损伤进行分型评估,Tile分型法仍然是最常用的,它是根据骨盆稳定性来作为判定标准的。
主要分为:(1)A型(稳定型):A型又分为A1型和A2型,A1型为未累及骨盆环的损伤,如髂嵴、坐骨结节的撕脱性骨折和髂骨翼的孤立骨折;
A2型为轻微移位的骨盆环稳定骨折; A3型损伤为骶、尾骨的横行骨折。(2)B型(旋转不稳定、垂直稳定型):B型又分为三个亚型,B1型包括“翻书样”损伤或前方压缩损伤,B2型为侧方压缩损伤;B3型为双侧受损。
(3)C型(旋转和垂直均不稳定型):其同样分为三个亚型, C1型为单侧骨盆损伤,C2型为双侧骨盆损伤,一侧是B型,另一侧是C型,C3型为旋转和垂直均不稳定的双侧骨盆损伤,或合并髋臼骨折。
骨盆后环常用的不同内固定
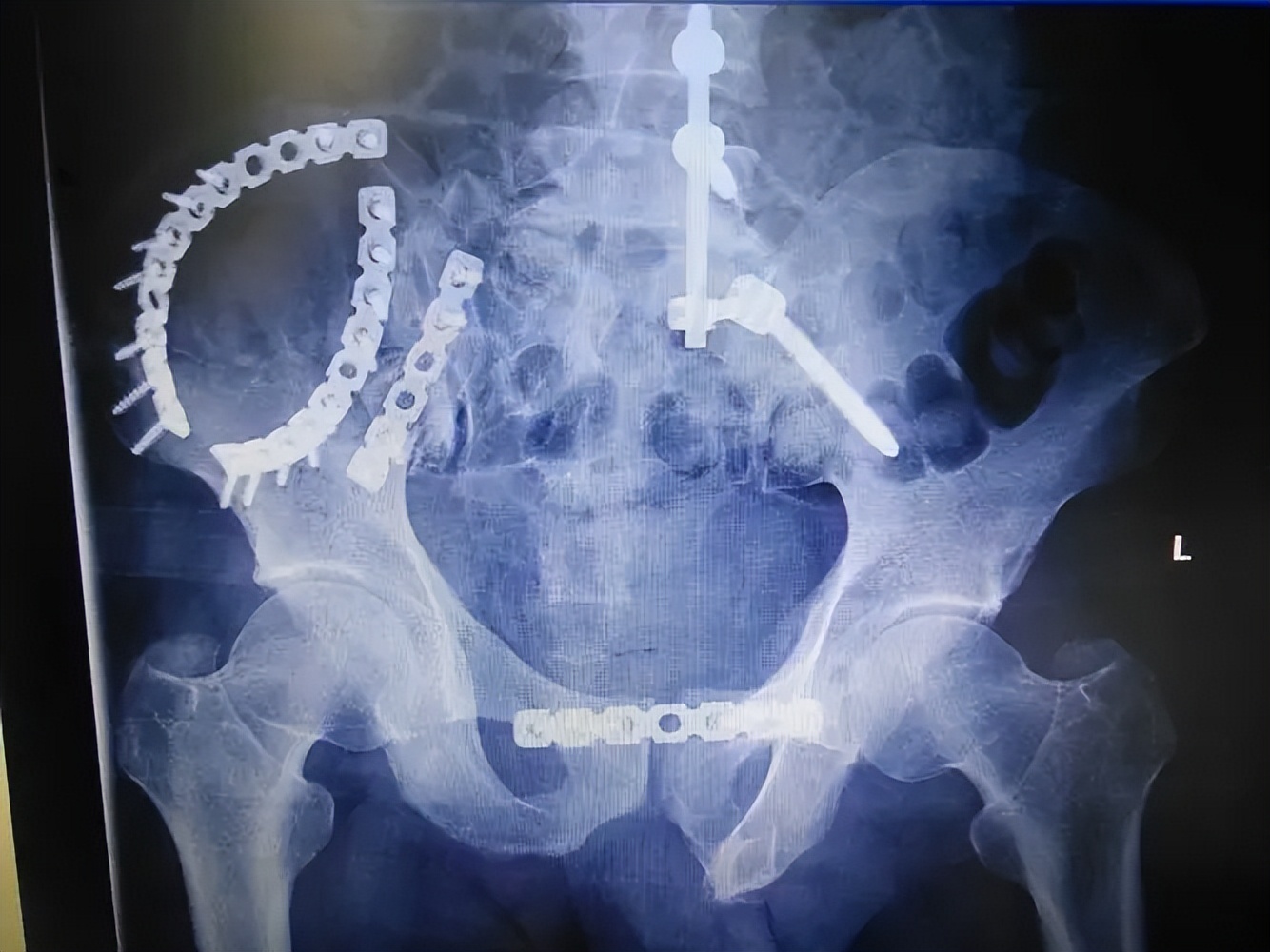
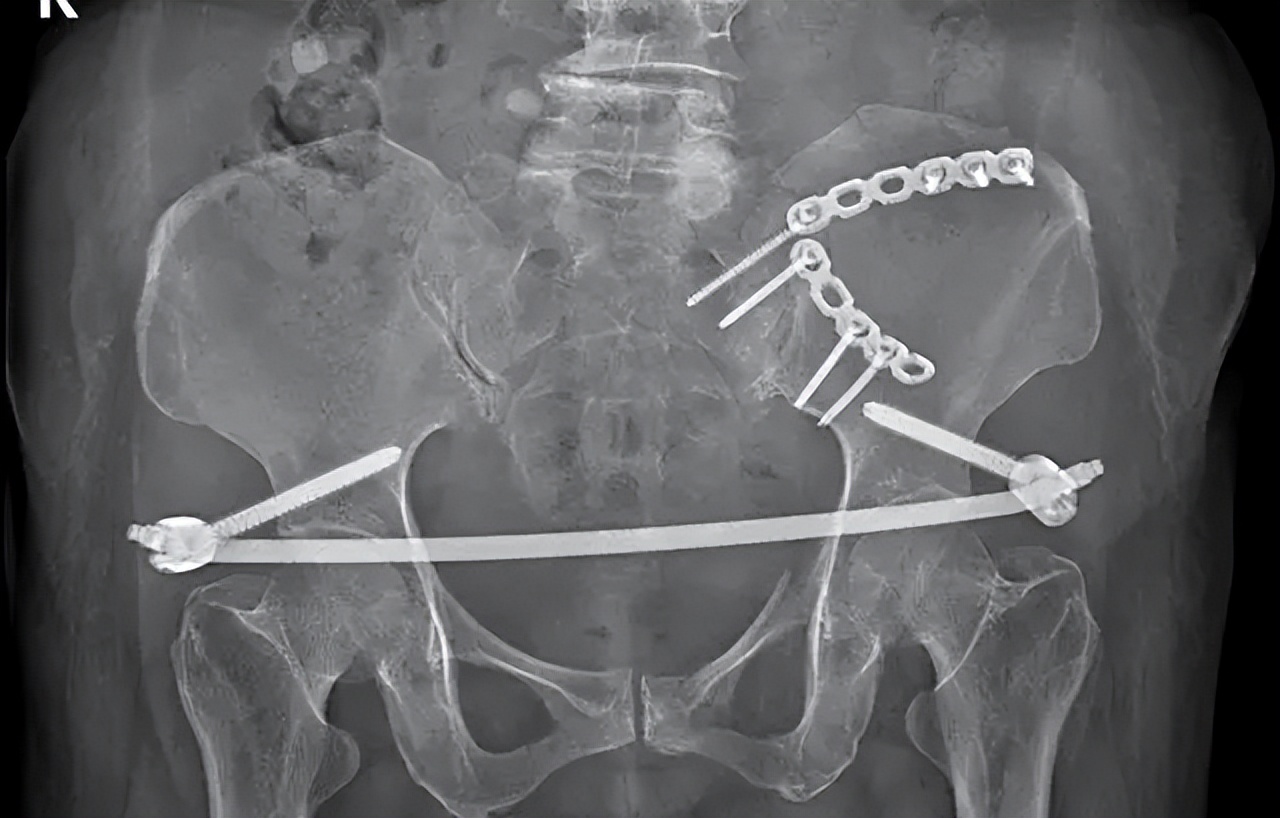
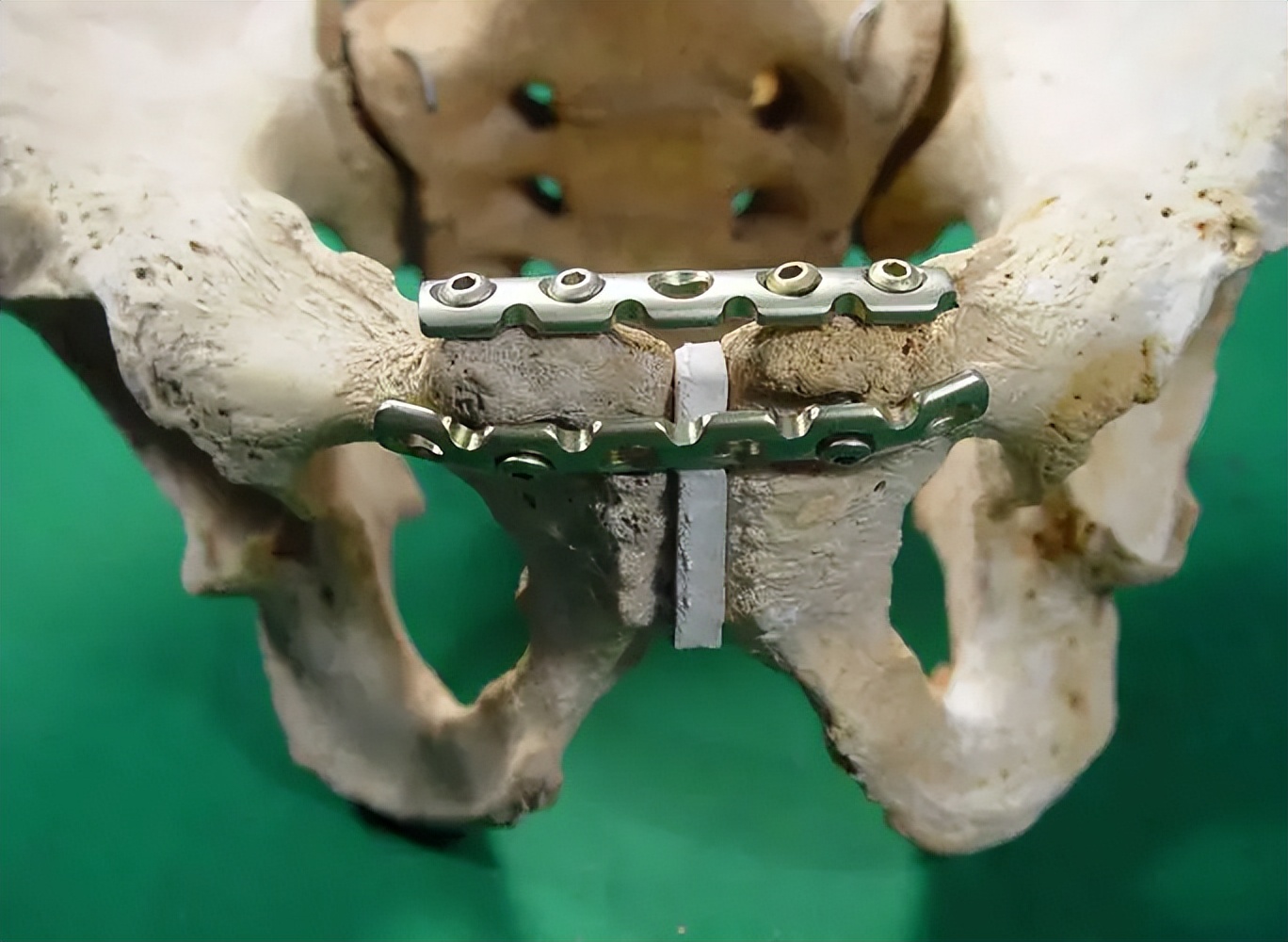
骨盆后环的稳定性可用骶髂关节前方双钢板来维持,前路双钢板固定从提出起便被广泛的认可,一直到现在还在被临床经常实用。
前路双钢板有多种类型可供选择,比如蝶形钢板、三孔或者四孔重建钢板等,但现在最常用的还是三孔或者四孔重建钢板。
前路手术也具有并发症少的优点,并且前路双钢板固定还允许手术固定骨盆后环的同时固定骨盆前环,实现骨盆前后环同时固定优点;
在双钢板固定的过程中,也有许多注意事项,由于骶神经丛的存在,通常骶骨侧钢板只需要置入一枚螺钉即可。
并且前置双钢板之间所呈角度也对稳定性的维持有较大影响, 通常认为前路双钢板之间所呈60-90度时,固定效果最佳,可避免剪切应力的产生,并且整个手术过程是在直视下进行的,可以在直视下看到血管神经。
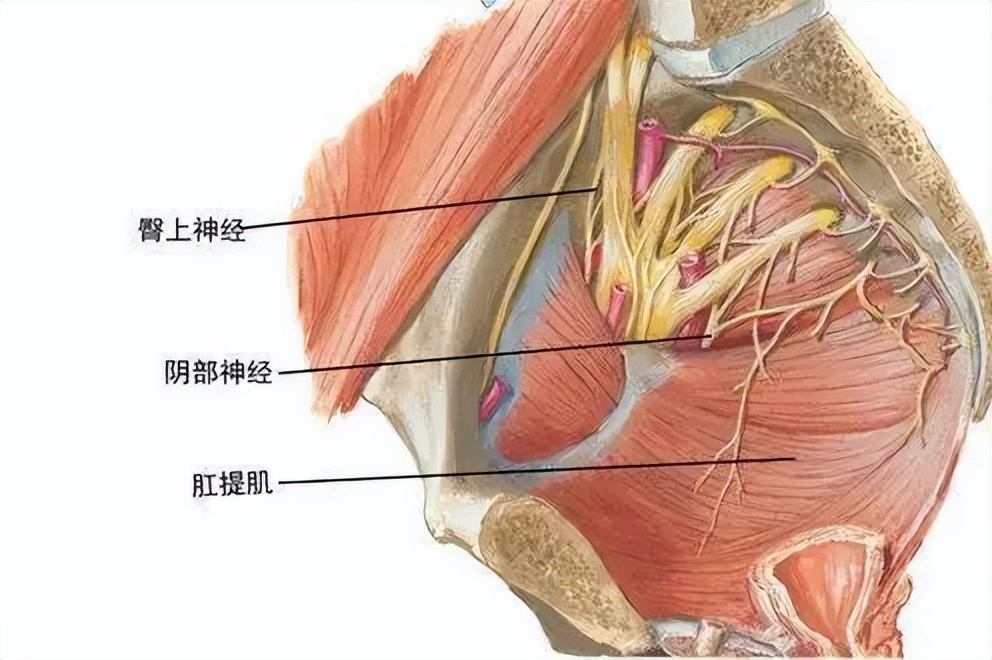
同时予以保护,极大的减少了医源性损伤的发生,但是此方法手术切口大, 对于患者的损伤严重,术中出血量多,虽然可直视看到血管神经,但是解剖位置深在,损伤血管神经的风险也较大。
后方张力带钢板
后方张力带钢板可以固定骨盆,同时对血供影响小,应用时,首先需要将张力带钢板预弯成"弓"形。
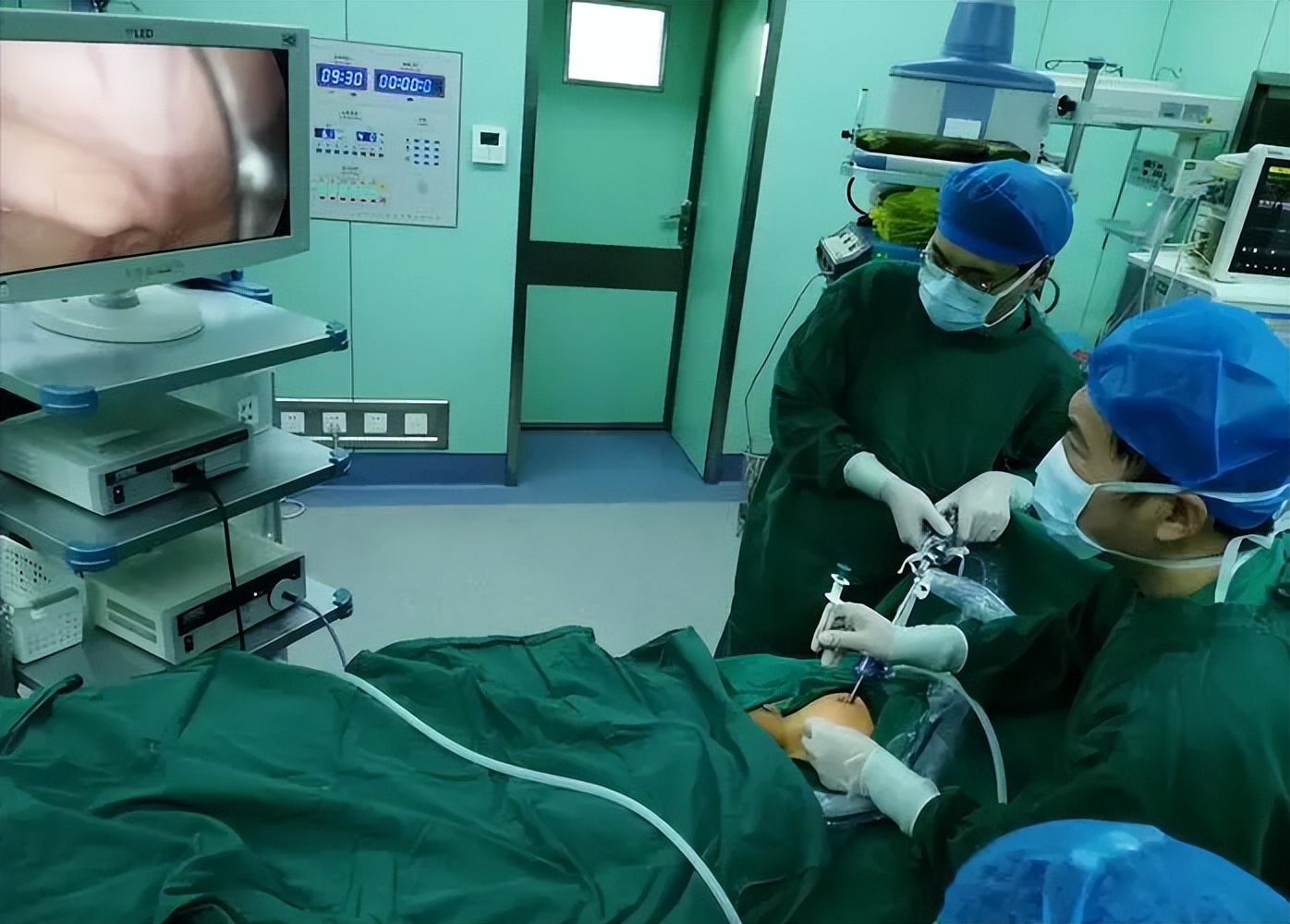
于一侧骼后上棘经骶后的皮下隧道将重建钢板送至对侧,横跨骶骨的后方,每一侧髂骨至少固定3枚螺钉,其具有损伤以及出血量小、减少组织瘢痕形成以及卧床时间短等优点。
不过,虽然后路重建钢板内固定为横跨骶骨的内固定方法, 不会对骶孔和骶管产生挤压作用,但是这也意味着此固定方法对于骨盆后环稳定性的维持能力也较差。
同时, 骨盆周围多伴重要的血管神经,螺钉角度或长度不当时,会损伤到骨盆重要血管神经,出现多种并发症,同时,无论是前路双钢板,亦或是后路张力带重建钢板。
在手术过程中都可能出现反复弯折的可能性,弯折的过程有极大的可能性破坏钢板的稳定性,甚至损伤钉孔,从而降低固定效果。
骶髂关节螺钉固定
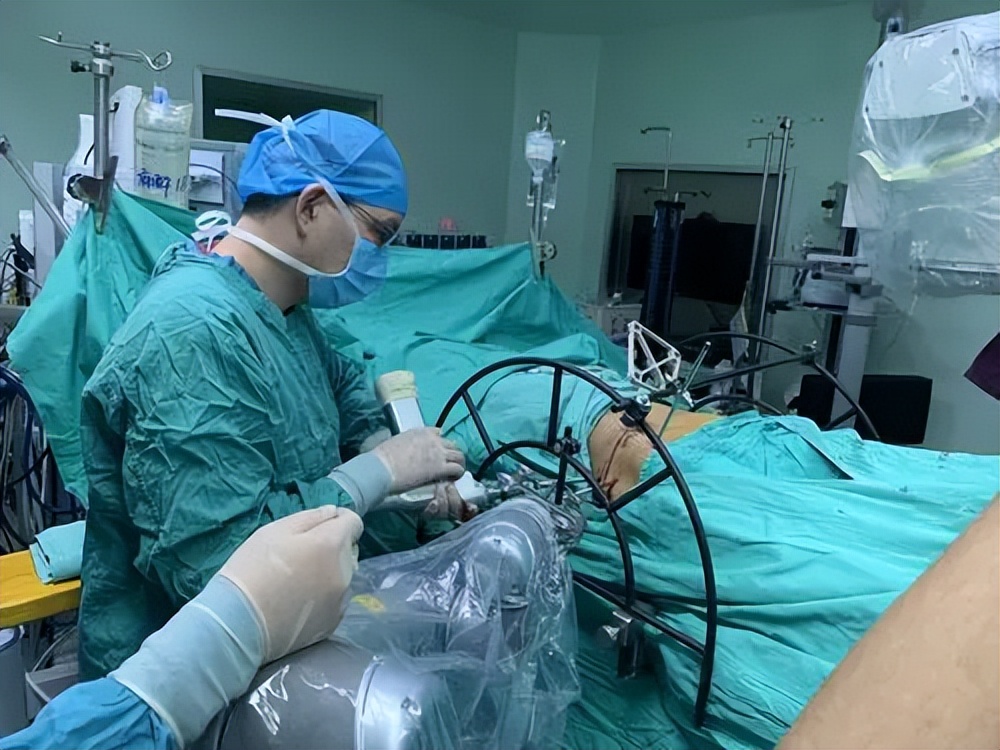
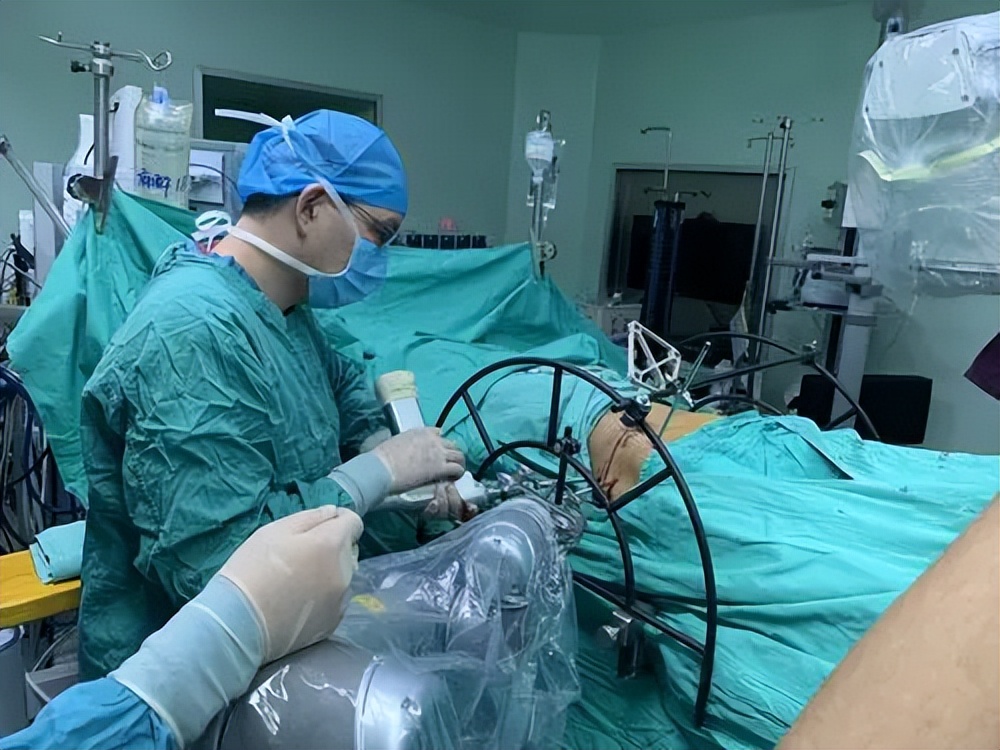
IS固定具有固定效果可靠以及可进行微创操作等优点, 1989年时Matta等人第一次报道在骨盆后环损伤患者中使用骶髂螺钉固定,并且,到如今,此方法仍然是目前临床治疗骨盆后环损伤最常用的方法之一。
IS固定技术可减少患者创伤,同时手术时间大大缩短,术后感染风险也大幅减少。 但是,在IS操作过程中需要反复透视定位钉道位置,骶髂拉力螺钉的长度以及直径选择不当的话就有可能对重要神经造成损伤,出现不可挽救的并发症。
但由于和其他内固定方式相比,此内固定方式更能体现出微创理念,并且感染风险小,操作简单,固定牢固,故仍然常被使用。
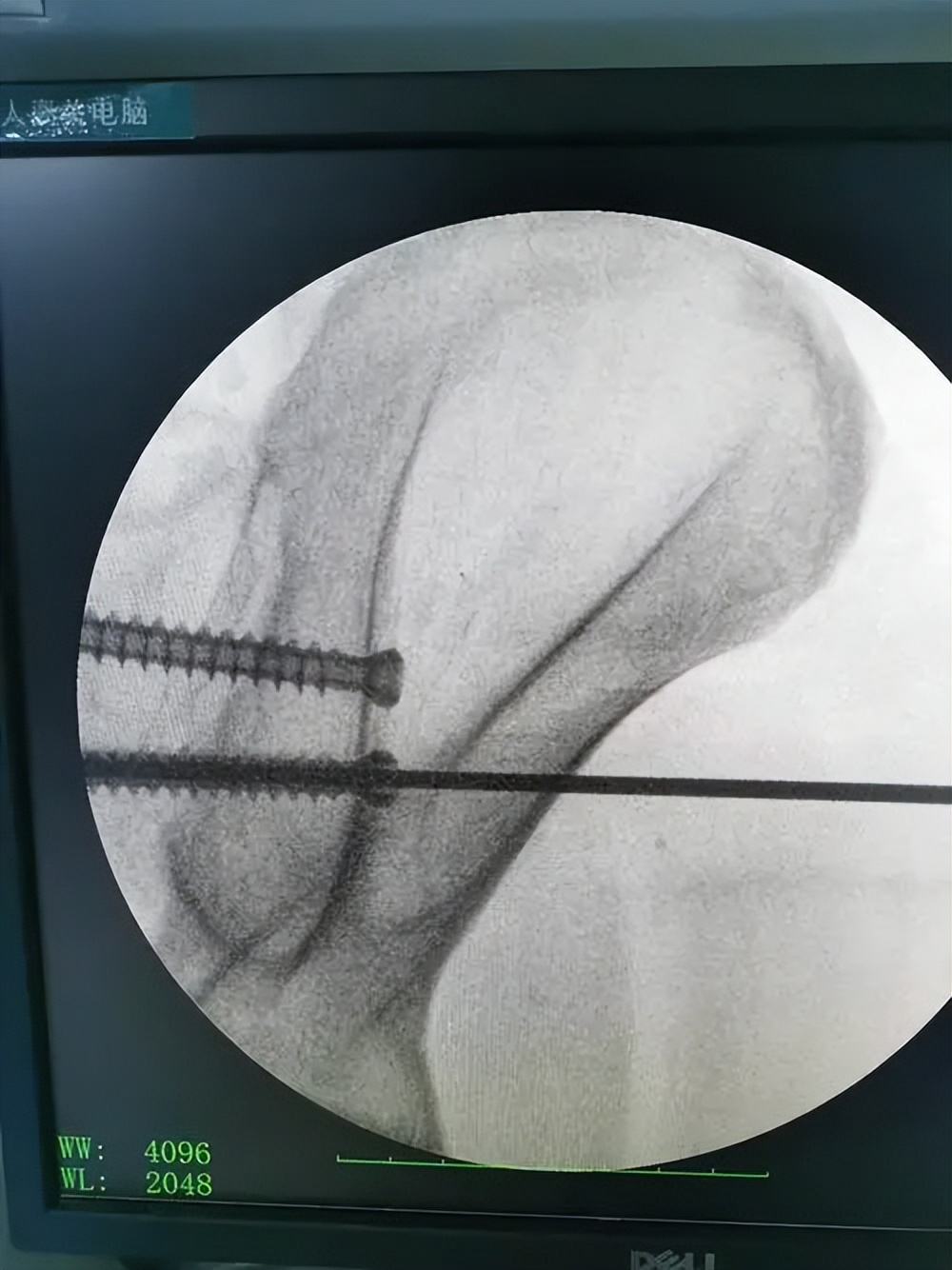
在固定时,是否需要2枚螺钉固定还存争议。在骨盆前环稳定固定后,后环是否使用2枚螺钉固定并无差别。通过生物力学分析证明,前环不稳时,2枚螺钉的固定效果优于1枚螺钉。
从生物力学稳定方面来看, 两枚骶骼螺钉的固定效果要优于单枚拉力螺钉固定,因为单枚拉力螺钉无法做到对抗旋转移位或者对抗旋转移位的能力小。
但是,植入两枚拉力螺钉时发生血管神经并发症的可能性更高。 研究发现在植入骶骼关节拉力螺钉时,髂血管以及骶神经仅需要4°的偏差就可被损伤。
故在行此内固定术时,还需要仔细制定手术方案,并且由经验丰富、对解剖知识以及解剖变异型熟知的医师进行手术操作。
髂-腰固定
髂腰固定适用于大部分骶骨骨折患者,由1994年Kach首先提出,后又经过多位学者改良,一直到现在仍被用于临床。
主要是固定双侧腰椎以及髂骨,并且使用连接杆连接,此固定方式允许患者术后即刻进行负重。有学者认为此固定方法与其他方法相比稳定性最强,
认为后环使用此法固定是最牢靠的。髂腰固定的适应证较广泛,也可用于骶髂关节脱位的患者,但更多的是应用在合并骶骨骨折的骨盆后环损伤患者中。
术中无需反复透视,术后并发症的可能性发生较小,但是髂腰固定并无骨折或者脱位复位的可能,并且术后疼痛症状较重、在患者卧床过程中切口发生感染的风险增加。
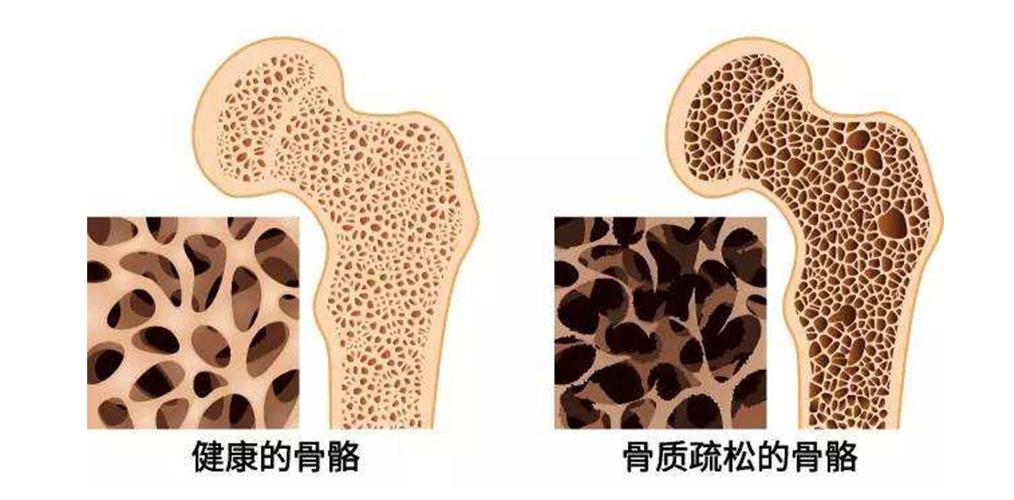
故在选择内固定时还应仔细判断患者病情,予以合适内固定方法进行固定。骨盆脆性骨折的诊断及治疗FFP是指骨盆的骨质疏松性骨折。
随着人口老龄化严重以及交通的发展,骨盆脆性骨折患者越来越多见。在诊断FFP时需要仔细的对骨盆后环进行有效的查体。

避免漏诊,对患者进行X线检查的同时完善CT检查,其可以显示出骶骨骨折和后环的移位不明显的骨折,还可以反映出骶骨的骨密度。
之后再行MRI检查,对67例患者进行研究发现CT检查诊断骶骨骨折的确诊率为74.6%,MRI的正确诊断率为100%。 使用MRI在骨盆前环骨折的患者中发现了骨盆后环损伤。
故骨盆脆性骨折的诊断需要结合多种辅助检查,以免漏诊误诊影响治疗。诊断FFP以后,需要根据一般骨盆损伤的救治理念对患者进行初步治疗。
稳定患者生命体征,并且对损伤进行分型: (1)FFPⅠ型:此型仅涉及骨盆前环骨折,不涉及后环,其中ⅠA型为单侧耻骨支以及坐骨支骨折,ⅠB型双侧耻骨支坐骨支骨折。
(2)FFPⅡ型:主要为骨盆后环的非移位性骨折,ⅡA型的特点是单纯的后环损伤, 而ⅡB型是骶骨外侧前部的压缩性骨折,与骨盆前环不稳定有关,ⅡC型是一种无移位的完全骶骨、骶髂或髂骨骨折,伴有骨盆前环不稳定。
(3)FFPⅢ型:是单侧的骨盆后环移位骨折,伴骨盆前环不稳定,ⅢA型由髂骨移位骨折组成伴骨盆前环骨折,而ⅢB型以骶髂关节脱位为特征合并骨盆前环骨折,ⅢC型为移位的单侧骶骨骨折合并骨盆前环骨折。
(4)FFPⅣ型:这是双侧移位的骨盆后环损伤, 其中ⅣA型由双侧髂骨骨折或双侧骶髂关节损伤组成;ⅣB型为骶骨骨折,包括“U”型以及“H”型;ⅣC型是骨盆后环多种移位不稳定骨折的组合。
目前运用于骨盆后环损伤的内固定在FFP中的治疗效果不理想,因为骨质疏松患者骨质条件差,螺钉于骨质疏松患者中易出现退钉、松动的风险,导致内固定失效。
对FFP患者的治疗不要求骨折的解剖复位,主要旨在减轻患者痛苦以及缓解症状,在治疗的同时予以患者抗骨质疏松药物。
当需要对此类患者进行手术内固定治疗时,首先应考虑应用微创拉力螺钉固定减小创伤, 有研究表明在应用拉力螺钉固定的同时使用骨水泥可起到较好的固定效果,发现骨水泥可以增加螺钉的把持力,降低拉力螺钉松动、退钉的风险。
通过对骨水泥应用在IS中时进行生物力学试验,发现使用骨水泥之后,骶髂螺钉的稳定性明显加强,但是临床案例较少。
除了此方法以外,有学者提出骶骨成形术,即将骨水泥注入骶骨骨折区域,与椎体后凸成形术相似,术后患者疼痛症状明显缓解。
但是,骨水泥在注入时可能发生渗漏,对243例患者进行骶骨成形术,术后发现1例骨水泥渗漏。 报道63例骶骨成形术中出现了24例骨水泥渗漏,故此方法也需要进一步更多的临床支撑。并且以上固定效果还有待测量。
故综上所述,FFP的治疗主要还是依照减轻患者痛苦,改善症状为原则,如须进行手术,应选择骶髂拉力螺钉技术,此固定方式创伤小,能有效减轻患者痛苦。

故而研究一款能够在FFP患者中能起到拉力作用并且不易出现退钉、内固定松动失效的内植物是具有重大的研究意义以及临床意义的。
