本文内容为出版社授权医脉通使用,未经授权请勿转载。
尿道功能障碍、排便功能障碍和盆腔器官脱垂等盆底功能问题很常见,对女性的生活质量影响很大。妊娠和经阴道分娩会引起女性的盆底损伤。肌肉、筋膜的缺损和松弛可能会立即产生临床症状,或者亚临床损伤持续存在,直到停经后肌肉萎缩和(或)体重增加诱发临床症状出现。
影像学检查技术
盆底功能成像可以通过X线透视、超声或者MRI检查实现。每一项检查的准备工作都不同,总体目标都是显示清楚重要结构,并且模拟排空的生理过程。传统X线透视排便造影(又称直肠造影)需要把不同浓度的钡剂灌入直肠,通常也需注入阴道。
在一些医疗中心,患者会在检查前1~2h服用低浓度钡剂来观察小肠,另一些医疗中心会向膀胱内通过导管注入稀释的碘对比剂。患者需要保持垂直坐位,交替放松和紧缩盆底,然后排空钡剂到荧光便桶里。这一套方法被称为静态—提肛—力排(rest—squeeze—push)或松弛-凯格尔-紧缩(relax—Kegel-strain)。
这种方法的优点是便宜且历史悠久,与排便的生理过程最为接近,能够评估显示不清的结构,缺点是有电离辐射且缺少对支持肌肉和器官脱垂的直接评估。
超声不需要准备或灌肠,采用仰卧位,经会阴或者经阴道分别在放松、提肛和咳嗽状态下观察。这项新技术仅在某些较好的医疗中心进行,虽然它不能显示真实的排空过程,然而,价格低、无辐射暴露和检查易得性使其在盆底功能紊乱的筛查上非常有吸引力。
直肠和阴道凝胶在盆底功能MRI检查前的准备中应用广泛。患者通常是仰卧位(尽可能屈膝),如果是开放式磁体采用立位。扫描患者放松、提肛和将凝胶排到吸水垫的过程中的中线处矢状位T2WI SSFSE电影,从而得到盆底功能的动态评价,小视野高分辨率连续层面的T1WI和T2WI图像则提供支持肌的结构信息。MRI的优点是可以对盆底器官、肌肉和脱垂进行直接评估,缺点是价格高、患者依从性差,而且大部分医疗中心都是闭合式磁场,只能采用非生理性的仰卧位检查方式。
患者的教育和支持对于以上所有检查方法都很重要,可以减少患者的窘迫,确保力排时为最大力度。如果患者检查时没有全力提肛和力排,评估结果价值十分有限,甚至可能会漏诊。
分区
根据相应的主治医生分科不同(包括泌尿科、妇产科和普外科),盆底被人工分为前(膀胱和尿道)、中(阴道和子宫)、后(肛门和直肠)三个部分。但支持肌是由以上三个部分共享的,而且许多患者会出现多组功能障碍。
盆底痉挛
正常情况下肛直角在90°~110°。当排便开始时,肛直角会变钝,肛管变直。但有些患者会出现耻骨直肠肌悬带反常收缩,盆底松弛失败,引起排便梗阻,这种现象称为盆底失弛缓或者盆底痉挛(图1)。生物反馈技术治疗对一些患者有效。
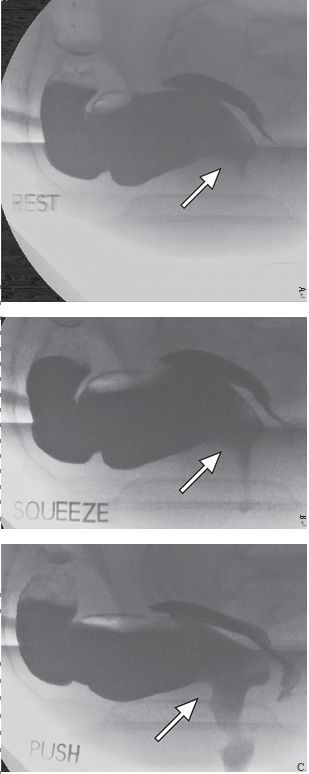
图1 耻骨直肠肌悬带松弛功能受损,致盆底痉挛,阻碍排便。静息状态(A)、提肛状态(B)和力排状态(C)的排便造影图显示肛直角(箭)的变化,在提肛时应角度变小,力排时应角度变大。力排时耻骨直肠肌的压迹明显(C,箭),提示反常收缩
膀胱膨出和尿道过度活动
膀胱膨出指膀胱向阴道前壁的膨出。在透视时表现为阴道穹隆的外源性压迫,MRI可以直接观察到膀胱下降到耻尾线以下(图2)。膀胱膨出的原因是盆内筋膜的薄弱或者缺损,常见于多次分娩的女性。正常情况下下尿道几乎是垂直方向走行,但是对于经阴道分挽或子宫切除术后尿道失去支持的患者,尿道在静息或者应力情况下可能会出现向水平方向的旋转,从而导致压力性尿*禁失**。
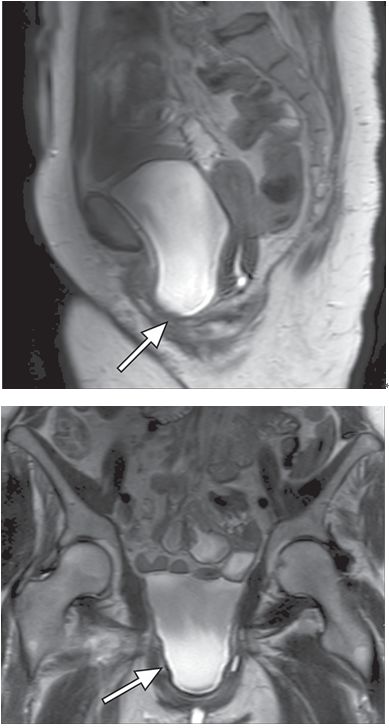
图2 膀胱膨出。矢状位(A、冠状位(B)的T2WI示膀胱下疝(箭)至耻骨联合以下。注意整个盆底下降
直肠前突
典型的直肠前突是指直肠向前方膨大,引起直肠阴道隔和阴道后壁的异常膨隆。肛管向前膨大范围在2cm以内是生理性的。较大的直肠前突经常和排空不完全有关(图3)。肛门提肌复合体的松弛或缺损,有时和直肠侧方突出至坐骨直肠窝有关,MRI是诊断的最佳方法。
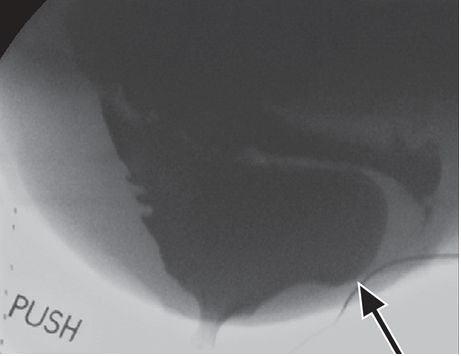
图3 传统排便造影图显示的直肠膨出。可见力排期—较大的向前方膨隆的结构(箭)。注意阴道也有钡剂,由于直肠膨出的影响,阴道和直肠阴道隔走行几乎为水平方向
小肠膨出和乙状结肠膨出
小肠膨出和乙状结肠膨出指小肠或冗长的乙状结肠下降到盆腔深部,压迫直肠的前或上壁,严重时能引起排便梗阻(图4)。小肠和乙状结肠膨出能下降到直肠子宫陷窝,甚至脱垂出肛门(图5)或者阴道口。这些情况常见于子宫切除术后或多次分挽,导致盆内筋膜连续性中断的患者。外科手术修复包括腹膜内容物的悬挂,防止疝的形成。

图4 小肠膨出(白箭)。力排期含钡的小肠下降到直肠阴道间隙,压迫直肠(黑箭),同时也有直肠膨出
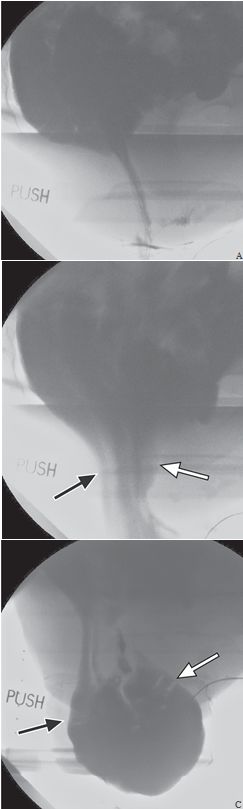
图5 盆底腹膜疝。随着排便力度加大,小肠、大肠经过肛门脱垂(A-C)。直肠位于后方(黑箭),乙状结肠和小肠位于前方(白箭)
盆底下降和脱垂