分享人:周坚红、阮菲
撰写人:刘益枫、张弢
一、病例简介
患者,女,43岁,已婚,1-0-0-1,因“月经经期延长1年余,加重半年”入院。
现病史:1年余前无明显诱因下出现经期延长,从6天延长至10天左右,前6天月经同前,后4天表现为月经淋漓不尽,量少,褐色,经量无明显改变,无痛经,无异常阴道流液,无腹痛腹胀等不适,未重视未就诊。半年前无明显诱因下开始出现经期进一步延长,延长至20天左右,淋漓不尽,量少,褐色,经量无明显改变,无异常阴道流液,无腹痛腹胀等不适,遂于3月前至当地医院就诊,查超声示“宫腔内偏高回声结节伴宫腔积液,子宫前峡部液性暗区、偏低回声”,无畏寒发热,无腹胀腹痛,具体诊断不详,建议复查,未予特殊治疗。2月前患者再次至当地医院复诊,查超声仍提示“宫腔异常回声”,诊断“宫腔赘生物”,建议上级医院就诊。2天前患者至我院就诊,阴道仍有少量血性分泌物,仅擦拭量,复查超声示:前峡部暗区(合并内异病灶待排),宫腔多发偏强回声(息肉考虑),右卵巢内囊性块(内异囊肿考虑),无畏寒发热,无腹痛腹胀,诊断“异常子宫出血”,建议住院手术。现患者极少量阴道流血,无畏寒发热,无腹痛腹胀,无异常阴道流液等不适,为进一步诊治,收住入院。
既往史:2004年在当地医院因“胎儿窘迫”行剖宫产术,手术经过顺利,术后恢复可。2007年在当地医院行乳腺纤维瘤切除术,手术经过顺利,术后恢复可。无其它手术外伤史及其它特殊既往病史。
月经史:1年余来月经改变见现病史。既往月经规则,量中,色红,无痛经,白带无殊。初潮年龄13岁,周期30天,经期6天。末次月经:2019-12-16。
一般查体:体温:37.0℃,脉搏:70次/分,呼吸:18次/分,血压:135/89mmHg。心肺听诊无殊,腹软,无压痛及反跳痛,双下肢无水肿。
妇科检查:双合诊,外阴:已婚未产式,阴道:通畅,少量暗褐色分泌物,宫颈:光滑,活动可,未见明显赘生物,无举痛,无触血,子宫:后位,常大,质中,活动可,未及明显包块及压痛,附件:双侧附件未及明显包块及压痛。
辅助检查:入院查血常规、血生化、血凝、生殖内分泌激素全套、甲状腺功能、血肿瘤标志物、STD、肝炎系列、乙肝三系、白带常规、宫颈TCT、HPV、胸片及心电图等未见明显异常。
2019-12-30本院经阴道三维子宫附件超声检查示:子宫后位,正常大,内膜厚0.9cm(双层)。前峡部见4.0*3.1cm液性暗区,与宫腔相通,内液稠,宫腔内见多个偏强回声,较大约位于下段1.0*0.9*0.3cm,内见血流。余宫壁回声均匀。双卵巢正常大,回声无殊。右卵巢内见1.8*1.3*2.0cm囊性回声,内液稠。诊断结果:子宫正常大,前峡部暗区(合并内异病灶待排),宫腔多发偏强回声(息肉考虑),右卵巢内囊性块(内异囊肿考虑)。
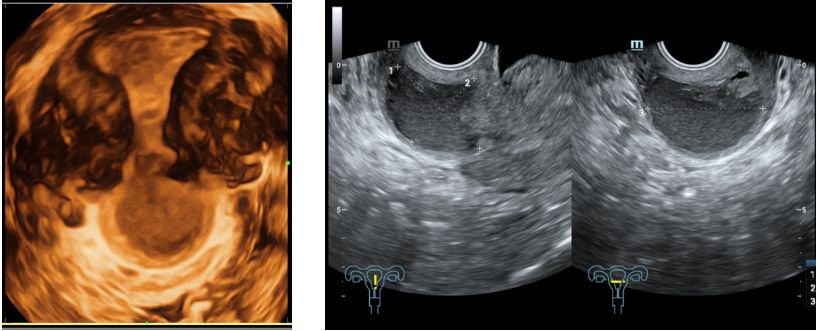
2020-01-03本院盆腔MRI增强扫描示:子宫峡部-宫颈管见大小约4.2cmx3.6cmx2.9cm囊性肿块,边界清楚,内部可见分隔及分层样改变,增强扫描未见明显强化,局部肌层厚约0.2cm。右侧卵巢内见1.4cmx1.6x1.2cm类似信号影。子宫内膜厚约0.55cm,信号不均,增强扫描未见宫腔内异常强化影。左侧卵巢大小及信号未见明显异常。盆腔淋巴结未见明显肿大。盆腔少量积液。诊断结果:1.子宫峡部-宫颈管内囊性灶,考虑内异囊肿。2.右卵巢内异囊肿。3.子宫内膜信号不均,请结合临床。

初步诊断:异常子宫出血,子宫瘢痕憩室,子宫内膜息肉,右卵巢囊肿,瘢痕子宫。
诊疗计划:完善相关检查,排除手术禁忌后,择期行腹腔镜子宫病损切除术+腹腔镜子宫修补术+腹腔镜检查(备患侧卵巢囊肿剔除术)+宫腔镜检查(备子宫内膜息肉电切割术)+诊断性刮宫术。
二、诊治经过
手术经过:患者在全麻下行“腹腔镜子宫病损切除术,腹腔镜子宫修补术,盆腔内异病灶电凝术,肠粘连松解术,腹腔镜下右卵巢切开探查术,宫腔镜下多发子宫内膜息肉电切割术,诊断性刮宫术”。术中见:扩棒扩张宫颈过程中见多量巧克力样液体流出。宫腔镜下见:宫颈管通畅,子宫内膜厚薄不均,宫腔后壁及左宫角见多枚息肉样赘生物,较大一枚约1.0*0.5*0.5cm,色淡红,质软。宫颈内口上方峡部可见肌层缺损凹陷,形成子宫憩室,基底面积约1.0*0.5cm,向肌层内凹陷深约0.5cm,巧克力样褐色液体布满宫腔,双侧输卵管开口可见。腹腔镜下见:部分大网膜、肠管与前腹壁致密粘连。盆腔内见少量暗红色游离液体。子宫前峡部与膀胱广泛致密粘连,子宫下段悬吊于前腹壁。子宫正常大,表面未见明显肌瘤结节突起。子宫直肠陷凹存在,子宫骶韧带处见多枚直径0.2-0.3cm蓝紫色内异结节。右侧卵巢囊性增大,大小约6*4*2cm,表面见一直径约3cm黄体,与周围组织无粘连;右侧输卵管走形自然,质地柔软,伞端黏膜存在。左侧卵巢常大,外观无殊;左侧输卵管走形自然,质地柔软,伞端黏膜存在。
手术操作:宫腔镜下:环状电切割器依次切割上述息肉样赘生物蒂部,并完整取出,创面电凝止血。刮匙搔刮宫腔,刮出少量内膜组织。无活动性出血,双侧输卵管开口可见。腹腔镜下:钝性+锐性分离上述粘连,恢复盆腔正常解剖结构。吸尽盆腔游离液体。紧贴子宫下段逐步钝锐性分离粘连至膀胱返折处,并顺势打开膀胱返折腹膜,下推膀胱至宫颈内口下方1cm。然后宫腔镜下将宫腔镜探头置于憩室内,调低腹腔镜亮度后见前峡部处肌层菲薄,透光明显。宫腔镜辅助下,于子宫前峡部憩室最薄弱处剪开子宫浆膜层、肌层至宫腔,见膨宫液体流出,撤宫腔镜。距憩室边缘0.5cm剪除憩室及周围的瘢痕组织,标本自左下切口完整取出。1-0可吸收线间断缝合创面。宫腔镜下再次检查宫腔,可见憩室基本消失,宫颈管展平,创面未见明显活动性出血,双侧输卵管开口可见。遂撤宫腔镜。腹腔镜下剖检右卵巢囊肿提示为黄体,予电凝止血。电凝子宫骶韧带处蓝紫色内异结节。腹腔镜下检查创面无明显活动性出血,予林格氏液反复冲洗盆腔,吸净腹腔内液体,再次检查手术野无活动性出血。关气、撤镜。2-0可吸收线皮下缝合皮肤切口。
术后常规病理:(宫腔)子宫内膜呈分泌期反应及子宫内膜息肉,(子宫病损)纤维平滑肌组织。
出院诊断:异常子宫出血,子宫瘢痕憩室,子宫内膜息肉,盆腔子宫内膜异位症I期(腹膜型),右卵巢囊肿,瘢痕子宫,肠粘连
出院医嘱:1、注意休息、均衡饮食;2、禁*生活性**及盆浴1个月;3、若有明显腹痛、阴道流血多、发热等不适及时就诊;4、建议后续GnRHa治疗2个周期后放置曼月乐环;5、下次月经第3-5天妇科内分泌门诊就诊;6.严格避孕1-2年,再次妊娠前妇科评估;7.出院带药:无。
三、病例分析
关于子宫瘢痕憩室的定义、发病率、发病原因、临床表现、诊断方法、治疗方法的知识点介绍详见本栏目
“第38期子宫瘢痕憩室一例病案分析”
(点击即可跳转),本期主要针对子宫瘢痕憩室临床诊治中的几个难点问题结合文献回顾进行讨论。
讨论点1:影像学指标与症状和手术效果的相关性
子宫瘢痕憩室的诊断主要依靠影像学方法,包括:经阴道三维超声、MRI、子宫输卵管造影/宫腔声学造影、宫腔镜检查。宫腔镜检查是诊断子宫瘢痕憩室的金标准,但有创、费用高。经阴道三维超声由于安全无创、经济方便、可重复,是临床上子宫瘢痕憩室的一线诊断手段。
关于子宫瘢痕憩室患者行经阴道三维超声检查时的检查参数,如残余肌层厚度(residual myometrium thickness, RMT)、憩室凹陷深度(depth, D)、憩室长度(length,L)、憩室宽度(width,W)等,与患者月经异常症状、以及手术有效性的相关性是一个尚未明确且值得研究探讨的问题。最近发表的一项单中心的针对241例子宫瘢痕憩室患者的回顾性研究发现,憩室越深、越长、越宽,经期时间越长;经期大于等于15天组较小于15天组,其RMT/D和RMT/(RMT+D)显著变小;其中,憩室长度(L)是所有超声指标中与经期延长最正相关的指标,但其与手术有效性无关;RMT/D和RMT/(RMT+D)被发现与手术有效性相关(其中RMT/(RMT+D)的临界值为0.496,灵敏度为53.0%,特异性为61.4%),即残余肌层厚度越厚、憩室凹陷深度越浅,手术治愈可能性越高。此外,有研究发现D/RMT与下次妊娠发生瘢痕裂开具有显著相关性,且当D/RMT大于1.3035时,下次妊娠发生瘢痕裂开的风险大于50%;该预测方法的灵敏度达到71%,特异性达到94%。这些研究可能对于临床症状评估咨询、是否进行手术的抉择(挑选出能经手术获益的患者)起到一定指导作用。
讨论点2:手术指征的把握
剖宫产术后子宫瘢痕憩室的发生率大约为50%,其中很大一部分患者可能无症状。子宫瘢痕憩室除了可导致异常子宫出血、不孕、盆腔痛等外,也可能导致瘢痕妊娠、子宫破裂等不良产科结局。
对于表现出妇科症状如异常子宫出血的患者,手术治疗的指征取决于其症状的严重程度、患者意愿以及术者对手术效果的预期判断。而对于无症状、且有再生育需求的患者,其手术指征的设定和把握是一个值得探讨的问题,然而遗憾的是,迄今尚无证据级别较高的研究来阐明这一问题。
预测妊娠子宫破裂的子宫下段肌层厚度临界值为3mm (灵敏度100%,特异性85%)。近来有一项回顾性研究发现对于子宫瘢痕憩室残余肌层厚度小于3mm的患者,手术修补能够显著增加术后肌层厚度、有效缓解妇科症状、并获得满意的产科结局。此外,一项纳入106例子宫瘢痕憩室患者的回顾性病例对照研究发现,在术前手术组较未手术组的子宫瘢痕憩室体积更大、残余肌层厚度更薄;而术后手术组较未手术组活产率更高、瘢痕妊娠率更低;手术显著增加了子宫下段肌层厚度,但未减少前置胎盘、子宫破裂的风险。未来需要大样本随机对照研究阐明是否推荐所有患者或是具备何种特征患者在下次妊娠前修补子宫瘢痕憩室。
讨论点3:术式的选择
由于口服短效避孕药或曼月乐环放置术这种保守性的子宫瘢痕憩室的治疗方法无法恢复子宫正常结构,且停用药物或取出曼月乐后症状易复发,因此手术治疗是推荐的去除瘢痕憩室组织的有效治疗方法。
目前子宫瘢痕憩室手术治疗可采用的方法主要包括:宫腔镜手术,腹腔镜手术,宫腹腔镜联合,经阴道修补术。宫腔镜手术能切削憩室凹陷深度、电灼去除憩室内膜组织,缓解异常子宫出血症状,但因对憩室瘢痕厚度无改善,不适用于有生育需求或憩室肌层过薄者。腹腔镜手术视野暴露清晰,可同时对盆腔其它妇科疾病进行治疗,但可能因子宫瘢痕憩室不突出于浆膜层而无法直接观察到,并进而可能导致切除不完全。宫腹联合可以克服单独应用宫腔镜或腹腔镜的缺点,通过宫腔镜的准确定位,引导腹腔镜完整去除子宫瘢痕憩室。经阴道修补术能够纠正子宫瘢痕憩室的正常解剖结构,但手术视野小,操作空间狭窄。术者通常依据自身习惯和患者个体情况选择手术方式。
关于各种术式的治疗效果优劣,目前尚无定论。最近的一项通过对858例子宫瘢痕憩室手术治疗患者(包括4个RCT研究和6个观察性研究)的meta分析发现,采用宫腹联合患者术后异常子宫出血时间较宫腔镜组和经阴道修补术组显著缩短,且宫腹联合组术后子宫瘢痕憩室深度较经阴道修补术组显著减小,提示对于子宫瘢痕憩室导致的异常子宫出血,宫腹联合可能是更为推荐的手术治疗方案。值得指出的是,子宫病损切除后子宫修补所用的缝合方法可能也是影响手术效果的重要因素,但目前对于这方面的关注和研究极少。
针对本例患者,采用了宫腹腔镜联合的手术方式,术中同时处理了盆腔子宫内膜异位病灶、卵巢囊肿和子宫内膜息肉。术后建议长期随访评估疗效。
总结及展望
由此可见,目前关于子宫瘢痕憩室还有很多未明确的问题,包括治疗时机的选择、治疗方案的选择、治疗的实际效果等。预防子宫瘢痕憩室的方法主要是尽可能降低剖宫产率。未来新的缝线材料的开发可能也有助于子宫瘢痕憩室的预防。文献回顾显示既往关于子宫瘢痕憩室的相关研究样本量均较小,且多为单中心,缺乏高证据级别的RCT研究,后续需要开展大样本、多中心的随机对照研究,对子宫修复所用的缝合方法进行区分,并延长对术后患者的随访时间,以期解决这些问题。
【参考文献】
1. Yang Q, Ren M, Lv X, Chen F. Association of Menstrual Extension and Surgery Effectiveness with Ultrasound Parameters of Cesarean Section Scar Diverticulum in Patients Undergoing Transvaginal Uterine Diverticulum Repair. Mediators Inflamm. 2019 Dec 19;2019:7415891. doi: 10.1155/2019/7415891.
2. Pomorski M, Fuchs T, Zimmer M. Prediction of uterine dehiscence using ultrasonographic parameters of cesarean section scar in the nonpregnant uterus: a prospective observational study. BMC Pregnancy Childbirth. 2014 Oct 29;14:365. doi: 10.1186/s12884-014-0365-3.
3. Zhou X, Yang X, Chen H, Fang X, Wang X. Obstetrical outcomes after vaginal repair of caesarean scar diverticula in reproductive-aged women. BMC Pregnancy Childbirth. 2018 Oct 19;18(1):407. doi: 10.1186/s12884-018-2015-7.
4. Gizzo S, Zambon A, Saccardi C, Patrelli TS, Di Gangi S, Carrozzini M, Bertocco A, Capobianco G, D'Antona D, Nardelli GB. Effective anatomical and functional status of the lower uterine segment at term: estimating the risk of uterine dehiscence by ultrasound. Fertil Steril. 2013 Feb;99(2):496-501. doi: 10.1016/j.fertnstert.2012.10.019.
5. Cheng XY, Cheng L, Li WJ, Qian LH, Zhang YQ. The effect of surgery on subsequent pregnancy outcomes among patients with cesarean scar diverticulum. Int J Gynaecol Obstet. 2018 May;141(2):212-216. doi: 10.1002/ijgo.12444.
6. He Y, Zhong J, Zhou W, Zeng S, Li H, Yang H, Shan N. Four Surgical Strategies for the Treatment of Caesarean Scar Defect: A Systematic Review and Network Meta-Analysis, The Journal of Minimally Invasive Gynecology (2019), doi: https://doi.org/10.1016/j.jmig.2019.03.027.