作者:冉雨鑫、漆洪波
单位:重庆医科大学附属第一医院产科
早产(Prterm Birth)是指妊娠不足37周的分娩,自发性早产约占全部早产的70%。孕酮是人类维持妊娠所必需的物质,体内高水平孕酮可防止子宫收缩,而其水平下降与分娩启动有关。孕酮在预防自发性早产中的作用已被广泛研究。
基于此,加拿大妇产科医师协会(SOGC)于2020年发布了临床实践指南——“孕酮预防自发性早产”,该指南评估了孕酮疗法对自发性早产风险较高孕妇的疗效,并就使用孕酮降低自发性早产风险和改善妊娠结局提出了10条推荐。
一、适用对象
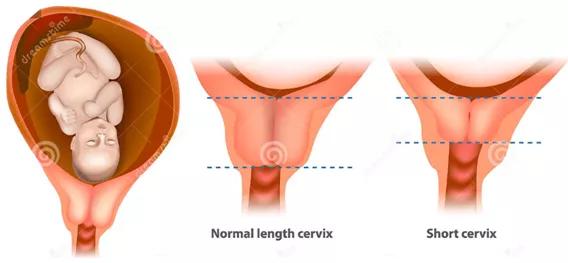
01宫颈长度较短的孕妇
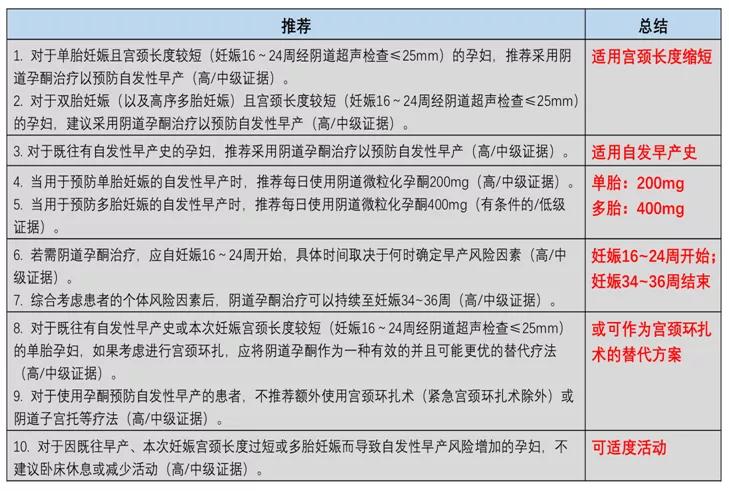
推荐 1.对于单胎妊娠且宫颈长度较短(妊娠16~24周经阴道超声检查≤25mm)的孕妇,推荐采用阴道孕酮治疗以预防自发性早产(高/中级证据)。
推荐 2.对于多胎妊娠(包括双胎及双胎以上)且宫颈长度较短(妊娠16~24周经阴道超声检查≤25mm)的孕妇,推荐采用阴道孕酮治疗以预防自发性早产(高/中级证据)。
妊娠16~24周超声检查宫颈长度缩短(≤25mm)的孕妇,早产风险增加,阴道孕酮治疗可有效降低其妊娠34周前早产的发生率。此外,出生体重<1500或<2500g的新生儿数量、新生儿呼吸窘迫综合征的风险、新生儿综合发病率和死亡率以及新生儿重症监护率也都显著降低。
尽管多胎妊娠本身存在较高的自发早产风险,但没有足够的证据支持在所有的多胎孕妇中使用孕酮,仅在合并宫颈长度较短时,推荐使用阴道孕酮降低其早产以及产后不良结局的风险。
(图片来自网络)
02 既往有自发早产史的孕妇
推荐3. 对于既往有自发性早产史的孕妇,推荐采用阴道孕酮治疗以预防自发性早产(高/中级证据)。
有自发性早产史的孕妇再次发生早产的风险明显高于无早产史者,使用阴道孕酮可显著降低其妊娠34周前早产的风险。但需注意确认其既往早产是否为真正的自发性早产,因为既往治疗性早产并不会增加本次妊娠自发性早产的风险,不建议使用阴道孕酮治疗。
03其他适应症
有宫颈锥切手术史或异常的子宫解剖结构(如双角子宫、中隔子宫、子宫肌瘤)的孕妇,如果合并宫颈长度较短,可以使用孕酮治疗以预防早产。
二、 给药方式及剂量
推荐4. 当用于预防单胎妊娠的自发性早产时,推荐每日使用阴道微粒化孕酮200mg(高/中级证据)。
推荐5. 当用于预防多胎妊娠的自发性早产时,推荐每日使用阴道微粒化孕酮400mg(有条件的/低级证据)。
相较于肌肉注射孕酮,使用阴道微粒化孕酮制剂更能有效减少妊娠34周前的早产。此外,肌肉注射孕酮可能会增加新生儿不良结局的风险。因此,推荐使用阴道微粒化孕酮。
荟萃分析结果表明,对于宫颈长度较短或既往有早产史的单胎孕妇,每日200mg阴道孕酮治疗可以有效预防早产。而对于宫颈长度较短的双胎(多胎)孕妇,每日剂量为400mg是有效的,可分为早晚两次给药,每次200mg。
三、治疗时限
推荐6. 若需阴道孕酮治疗,应自妊娠16~24周开始,具体时间取决于何时确定早产风险因素(高/中级证据)。
推荐7. 综合考虑患者的个体风险因素后,阴道孕酮治疗可以持续至妊娠34~36周(高/中级证据)。
对于既往有自发性早产史或经阴道超声评估宫颈长度较短的孕妇,在妊娠16~24周之间尽快开始治疗是较为合理的。在停药后,子宫逐渐由静息状态过渡到激活状态,继而分娩启动,所以阴道孕酮疗法通常持续至妊娠34~36周。
四、使用安全
目前尚无阴道孕酮治疗促进母胎不良结局的研究证据。无论单胎还是多胎孕妇,使用阴道孕酮治疗以预防自发性早产,都不会对胎儿神经发育产生不良影响,也不会增加胎儿先天性畸形的风险。
阴道孕酮的禁忌症包括:对花生或大豆过敏、血栓栓塞史、肝病史等,具体信息需参考产品说明书。
五、替代疗法
推荐8.对于既往有自发性早产史或本次妊娠宫颈长度较短(妊娠16~24周经阴道超声检查≤25mm)的单胎孕妇,如果考虑进行宫颈环扎,应将阴道孕酮作为一种有效的并且可能更优的替代疗法(高/中级证据)。
推荐9.对于使用孕酮预防自发性早产的患者,不推荐额外使用宫颈环扎术(紧急宫颈环扎术除外)或阴道子宫托等疗法(高/中级证据)。
已进行阴道孕酮治疗的孕妇,再使用宫颈环扎术或阴道子宫托并不能进一步改善其妊娠结局,因此不推荐使用(但不包括紧急宫颈环扎术)。此外,已进行过预防性或治疗性宫颈环扎术的孕妇,再使用阴道孕酮治疗也无额外疗效。
六、辅助疗法
推荐10.对于因既往早产、本次妊娠宫颈长度过短或多胎妊娠而导致自发性早产风险增加的孕妇,不建议卧床休息或减少活动(高/中级证据)。
宫颈长度较短的孕妇在妊娠期间进行适度运动,不但没有不良影响,甚至有降低早产率的趋势。所以,尽管避免剧烈活动是合理的,但不推荐长期卧床休息或减少活动。