先兆流产是指停经后出现少量阴道流血和(或)下腹疼痛,宫口未开,胎膜未破,妊娠物尚未排出,子宫大小与停经周数相符者,若阴道出血量多,腹痛加剧可发展为难免流产。先兆流产的发生与遗传相关因素(染色体异常、基因突变)、内分泌因素、免疫因素、母体因素、环境因素等有密切关系。
孕激素的生理作用是松弛子宫平滑肌、改善子宫血液供应等使子宫为胚胎着床做好准备,临床实践中,使用孕激素防治先兆流产已有一定的经验,但仍存争议,孕期使用孕激素进行黄体支持治疗是安全的,不增加妊娠期高血压疾病、产后出血、早产、新生儿先天性畸形、低出生体质量的发生率。(以上摘录自最新的《孕激素维持妊娠与黄体支持临床实践指南》,以下简称“指南”)
怎么用?
那么临床上,医师们是怎么使用孕激素的呢?一般来说,有以下那么四个观点。
观点一,什么都不管,孕早期闭上眼睛把孕酮补到25ng/mL以上。
这个是很传统很经典的做法,不少妇科医师尤其是非专门从事生殖专业的医师大部分都这么用,常用的补充方式有口服地屈孕酮或黄体酮,还有肌注黄体酮。
甚至有的是排卵后就开始用了,不过这种做法在指南中这个属于证据质量低的弱推荐。
观点二,精准保胎理论,不同孕周不同数值。
近几年国内也很流行的一套保胎理论,具体直接看图。

观点三,血清孕酮值不能反映局部组织孕激素浓度,只需补,不需查。
这是不少生殖中心采纳的做法,这个做法也是有依据的,比如口服地屈孕酮、阴道塞黄体酮等补充孕激素的方法都不能显著地提高血清孕酮值,但也能提供孕激素的作用,起到防治先兆流产效果。
观点四,孕激素没用,不需补
这个观点主要是来自国外,国内甚少受到采纳,如美国妇产科医师学会2015年时就提出过没有任何有效的干预措施可以预防流产,曾经用过的一些方法,比如骨盆支持架,维生素,子宫松弛剂,HCG针等,均已陆续被证明了不能预防流产。
2008年时有一个研究综述发现补充孕酮,无论口服,注射或者阴道给药,都不能预防流产。
2015年底曾有一个设计得比较严谨好的大样本研究表明哪怕是对于有过至少三次流产经历的女性早孕期间补充孕酮都没有意义并不能改善妊娠结果。关于这点,其实在前文。。。也提及过,超过一半的流产是因为染色体异常引起的,如果统计的时候把这部分都作为基数比较,估计很难得出有效的结论。
也曾经看到过一个研究,显示血清孕酮6-7ng/mL就足够维持妊娠所需了。
安全性
关于补充孕酮的安全性有很多研究和临床观察了,虽然曾有过致畸或导致胎盘提早老化的担心,至少到目前为止,还没有证据表明在孕期补充孕酮对胎儿或整个怀孕过程有明显的危害。一些资料显示美国FDA在通补充孕酮作为预防早产的手段时也对它的安全性做了详细的评估,有个别研究认为补充孕酮会增加流产和死胎风险,但都没有达到统计学意义上的显著水平。
美国的一项病例对照研究(调查了502例尿道下裂患儿和1286例健康对照儿)表明,妊娠前不久或妊娠早期应用孕激素(主要是黄体酮)的母亲,其生育的男孩患有二度,三度尿道下裂的风险至少增加2倍(OR2.2.95%CI为1.0-5.0)。两者间的因果关系尚不清楚,因为妊娠期间需要使用黄体酮的原因可能是尿道下裂潜在的危险因子。地屈孕酮导致尿道下裂的风险不详。(摘录于“用药助手”的地屈孕酮说明书。)
个别患者口服黄体酮、地屈孕酮会出现头晕、头痛、恶心、疲劳、失眠、过敏、肝功能障碍、体重增加等等。这些属于已知的比较明确的有可能出现不良反应,但相对于安胎来说,还是可接受的。
沈大夫观点
先看三个图,都是就诊时年龄35+的患者,图中孕酮值的单位是ng/mL。
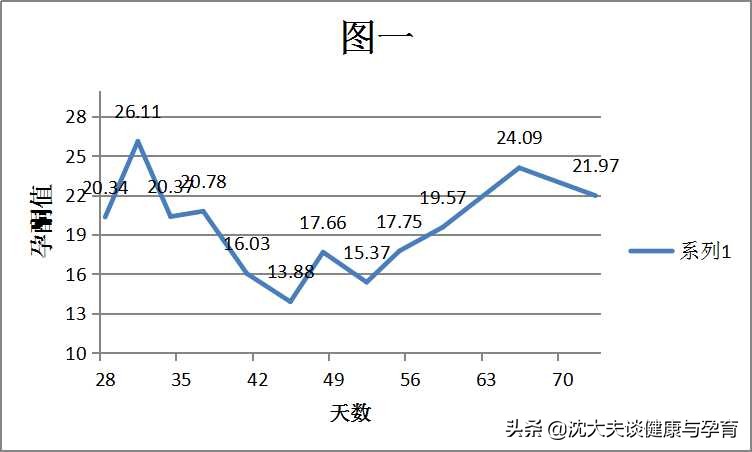
图一是一个多囊卵巢综合征的患者,没有不良妊娠史,2年多未孕,调了半年左右怀上了。
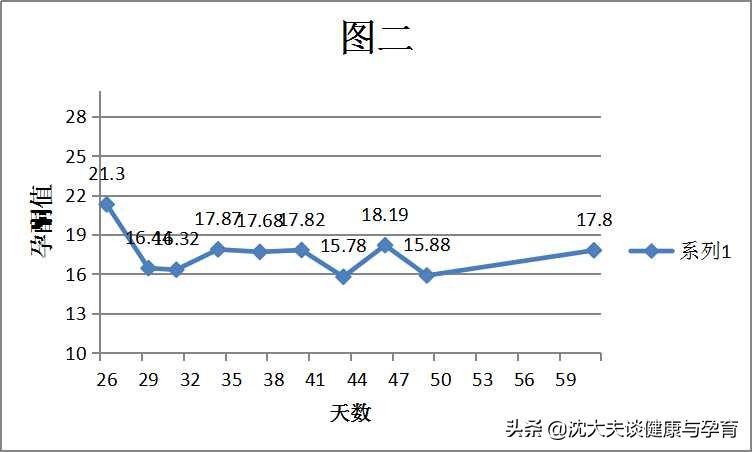
图二是一个习惯性流产患者,胎停了3次,在不少著名的医院看过也没安胎安下来,在我这里调了1年多后才指导同房让她自然怀孕。
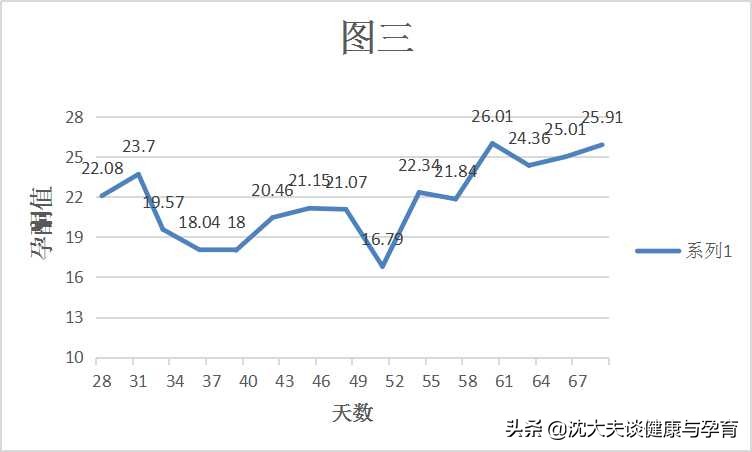
图三是一个多囊卵巢综合征+复发性流产的患者,也是调理一段比较长的时间才让她试孕的。
这三位患者在沈大夫这里都是中医综合疗法安胎,内服中药汤剂+药膳食疗+外敷安胎贴等措施,未用其他西药,最后都是顺利生下宝宝了,可以说,孕酮数值的高低也不是影响安胎成效的绝对因素(当然不能太低了)。
从我们大量的案例观察来看,孕早期从刚发现怀孕开始(约相当于孕4周,28天),孕酮值基本呈一个高开低走状态,直至6-8周会跌落一个谷底,8-9周后一般开始回升,这个过程也是符合生理规律的,排卵后形成黄体,孕早期的孕酮主要是靠这个黄体去分泌,基本上是处于一个消耗的过程,所以血孕酮值会一直往下走;到了8周胎盘开始逐渐形成,胎盘滋养细胞分泌孕激素,血孕酮值就会逐渐升高;正常妊娠中,一般有12-13ng/mL以上的孕酮就比较稳定了,无需额外补充,当然如果有先兆流产的症状可按病情使用。
总体而言,虽然沈大夫平时在临床中甚少使用孕激素治疗先兆流产,但我还是认为其使用是有积极的意义的,真正的临床工作并不是捧着数据去命令安排病人就可以完成的的,“生物—心理—社会”医学模式,要求医者要充分考虑社会价值观(中外对流产的不同认知)、患者心理因素及临床症状、实验室指标再去安排治疗方案,而不应该是遵循外国研究结果所显示孕早期使用孕酮不优于安慰剂这一牛角尖。所谓“站着说话腰不累”,没有全程跟踪过或者管床过先兆流产的医师,不一定能体会到那种焦虑的。安胎神药还是安慰神药或许不是最重要的,重要的是这一次,要安全生下来。