随着二胎、三胎政策的放开,响应国家号召,不少女性加入了备孕的行列。但很多女性因为月经异常、不孕而怀疑是不是得了子宫内膜息肉,也有只是备孕期间常规体检B超发现子宫异常回声而不知道该怎么处理。
今天,就让我们共同认识一下子宫内膜息肉,从一级病因预防,到二级预防(即早发现、早诊断、早治疗),系统了解此疾病。

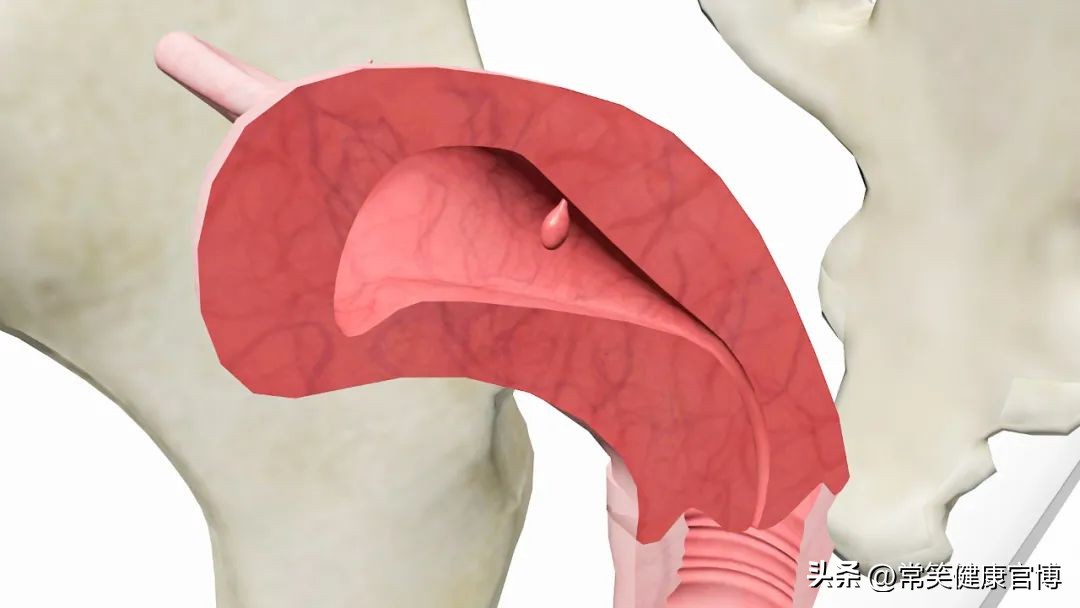
子宫内膜息肉是常见的子宫内膜良性病变之一,是子宫内膜基底层的局限性增生,形成蒂突向宫腔饮茶,属于慢性子宫内膜炎范畴,且易复发。
既然了解子宫内膜息肉的定义,那么就来说一下它的病因,从而达到一级预防。换言而知, 哪些人更容易得子宫内膜息肉呢?
01
内分泌因素
雌激素可以促使子宫内膜增生而产生月经,因而子宫内膜息肉的形成与雌激素水平过高密切相关。
02
炎症因素
长期妇科炎症刺激、宫腔内异物(如避孕环)刺激、分娩、流产、手术或者机械刺激,都可能引起子宫内膜息肉的发生,且长期的炎症刺激会使息肉越长越大。
03
其他因素
年龄增长、高血压、肥胖、糖尿病、乳腺癌术后长期应用他莫昔芬等,都是子宫内膜息肉的高发因素。
了解到子宫内膜息肉的诱因,那么从平常饮食摄入中,我们可以减少一些激素类的保健品、食物的摄入,控制血压、血糖,做好避孕(如用避孕套避孕)减少人流术等,从诱因上杜绝此病的发生。
女性有什么症状的话,应高度怀疑得子宫内膜息肉呢,从而提高早期发现。有症状者主要以不规则阴道出血(月经量增多、经期延长、经期间出血、绝经后引导出血)和不孕为主要表现,少部分以白带增多、血性白带为主要体现。
但仍有约30%的患者无明显临床症状。所以,有些女性只是常规体检B超发现。言下之意,B超检查是目前检查宫腔、盆腔不孕病变的主要体检之一,绝大部分子宫内膜息肉能够被发现。
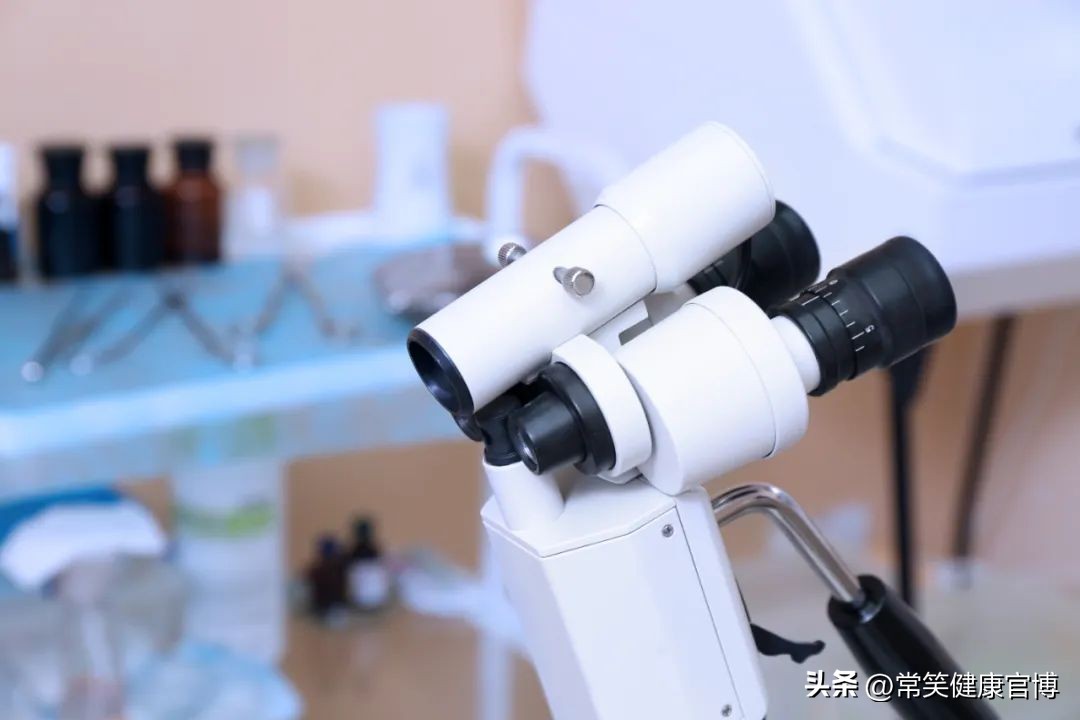
至于其 诊断的“金标准”则是宫腔镜检查 ,宫腔镜的好处还能直视息肉的位置、大小、数目及宫腔情况,亦能进行有效治疗。对于绝经后阴道不规则出血且B超提示宫腔有不均匀回声的患者,则推荐性诊断性刮宫术,诊刮出来的组织物送病检,能明确诊断(主要是绝经后阴道异常出血要排除子宫内膜癌变的可能)。
早诊断后,就应该早治疗。针对治疗方案不同,我们应该了解一下子宫内膜息肉的分类,包括:
功能性息肉 :不需要治疗,来源于成熟的子宫内膜,可随月经呈周期性改变,部分或者全部自行脱落。
非功能性息肉 :来自未成熟的子宫内膜,大部分在雌激素的影响下持续增生,形成单纯性、复杂性增生。
腺肌瘤样息肉 :子宫内膜息肉内含平滑肌成分。
绝经后息肉 。
对于后面三种类型的子宫内膜息肉,治疗方案如下:
第一,左炔诺酮宫内缓释系统,它的好处可预防息肉的复发,但不适用于有生育要求的患者。
第二,宫腔镜子宫内膜息肉电切术,其为最佳选择,尤其适用于未妊娠或有妊娠要求的备孕患者。
第三,清宫术,由于是盲目操作且效果不见,容易对子宫内膜有一定的损伤,在此并不建议备用患者使用。
第四、子宫切除术,达到根治作用,但备用患者是不能接受的。
希望此次浅谈子宫内膜息肉对大家从预防、发现、诊断、治疗有一定的帮助。