据流行病学调查显示[1],肥胖不仅仅影响外表形象,更是心脑血管疾病、糖尿病和肿瘤等绝大多数慢性病的重要危险因素,甚至与各种慢性病都具有共同的病理生理基础。
2016年美国临床内分泌协会(AACE)首次提出将肥胖症更名为肥胖相关慢性疾病(adiposity-based chronic disease,ABCD),将肥胖概念化为一种慢性疾病状态并导致以肥胖为特征的多种并发疾病。肥胖既是一种常见的代谢性疾病,也是糖尿病、脂代谢异常、代谢综合征等代谢性疾病的高危因素。
非酒精性脂肪性肝病(non-alcoholic fatty liver disease,NAFLD)是指除外乙醇和其他明确的肝损害因素所致的,以肝脂肪变性为主要特征的临床病理综合征,其疾病谱包括非酒精性脂肪肝(也称单纯性脂肪肝)、非酒精性脂肪性肝炎、脂肪性肝纤维化、肝硬化以及肝细胞癌[2]。
随着肥胖和高代谢综合征的全球化流行,NAFLD发生率逐年增加。研究显示全球NAFLD的患病率已达25.24%[3],2019年我国的一项研究显示全国NAFLD患病率约29.2%,且处于增长状态,过去10年增长了14%[4]。

一、我国肥胖流行状况
国务院新闻办发布的《中国居民营养与慢性病状况报告(2020年)》指出:超过一半的成年居民超重或肥胖,6~17岁、6岁以下儿童青少年超重肥胖率分别达到19%和10.4%。
卫生经济学研究显示,高血压、糖尿病、冠心病、脑卒中合计归因于超重和肥胖的直接经济负担高达211.17亿元。到2030年这个数字可达到417.8亿元,占总医疗费用的21.5%。

中心型肥胖(腹型肥胖)的患病率呈现迅速增长的趋势,依据中国疾病预防控制中心营养与健康所的调查结果[5],1993~2018年间中国15省(自治区、直辖市)18~35岁成人腰围及中心型肥胖患病率均呈上升趋势,中心型肥胖率男性从4.40%增至35.49%,女性从6.33%增至18.31%,年均增长率分别为8.14%、2.58%。
这一现象在中老年群体中尤为显著,根据浙江大学的调查结果,中老年人超重、肥胖和中心性肥胖患病率逐年升高,中心型肥胖概率从2011年的58.3%上升到了2015年的63.9%。
二、NAFLD的发病机制
代谢综合征[6]:脂肪在胰岛细胞堆积可导致胰岛β细胞分泌功能受损,脂肪在骨骼肌和肝脏中堆积可致胰岛素抵抗,肝脏贮脂过多可导致血脂异常,这些病理生理改变均可能与游离脂肪酸水平和脂肪因子功能异常有关。
肥胖时,脂肪组织表达的脂肪因子谱发生改变,表现为血游离脂肪酸上升、PAI-1增多、高瘦素血症,改善胰岛素抵抗的脂联素分泌减少,而众多炎性细胞因子激活炎症信号通路,共同导致胰岛素抵抗和代谢综合征。
NAFLD被认为是代谢综合征的肝表现,目前NAFLD已成为我国第一大慢性肝病[2],NAFLD的具体发病机制尚待探索。早期研究认为胰岛素抵抗(insulin resistance,IR)导致的肝脂肪变性即为第一次打击,氧化应激和脂质过氧化等作用下肝细胞最终发生损伤、炎症、纤维化等病理改变形成第二次打击。
如今被广泛认可的是基于“二次打击”学说提出的“多重打击”学说,包括脂毒性、线粒体功能障碍、内质网应激、脂肪组织功能障碍、炎性细胞因子以及肠源性内毒素等多重打击因素,该学说也为NAFLD的发病机制提供了更为准确的解释[7]。
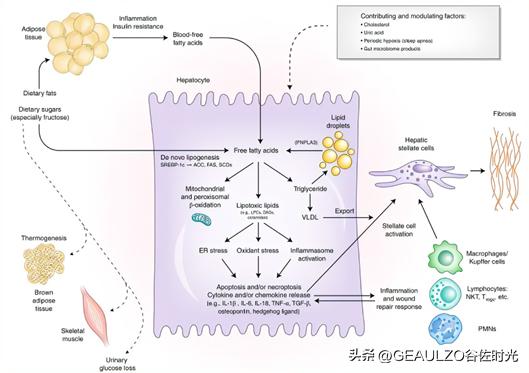
三、脂毒性与NAFLD
并非所有脂质都有脂毒性,含有不饱和双键的游离脂肪酸对NAFLD具有保护作用,饱和游离脂肪酸以及其代谢物则表现出脂毒性。脂毒性物质能够激活氧化应激、内质网应激、细胞坏死、炎症等病理反应导致NAFLD的发生发展[8]。
氧化应激可使肝脂肪变性向脂肪性肝炎发展,肝细胞中非酯化游离脂肪酸大量聚集时,会促使线粒体氧化反应使ROS增加,ROS产生超过抗氧化因子(如超氧化物歧化酶、过氧化氢酶、谷胱甘肽还原酶等)清除能力时,便会导致氧化应激,ROS也会引起脂质过氧化,进而导致炎症反应和HSCs的激活,促进肝纤维化的发生。
抗氧化因子能力减弱也与NAFLD相关,过氧化氢酶敲除小鼠更容易发生肝细胞脂质沉积,说明减少氧化应激损伤和增强抗氧化剂能力或许可以为NAFLD的治疗提供新的靶点。
脂毒性诱发的NAFLD炎症是一种无菌炎症,当脂毒性造成肝细胞的应激、损伤和死亡时便会形成这种炎症。
脂毒性诱发的NAFLD炎症包括两方面,一方面是通过诱导肝细胞死亡,进而由Kupffer细胞等先天免疫细胞介导的炎症反应;另一方面是具有脂毒性的脂质导致肝细胞损伤或死亡后可促使细胞外囊泡(extracellular vesicles,EVs)释放,从而诱导巨噬细胞活化引发炎症反应的发生[9]。
参考文献:
[1]杨月欣等.中国营养科学全书[M].北京:人民卫生出版社,2019.
[2]中华医学会肝病学分会脂肪肝和酒精性肝病学组,中国医师协会脂肪性肝病专家委员会.非酒精性脂肪性肝病防治指南(2018年更新版)[J].实用肝脏病杂志,2018,21(2):177-186
[3]Younossi ZM, et al. Global epidemiology of nonalcoholic fatty liver disease-Meta-analytic assessment of prevalence, incidence, and outcomes[J].Hepatology,2016,64(1):73-84.
[4]Zhou F,et al. Unexpected Rapid Increase in the Burden of NAFLD in China From 2008 to 2018: A Systematic Review and Meta-Analysis[J].Hepatology,2019,70(4):1119-1133.
[5]张思婷等.1993—2018年中国15个省(自治区、直辖市)18~35岁成人中心型肥胖变化趋势及其人口学和社会经济学影响因素[J].环境与职业医学,2022,3:323-330.
[6]王陇德等.营养与疾病预防-医学减重管理手册[M].北京:人民卫生出版社,2021.
[7]Noureddin M,et al. Pathogenesis of NASH: the impact of multiple pathways[J].Curr Hepatol Rep,2018,17(4):350-360.
[8]赵瀚东等.非酒精性脂肪性肝病发病机制研究进展[J].解放军医学院学报,2022,43(3):366-371.
[9]张丽慧等.脂毒性在非酒精性脂肪性肝病发生发展中的作用[J].临床肝胆病杂志,2021,37(2):463-466.
*本文内容(含文字、图片、视频)不代表作者立场,如有转载、侵权等任何问题,请联系作者处理。