自2018年起,国际乳头瘤病毒学会(IPVS)将每年的3月4日定为“国际HPV知晓日”,倡议政府机构、研究人员及社会各界参与HPV的预防和抗击行动中。

关于HPV的这些事儿你一定要知道!
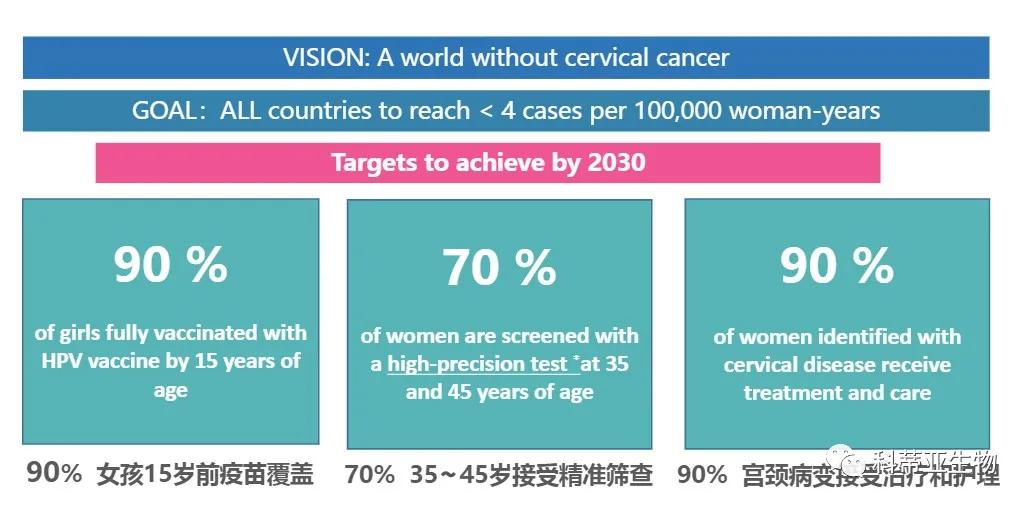
一、消除宫颈癌全球在行动
2018年5月,世界卫生组织(WHO)总干事呼吁“在全球采取协调行动,消除子宫颈癌”。2020年11月17日,WHO世界卫生组织启动加速消除宫颈癌全球战略,这也是全世界有史以来首次承诺消灭一种癌症。战略设定在 2030 年实现“90-70-90”目标,即90%的 15岁以下女孩能接种HPV疫苗,70%的35~45岁女性能接受过高质量的宫颈癌筛查,90%确诊宫颈病变女性得到治疗。
二、HPV感染不等于罹患宫颈癌
虽然导致宫颈癌最大的“元凶”是人乳头瘤病毒(HPV),但HPV感染和宫颈癌并不是完全相等的概念,每个女性一生中都可能有一次感染,但绝大部分女性并不会产生宫颈癌,因为大多数HPV都能通过自身免疫清除,仅少数女性呈持续感染,最终可能进展为癌前病变或宫颈癌。
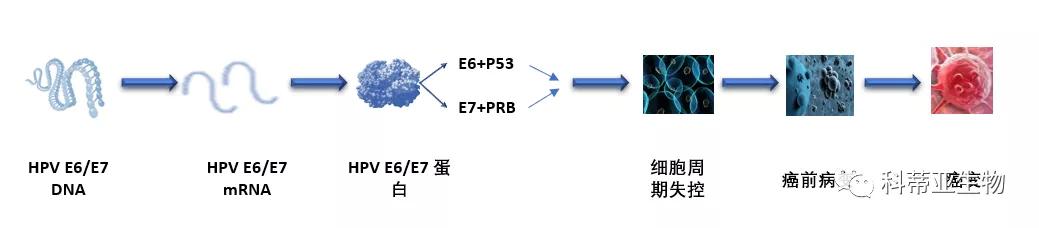
三、高危型HPV持续性感染是诱发宫颈癌变的重要因素
研究表明高危型HPV的持续感染与宫颈癌的发生密切相关,当HPV病毒感染机体后,其基因组可随机整合到宿主细胞DNA中,随后沉默E2基因的表达,削弱E2蛋白对E6、E7基因的抑制,使E6、E7蛋白过表达,促使感染细胞永生化甚至癌变[1]。
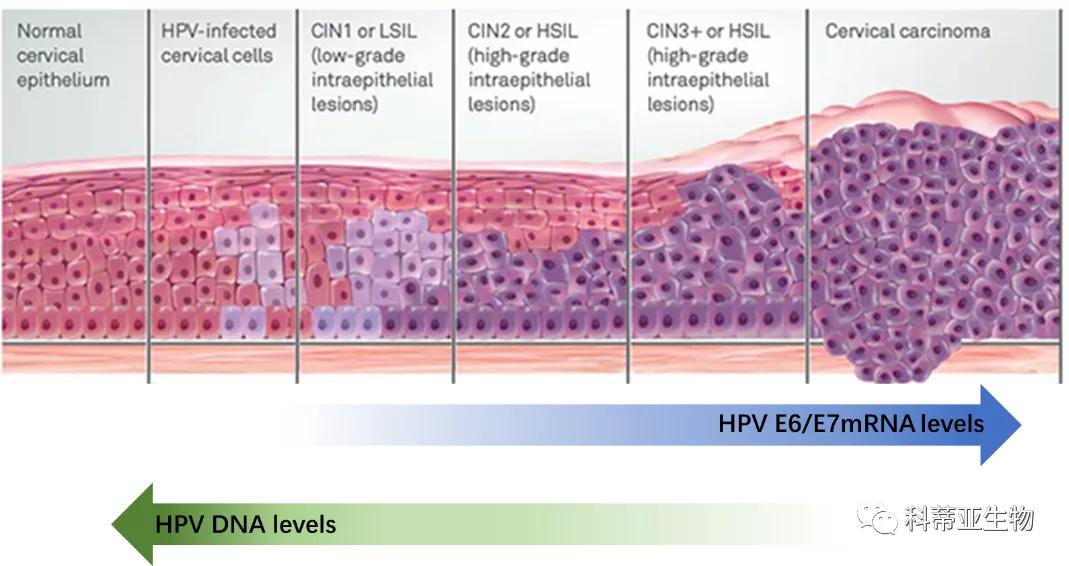
四、E6/E7 mRNA是宫颈病变发生和进展的必要条件
HPV与宿主基因整合后,E6/E7基因通过转录大量的E6/E7 mRNA而实现癌蛋白的表达,细胞发生高级别病变的风险大大增加。所以E6/E7 mRNA的大量表达是宫颈病变发生和进展的必要条件,是细胞发生高级别病变的一个信号[2]。
五、HPV E6/E7mRNA检测是宫颈病变风险筛查指标
2019美国阴道镜和病理学会(ASCCP)基于风险的异常宫颈癌筛查结果和癌前病变管理共识指南推荐基于风险,而非筛查结果,基于HPV检测是风险评估的基础,同时推荐HPV mRNA检测用于宫颈癌的筛查[3]。
研究表明,在宫颈低级别病变发展到高级别病变过程中,HPV E6 /E7 mRNA的表达随之增加,因此检测高危型HPV mRNA 比检测HPV DNA 能够更加精确地甄别发病高风险人群或宫颈病变的进展[4]。
六、疫苗和筛查同等重要
人乳头瘤病毒( human papilloma virus,HPV) 疫苗接种是预防 HPV 感染的有效方法,而筛查同样是宫颈癌预防的重要环节。由于当前的疫苗不能完全覆盖所有高危型HPV型别,因此即使女性接种了HPV疫苗,仍需定期进行宫颈防癌筛查,针对那些没有接种,或错过最佳接种时期后接种疫苗的女性朋友来说,宫颈癌筛查更为重要!
通过早期筛查,早期诊断,早期治疗,宫颈癌前病变得以及时诊断与治疗,降低了宫颈癌发生率,同时可以提高宫颈癌患者的治愈率和生存率,极大改善患者预后。
参考文献:
[1]丁璐,程忠平.HPV致宫颈癌机制研究进展[J].同济大学学报(医学版), 2020, v.41(03):122-127.
[2]田凌君, 吴素慧, 李雪,等. HPV与宫颈癌及癌前病变的研究进展[J]. 中国医师杂志, 2017, 19(009):1437-1440.
[3] Perkins R B , Guido R S , Castle P E , et al. 2019 ASCCP Risk-Based Management Consensus Guidelines for Abnormal Cervical Cancer Screening Tests and Cancer Precursors[J]. Journal of Lower Genital Tract Disease, 2020, 24(2):102-131.
[4]王丽梅,徐琳. HPV E6/E7 mRNA与宫颈病变关系的研究进展[J]. 四川解剖学杂志, 2015.