究竟什么是HPV疫苗呢?
HPV疫苗可以理解为宫颈癌疫苗的简称。要了解HPV疫苗,就要先了解宫颈癌。
宫颈癌为妇科三大恶性肿瘤之一,是女性健康的主要杀手。
现已证实,宫颈癌是由一组中文名称为“人乳头瘤病毒”(英文human papilloma virus简称HPV)的病毒感染而引起的病变。
HPV这个家族包括了100多个成员(亚型),但并不是每一个家族成员都为非作歹,其中只有30多种HPV亚型与宫颈感染和病变有关。
其中根据其致病力的大小,HPV又可分为高危型和低危型两种:
低危型HPV亚型主要由HPV6, 11, 40, 42, 43, 44等亚型组成,主要引起生殖道肛周皮肤和阴道下部的外生性湿疣类病变、扁平湿疣类病变和低度子宫颈上皮内瘤样变,与宫颈癌联系相对没那么密切;
高危型HPV亚型主要导致宫颈癌的发生。
综合全球各地的研究结果,HPV16 及 HPV18两个亚型属于首恶之徒。
在宫颈癌的个案中,70%以上存在以上两种病毒的感染,也就是说,70%以上的宫颈癌是由于感染HPV16 和HPV18这两个亚型后导致的。且这一数据与我们徐州本地医院的筛查统计数据是一致的。
除了HPV16 和 HPV18作为首恶之外,31, 33, 35, 39, 45, 51, 52, 56, 58等另外9种亚型也与宫颈癌的发病关系密切,同属高危型 HPV。
女性一生中感染HPV的机会大吗?
大家一定会问,女性的一生中感染这个HPV的机会有多大呢?据一项综合研究显示,HPV 的感染率为10.2% ~ 40.0% 。说明在妇女当中感染过HPV的不在少数。大家接着还会问,HPV感染之后是不是一定会发生宫颈癌呢?那倒未必。绝大多数女性的HPV感染为一过性,80%的感染者会在8~12个月内自然清除。但仍有10%~15%的患者持续感染,进而可发展为宫颈癌。因此,对于一过性HPV感染,通常不需要治疗,只有持续性HPV 感染才考虑治疗。
这里,“持续感染”很重要,它是进一步发展成宫颈癌的前提条件。
HPV感染持续存在1~ 2年可引起轻微病变;发展到癌前病变需9~ 10年;癌前病变再发展到浸润癌需4~ 5年。也就是说,一般情况下从 HPV感染开始到发展为宫颈癌的时间约为15年。
多项研究结果均表明,高危型 HPV的持续感染是宫颈癌进展的重要原因。对宫颈癌组织标本的研究发现, HPV16和18型的感染率最高,占 70%以上。但这里要强调的是,不是感染了HPV的都会发展成宫颈癌!但宫颈癌病例中90% 以上是感染了HPV!用个通俗一点的比喻,不是每个喝了酒的人都会醉,但醉酒的人肯定喝了酒!
日常生活中,什么原因容易感染HPV呢?
HPV感染的危险因素通常与以下行为有关:
1、*行为性**
*行为性**是促进 HPV 感染及宫颈癌发病的最重要的因素。*行为性**直接为患者提供了接触到 HPV 的机会,其中无保护的*行为性**、多个*伴侣性**及初次*生活性**年龄过小的*行为性**属于高风险的*行为性**。
2、个体免疫力
个体免疫力低下是促进 HPV 感染的重要因素。机体免疫缺陷使患者不能及时清除已感染的 HPV,增加了 HPV 持久感染的可能性。
3、年龄
年龄是促进 HPV 感染的又一个重要因素。处于结婚年龄阶段及第一次生育年龄阶段的女性更易感染HPV。
接下来,来谈谈市面上常见的宫颈癌疫苗吧。
1.2价疫苗、4价疫苗和9价疫苗有什么区别?

目前市面上所见的二价疫苗,可预防HPV16和 HPV18两种病毒。四价疫苗可预防HPV6、11、16、18四种病毒。也就是说几价疫苗,就是能预防几种HPV类型病毒的疫苗。
大家可以看到两种疫苗预防的高危型HPV病毒是一样的,同为HPV16和 HPV18,都可以预防由HPV16/18型引起的宫颈癌、外阴癌、阴道癌和肛门癌。
只不过4价疫苗多预防了2种病毒——HPV6和HPV11,这两种病毒属于低危型HPV病毒,主要能引起生殖器疣(尖锐湿疣)。也就是说四价宫颈癌疫苗不但可减少宫颈癌的风险,还可以预防一些男女性常见的性病皮肤病。
至于九价宫颈癌疫苗,更是在四价苗的基础上又增加了属于高风险组的31、33、45、52和58五种HPV亚型,是迄今为止功能最强大的宫颈癌疫苗,不过,目前在中国大陆没有上市,难怪引起香港万人翘首以待,确实是物有所值!
总结一下,对于宫颈癌的预防而言,二价疫苗是“雪中送炭”,而增加了抗HPV 6和HPV11的四价疫苗是“锦上添花”,九价疫苗则是“更上一层楼”。
2.什么年龄段的人群适合接种这两种疫苗呢?
在国内2价疫苗推荐用于9-25岁的女性;4价疫苗推荐用于20-45岁的女性。虽然美国FDA已经批准四价疫苗用于9~26岁男性,但目前我国还是主要用于女性的接种。研究发现,25岁以后注射产生的抗体较弱,保护效果明显降低。所以可以这样理解,最好在25岁前,最迟不要超过45岁。
3.接种时间的选择
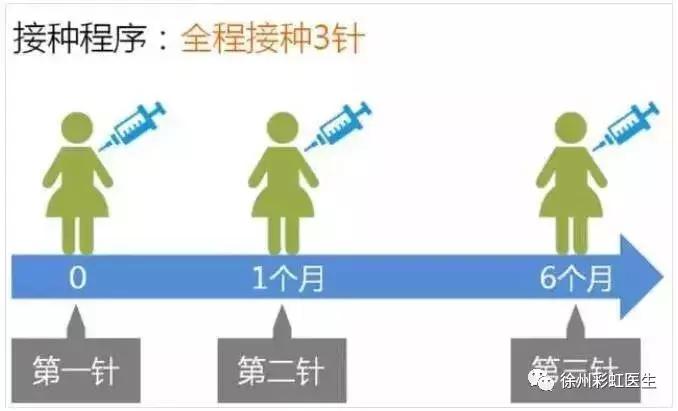
2价疫苗:
第1针,任意时间(0月);
第2针,第1针注射后1月(1月);
第3针,第1针注射后6月(6月)。
4价疫苗:
第1针,任意时间(0月);
第2针,第1针注射后2月(2月);
第3针,第1针注射后6月(6月)。
经期并不影响疫苗接种。如果某一针遗漏了,也无需重新开始接种,继续完成后续接种即可。一般建议一年内完成三针的接种。接种后免疫反应的持续时间仍在监测中(也就是说接种后它的保护时间能持续多久现在还不能确定),但目前没有证据证明需进行巩固接种。如果第2剂,第3剂接种延迟,也没有必要重新开始接种。
4.宫颈癌疫苗的主要副作用有哪些?
HPV疫苗出现副作用的案例极少,症状也较轻微,如注射部位出现轻微疼痛、肌肉紧张、局部水肿、包块、局部皮肤发红。比较严重的副作用包括:发烧、恶心、晕眩、昏厥等。所以注射后可留观30分钟,如有不良反应,后续接种需要慎重或终止。
5.哪些人群不适宜接种HPV疫苗?
● 接种前医生会询问你的过敏史,如果你对疫苗中的任何成分都过敏,那么将无法接种疫苗。
● 暂时不推荐孕妇和哺乳妇女接种疫苗,建议接种后3~6个月后再怀孕。一般建议接种期间可以有*生活性**,但要注意避孕。但如果在接种期间意外怀孕也不用太紧张,因为目前没有发现疫苗对胎儿有不利影响,如果已经开始系列接种后发现妊娠,可以推迟后续接种至妊娠结束。
● 有凝血障碍(血友病等容易出血的疾病)的人群,需要提前咨询医生;
● 免疫力低下或正在接受抗癌症药物、类固醇(激素)或其他可能损伤免疫系统的药物治疗者。HIV(艾滋病病毒)感染或器官移植后的患者不是HPV接种的禁忌,但他们的免疫反应可能会弱一些。
6.有*生活性**以后还能接种吗?
疫苗的首要接种推荐人群是开始*生活性**前的女性,但有*生活性**不是疫苗接种的禁忌,但有可能预防的效果要打点折扣,但是个人认为,有总比没有强。
7. 感染过HPV/得过宫颈病变可以接种吗?
HPV感染后仅有50%的人群可以产生抗体,但该抗体水平不足以预防HPV的再次感染。接种疫苗提供高水平的保护,可以预防再次感染
即使患者HPV-DNA(体内是否存在病毒感染的检查)检测结果阳性也建议接种疫苗,但是任一类型疫苗接种前均不推荐常规行HPV-DNA检测。
8.已经打了2价还需要再打4价疫苗吗?
有很多朋友询问如果已经接种完了三针2价疫苗,还能不能接种4价疫苗,医生的建议是没有必要再次接种了。
还有朋友问我2价疫苗只打了一针后面两针想成4价的是否可以?自然是不可以,因为这两种疫苗制备工艺不一样,建议要打就打一个系列的。
9.9价疫苗好在哪里呢?
我们知道9价疫苗可以预防HPV6、11、16、18、31、33、45、52、58,九种基因型的病毒,是目前世界上能够预防HPV病毒分型最多的疫苗,能够预防90%的HPV相关疾病及癌症。2价、4价疫苗相继在国内上市,很多人询问9价宫颈癌疫苗何时能够在国内接种呢?去年年底有好消息传来,九价宫颈癌疫苗获得CFDA批准开展临床试验,至于国内上市时间暂时还没有确切结果。
但是需要给大家强调一下,有些人为了得到更全面的保护,出国去接种九价疫苗,本人认为,如果有这个经济实力和时间(接种在半年内分3次完成),是可以的,毕竟,女人对自己要“狠一点”!不过,还听说有人在网上或者托熟人从海外“人肉”带回来九价疫苗注射,这种行为就不可取了,首先,这种情况你很难保证疫苗获得的渠道是否正规,说白了,你怎么保证你拿到的疫苗是真的?其次疫苗的保存是需要低温恒温保存的,海外带回的疫苗是很难保证这一点的,也就是说,你花大价钱买到的疫苗,即便是真的,也极有可能已经失效了。
10.疫苗在哪里可以打呢,一般需要多少钱?
各地在价格上有所差异,2价疫苗全部3针的价格在1700~2500元左右;4价疫苗全部3针的在2400~3500元左右。接种地点大家可以打电话到就近的社区医院、社区卫生服务中心、妇幼保健院、三甲医院进行咨询。
11.打了疫苗还要定期做筛查吗?
特别提醒大家注意,即使接种了宫颈癌疫苗,筛查还是要做!并不能因为打了疫苗就减少筛查的次数和方式。
21岁以下的女性免疫抵抗力比较强,该阶段的女性并不推荐进行筛查;
21岁~29岁的女性,推荐每3年筛查一次细胞学检查(巴氏涂片或TCT检测);
30岁~65岁的女性,每5年筛查一次HPV检测与宫颈细胞学检查,或每3年进行一次细胞学检查;
大于65岁的女性,如既往多次检查都为阴性,则不需要再继续筛查。但是患者如果曾经患过宫颈疾病(CIN)II级、CIN III级或者原位癌,则在治疗后仍要继续检查至少20年;

最后,大家最关心的问题是,打了疫苗就不会得宫颈癌吗?
再强调一次,宫颈癌疫苗只是针对它所覆盖的HPV亚型起预防作用!因为有可能与宫颈癌发病有关系的HPV亚型很多,目前即使是九价苗,也不能完全覆盖所有的高危型HPV,只能说是大大减少了妇女患宫颈癌的风险。
此外,至今也只认为90%以上的宫颈癌是由于感染了HPV引起的,还有一部分宫颈癌可能是别的因素引起的。也就是说,注射疫苗后,在很大程度上可以保护你免遭宫颈癌的毒手,但不可能完全避免。
因此,即使接种了HPV疫苗,妇女同胞们也应该按照正规的宫颈癌筛查策略,定期接受宫颈癌筛查。