子宫颈上皮内病变分类依据《第5版WHO女性生殖器官肿瘤分类》,继续沿用2014年第4版WHO分类中鳞状上皮内病变的两级分类,即低级别鳞状上皮内病变(low-grade squamous intraepithelial lesion, LSIL),包括子宫颈上皮内瘤变1级(cervical intraepithelial neoplasia, CIN 1);高级别鳞状上皮内病变(high grade squamous intraepithelial lesion, HSIL),包括子宫颈上皮内瘤变2级或3级(CIN2, CIN3)。
目前,临床中对HSIL(CIN2,CIN3)的管理已达成共识,但对LSIL的管理和规范还存在不足,一方面对于子宫颈癌筛查异常并经过阴道镜活检病理学诊断为LSIL者,如何避免HSIL漏诊;另一方面如何评估其进展到HSIL的风险,避免LSIL的过度干预,需要进一步明确。本共识主要针对组织病理学诊断的LSIL,子宫颈细胞学结果为低级别鳞状上皮内病变的管理不在此共识讨论范围内。
一、子宫颈低级别鳞状上皮内病变的概念和转归
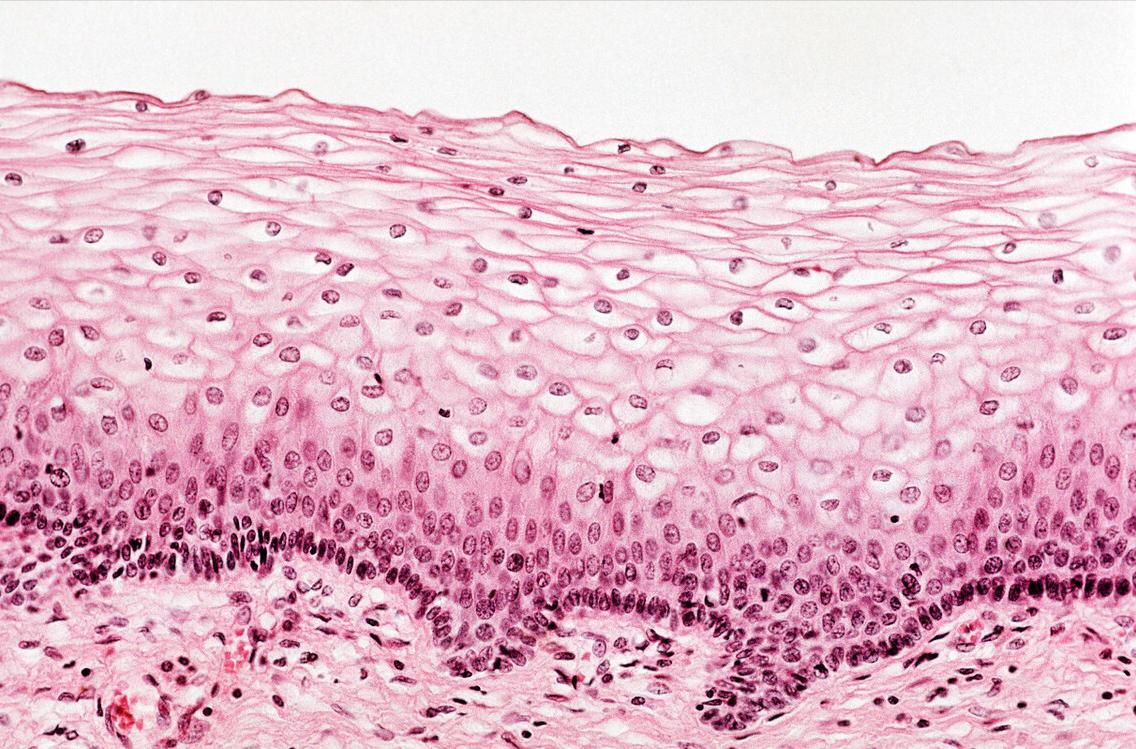
约超过80%的组织病理学诊断的LSIL是由高危型人乳头瘤病毒(HR-HPV)感染所致,但多为一过性感染,而外生性的LSIL(生殖器疣)主要由低危型HPV感染所致。LSIL组织学表现为病变区域上皮的上2/3层为分化成熟的上皮成分,其间常可见由HPV感染所导致的挖空细胞,表现为细胞核增大,核周出现空晕。大部分LSIL/CIN1对p16呈现阴性或是点状及小灶状阳性表达,约1/3的LSIL/CIN1可以呈现p16的阳性,但这并不代表其为HSIL,其意义尚待研究。

我国一项针对487例女性LSIL的前瞻性研究显示,应用细胞学和HPV联合筛查,定期随访4~6年。在1、3和4年时逆转为正常者分别为52.57%、84.41%和88.71%,进展为HSIL者分别为1.65%、4.05%和4.11%,其中HR-HPV持续阳性者第4年进展到HSIL高达18.9%,HPV持续阴性者仅为2.5%。另一项对818名病理诊断CIN1长达11年的队列研究显示,随访1、2、6年,约80%的CIN1自然逆转,进展为CIN2及以上病变(CIN2+)分别是3.7%、8.5%和12.2%;其中基线为HR-HPV阳性者随访期间CIN2+的发生率分别为4.8%、10.7%、16.9%,分别是HR-HPV阴性者的2.7倍、2.9倍、12.0倍。提示组织学诊断的LSIL有较高的逆转率,进展为CIN2+者与HR-HPV持续感染相关,也说明对LSIL可以随访观察,但需要更精细化的管理。
二、子宫颈低级别鳞状上皮内病变的阴道镜检查
由于阴道镜检查存在主观性及缺乏精确性,对子宫颈癌筛查异常者,尽管阴道镜下活检病理为LSIL者,仍有10%HSIL漏诊可能。国内研究发现,阴道镜表现为低级别印象时,检出HSIL达27.3%~29.9%。国外研究也提示,对细胞学未明确诊断意义的不典型鳞状上皮细胞(ASC-US)/LSIL转诊阴道镜检查,在阴道镜为低级别印象者中可检出9.9%的CIN2+,另一项Meta分析显示,阴道镜为低级别印象者根据筛查风险的不同,CIN2+的总体风险为11%~69%。细胞学筛查≥不除外高级别鳞状上皮内病变的不典型鳞状上皮细胞(ASC-H)及HPV16/18是CIN2+的独立预测因子。为防止CIN2+的漏诊,阴道镜检查时需要注意以下问题:
1. 阴道镜评估:2011年国际子宫颈病理和阴道镜联盟(IFCPC)提出依据新鳞柱交接部(squamo-columnar junction, SCJ)及其可见性将转化区(transformation zone, TZ)分为TZ1,TZ2及TZ3三种类型。研究显示,TZ1、TZ2和TZ3对于CIN2+检出的准确率分别为92.2%、90.5%和76.5%。另外,当阴道镜为低级别印象及TZ3型时,CIN2,CIN3的漏诊率(52.6%,31.6%)高于TZ1/2型(27.5%,18.8%)。由此可见,TZ3型者HSIL漏诊风险增高,故对于TZ3更需要关注。
2. 阴道镜活检:我国专家认为阴道镜的操作应基于筛查风险及阴道镜印象:①筛查低级别异常的低风险女性,包括细胞学无HSIL、ASC-H和不典型腺细胞(AGC),且 HPV16/18阴性、阴道镜印象完全正常(无醋白、化生或其他异常,且SCJ完全可见),不建议行无目标的活检;②建议针对所有不连续醋白区域(化生或更高级别病变)进行2~4块的多点定位活检,以提高对CIN2+的检出;③筛查高级别异常者(细胞学HSIL、ASC-H、AGC及HPV16/18阳性),建议多点活检并酌情进行子宫颈管搔刮术(endocervical curettage, ECC)。
3. 子宫颈管搔刮术:ECC可提高CIN2+的检出,但并非所有阴道镜被检者均需行ECC。Gage等对13115例阴道镜检查女性常规行ECC,仅在1.01%女性中检出CIN2+。因此,建议有以下情况者行ECC:①转化区类型为TZ3;②细胞学异常但宫颈阴道部未见相应级别病变者。对于存在高危因素者(年龄≥45岁,细胞学ASC-H、HSIL、AGC及HPV16/18阳性)应更给予重视。
三、子宫颈低级别鳞状上皮内病变的管理
组织病理学诊断LSIL的管理原则:原则上无需治疗,进行临床观察。对于可能存在HSIL 风险的LSIL的处理应慎重,应根据阴道镜前的细胞学筛查结果进行分层管理(图1)。凯撒(KPNC)研究表明,在阴道镜活检诊断为正常和≤CIN1的女性中,潜在的CIN3+风险与之前细胞学筛查结果有关。我国学者研究也显示,根据先前细胞学的严重程度决定选择随访或进一步干预。
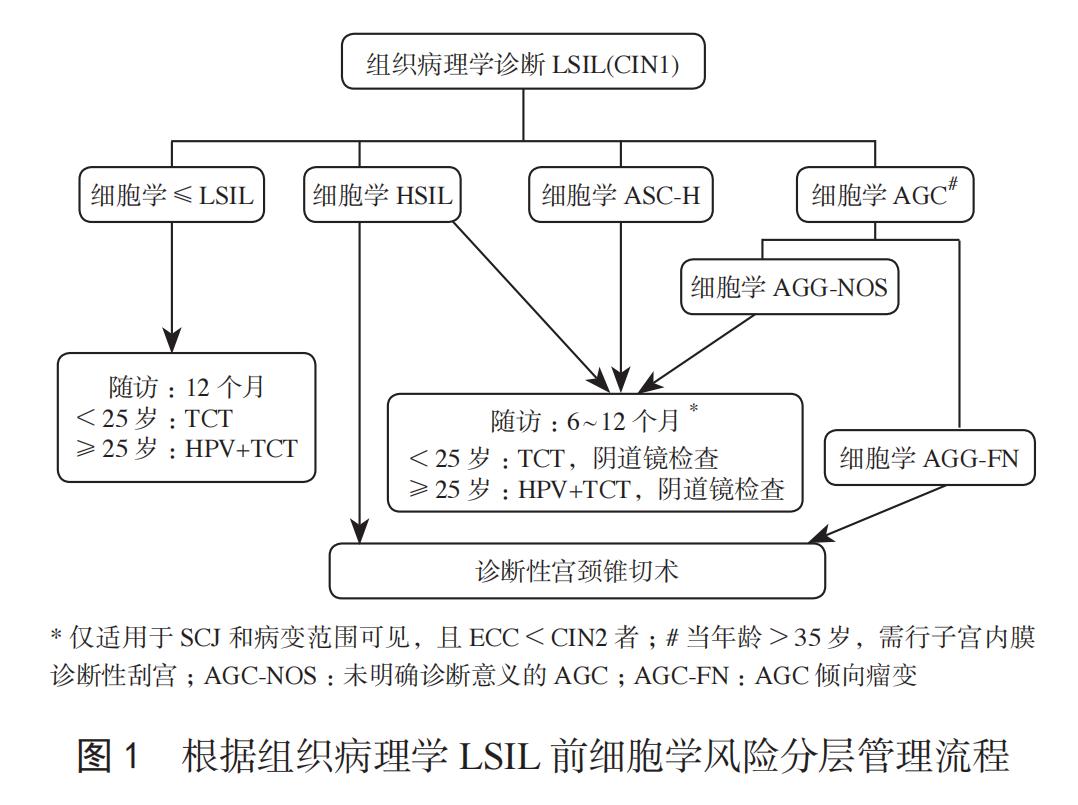
1.细胞学ASC-US、LSIL经组织病理学诊断的LSIL者处理原则:阴道镜检查转化区完全可见者,无需治疗,临床随访;阴道镜检查转化区不完全可见时应进一步评价、明确子宫颈管内有无HSIL。Katki等对于阴道镜未见异常者或活检病理为CIN1者随访的发现,ASC-US/HPV阳性、LSIL者5年累计CIN2+检出为10%。Ciavattini等对434例组织病理学诊断的LSIL进行5年随访提示,细胞学LSIL进展为HSIL的风险仅为4.8%,故对细胞学ASC-US、LSIL经组织学诊断的LSIL,建议临床随访。
2.细胞学为ASC-H、HSIL经组织学诊断的LSIL者处理原则:①复核细胞学、组织病理学和阴道镜检查,建议按照复查修订后的诊断进行管理;②对阴道镜检查SCJ和病变的上界完全可见,如果ECC后组织病理学<CIN2,可行6~12个月随访;③对细胞学HSIL者,可行诊断性宫颈锥切术。研究表明,基于细胞学HSIL和ASC-H,组织学LSIL者1年CIN3+风险分别为3.9%和1.4%,因此,对细胞学HSIL的管理应比对ASC-H管理更积极。对于细胞学ASC-H,除了复核细胞学、组织学或阴道镜以及满足随访条件者进行随访观察外,不建议首选子宫颈诊断性锥切术。在随访过程中,细胞学或HR-HPV任何一项检查异常者建议行阴道镜检查;细胞学HSIL持续1年或ASC-H持续2年者,建议行诊断性锥切术。
3.持续2年及以上组织学诊断的LSIL的处理原则:首选继续观察,对于存在CIN2+高危因素者可进行诊断性锥切术。基于对897例组织病理学为LSIL和1193例HPV阳性ASC-US女性随访2年后发现,两组人群累计CIN2+检出率相似(27.6%vs.26.7%),持续2年CIN1发生CIN2的风险为13%。Leung等对311例持续性LSIL或持续HR-HPV阳性行诊断性锥切术,低危组(HPV16/18阴性)和高危组(细胞学高风险或HPV16/18阳性)的隐匿性高级别异常检出率分别为12%和22%。因此,对于LSIL持续2年者,除了结合患者意愿,还需要结合是否有高危因素(筛查高危、既往子宫颈治疗史,宫颈管不能明确等级的CIN),决定是否行诊断性锥切术。
4.细胞学为AGC、原位腺癌(AIS)经组织学诊断的LSIL者处理原则:①对于细胞学为AGC-NOS、阴道镜活检病理未提示HSIL或AIS者,在除外子宫内膜病变后,建议在1年和2年分别进行联合筛查,如有任何异常应转诊阴道镜。②对于细胞学为AGC-FN及AIS的LSIL者,建议行诊断性锥切术及术中行残留颈管ECC。鉴于AGC-FN、AIS提示腺上皮病变或癌变风险更高,因此,即使活检病理组织学未发现CIN2+或AIS+,也建议进行子宫颈诊断性锥切术。
四、子宫颈低级别鳞状上皮内病变的HPV疫苗接种
对于既往感染过HPV或子宫颈LSIL患者,预防性HPV疫苗对其相应型别也有较高的保护效力。Falcaro等报道,对于既往感染人群,疫苗组HPV16/18相关的6、12个月持续感染、LSIL风险明显低于未接种疫苗组,且预防既往感染人群HPV16/18相关宫颈病变的保护效力为87%。
总之,无论是对筛查低级别异常、阴道镜印象低级别异常者,还是经组织病理学诊断的低级别异常者均有遗漏HSIL的风险,在管理时均应充分评估其可能存在的HSIL风险,避免过度管理或管理不足。
以上内容引自:子宫颈低级别鳞状上皮内病变管理的中国专家共识[J]. 中国妇产科临床杂志,2022,23(4):443-445.
本文来源中国妇产科临床杂志,转载是传递更多信息之目的,如有侵权,请联系删除。