
喜欢本文?别忘记关注、点赞、收藏、转发!
各位好!“来问脉姐”栏目等你来!健康医疗类的问题,你想弄明白的,都能问! 所以别犹豫,赶快关注我们,扫文后二维码留言,“ 脉姐:我有个问题 ……”
FROM 益生
脉姐脉姐!
家族中有长辈确诊妇科恶性肿瘤,肿瘤基因检测价格比普通检查高,医保也不报销,想问下基因检测有什么用?子女需要进行BRCA基因检测吗?

TO 益生,你好!
人类一直有个梦想,就是“治未病”,现在这个梦想在逐渐变成现实。同时,人类也想对疾病的病因有深入了解,以便掌握更多主动权。基因检测发展一日千里,得到越来越广泛的应用,正是临床这些实际需要推动的。

检测是否携带先天性遗传疾病基因,能帮医师了解检测者的患病风险,诊断疾病,选择治疗药物,监测辅助疾病复发,评价耐药性和生存率…… 有癌症家族史的人群,做基因检测的目的,是发现与生俱来的疾病风险(有患病几率,并不是一定会发生),可以及早调整生活方式或膳食结构,规避某些影响因素,疾病发生的几率就会大大降低。 在疾病治疗领域,基因检测也在主流化。北京世纪坛医院肿瘤内科主任医师周蕾指出,如对于肺腺癌患者,如果发现有EGFR突变,首选靶向治疗,而不是化疗。基因检测对于免疫治疗也有指导作用,比如微卫星高度不稳定(MSI-H)的患者,则提示免疫治疗可能有效。 山西省肿瘤医院副主任医师单彬彬说,基因检测也能为化疗药物的敏感性、适用性、适用范围以及毒副反应的发生提供依据。
01
为何肿瘤会遗传?
绝大多数肿瘤是环境因素和遗传因素(基因)的相互作用所导致,其中环境因素占大头,为90-95%(包括饮食30-35%,感染占15-20%,肥胖占10-20%,其它占10-15%)[9]。
而遗传性肿瘤所占比例不大,大约只占全部肿瘤的5%-10%,但目前稍微打听一下,即使小家庭没有,但谁家*亲近**没有一两个肿瘤患者?有的祖辈、父辈得了遗传性肿瘤,对其家庭成员的影响还是很大的(发病几率增加)。那为啥肿瘤会遗传呢?
这是因为,患病者有一个或多个基因致病性突变,使他/她的某一个或多个器官发生肿瘤,而且这些突变基因可以世代遗传(多为常染色体显性遗传)[4]。
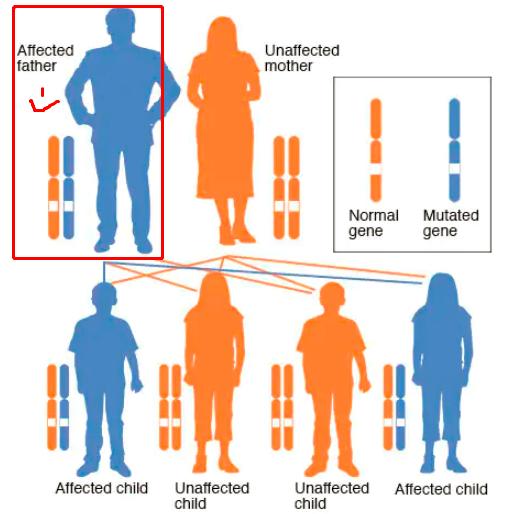
这里科普下什么是常染色体显性遗传[3]:
在常染色体显性遗传病中,突变基因是位于常染色体(非性染色体)上的显性基因。只要有一个突变基因,就会成为这类疾病的患者。
[3]
常染色体显性遗传病患者(如上图中父亲),他有50%的几率,会生下携带一个突变基因(显性基因)的患病子女。
当然,他也有50%的几率能生下携带两个正常基因(隐性基因)的健康子女,就看孩子们的运气了。
02
哪些基因影响遗传性肿瘤?
与其他癌症相比,妇科癌症更多是由遗传因素引起的 [1]。
女性生殖系统的癌性病症包括:1)宫颈癌及癌前病变;2)子宫内膜癌;3)卵巢恶性肿瘤;4)外阴癌;5)阴道癌;6)子宫肉瘤;7)妇科恶性黑色素瘤等。最常见的女性三大恶性肿瘤是卵巢癌、子宫内膜癌、子宫颈癌。
典型的遗传性妇科肿瘤,包括:
- 遗传性乳腺癌-卵巢癌(HBOC)
- 林奇综合征(Lynch综合征,LS)
- 佩茨-杰格尔斯综合征(Peutz-Jeghers综合征,PJS)
- 考登综合征(Cowden综合征)[1,6](国内共识未列入,不展开说了)
它们都是常染色体显性遗传,临床最多见的遗传性妇科肿瘤是遗传性乳腺癌-卵巢癌、林奇综合征这两个。 1. 遗传性乳腺癌-卵巢癌
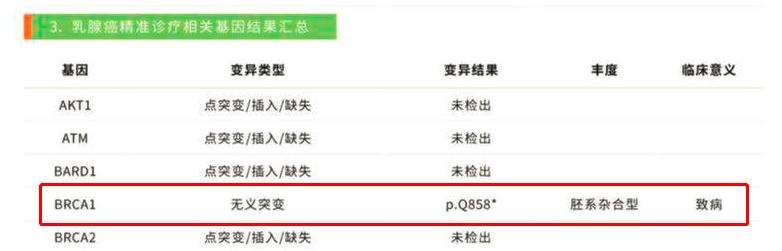
遗传性乳腺癌-卵巢癌与抑癌基因的致病性突变有关,大多数为BRCA1 和 BRCA2 基因的胚系突变,大概有5%的乳腺癌和 10%-25%的卵巢癌是由遗传性乳腺癌-卵巢癌导致的[2]。遗传性乳腺癌-卵巢癌综合征患者同时具有较高的胰腺癌和前列腺癌发病风险。

[10]
这里再解释一点,每个人身体里都有原癌基因与抑癌基因,别看名字里有“癌”字,其实它们都是正常细胞。原癌基因是细胞内与细胞增殖相关的基因,是维持机体正常生命活动所必须的;而抑癌基因在被激活情况下具有抑制细胞增殖作用。癌变的实质是原癌基因与抑癌基因发生了突变,导致正常细胞的生长和分裂失控。
BRCA1和BRCA2致病性突变携带者,40岁后卵巢癌患病风险逐渐增加,50岁时卵巢癌发病风险达到20%和3% [2]。70 岁以下的 BRCA1、BRCA2突变携带者,分别有小一半和1/3的人可能会患上卵巢癌(具体占比是39%-46%和10%-27%)[3-4] 。
另外,BRIP1基因突变的携带者,患上卵巢癌的相对风险会增加8-11倍,RAD51C和RAD51D基因突变也与卵巢癌患病风险相关,而它们与乳腺癌无关。
STK11突变与卵巢性索间质细胞肿瘤的发生有关,PTEN基因突变,会增加子宫内膜癌和乳腺癌患病风险,但与卵巢上皮性癌没啥关系。
2.林奇综合征 林奇综合征与结直肠癌、子宫内膜癌、乳腺癌、卵巢癌、胃癌、小肠癌、胰腺癌、前列腺癌、泌尿道癌、肝癌、肾癌和胆管癌等多种肿瘤风险有关。还有个名字叫遗传性非息肉性病结直肠癌(HNPCC),女性患者一生中大约有40%-60%的结直肠癌患病风险。
DNA错配修复基因MLH1、MSH2、PMS2或 MSH6是致病原因。这些基因的携带者70岁前患子宫内膜癌的风险很高,甚至超过一半(42%-60%),患卵巢癌的风险低一点,1/10左右(9%-12%)。
林奇综合征突变基因的外显率因人而异,不同肿瘤的发生风险各有差异,林奇综合征相关子宫内膜癌终生患病风险高达60%,卵巢癌终生风险为24%[6]。
携带显性基因的个体,不完全表现出症状。有的个体表现,有的个体不表现。表现的个体占全部基因携带者的比例就是外显率。比如,有10人携带有某种显性基因,但只有9人表现出性状,1人不表现出性状,该基因的外显率即为90%[7]。

3.佩茨-杰格尔斯综合征 与乳腺癌、结直肠癌、胃癌、小肠癌、胰腺癌、卵巢肿瘤、宫颈微偏腺癌、子宫内膜癌和肺癌等多种肿瘤风险相关。患者多数由STK11基因突变引起。据统计,佩茨-杰格尔斯综合征的人群,增加96种癌症发生风险,在20、30、40、50、60、70岁发生癌症的风险分别为2%、5%、17%、31%、60%、85%。 乳腺癌的发病风险为1/3-1/2(32%-54%),平均发病年龄37-59岁;宫颈微偏腺癌的发病风险为10%,平均发病年龄34-40岁;子宫内膜癌发病风险为9%,平均发病年龄43岁[8] 。
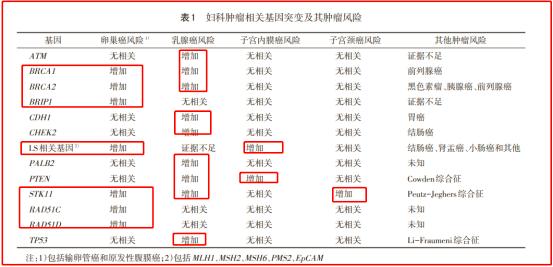
这里归总一下,妇科肿瘤的主要基因表达与肿瘤相关性如下图:
[6]点击图片可放大看
03
谁需要做基因检测 [6] ?
遗传性肿瘤可疑患者,怎么选择基因检测项目?关键是要做充分的家族史和个人史评估。
- 个人史或家族史可能会涉及多个基因变异,建议做多基因检测,可提高致病性基因突变的检出率。同时检测与家族中某一肿瘤或多个肿瘤表型相关的基因(推荐等级B)[6] 。
- 有卵巢上皮性癌的个人史或家族史,建议遗传咨询(推荐等级B)风险评估认为可能存有特定易感基因时,做基因检测(推荐等级C)。
- 遗传性子宫内膜癌的筛查(如患有林奇综合征者)应在50岁前进行。
- 不到50岁或有家族史的子宫内膜癌或结肠癌患者,建议进行基因检测和遗传咨询(推荐等级B)。
- 无论患者有无基因突变,有显著的家族性子宫内膜癌和(或)结肠癌的患者,都应该做遗传咨询和检测(推荐等级B)。
- 但是,当患者年龄<18岁时,不推荐常规进行基因检测,即使做了,获得的检测结果,也不会影响临床管理策略(推荐等级B)。

最后强调一下,专家共识的意见,只是为遗传性妇科肿瘤的遗传咨询、生育力保护等问题提供原则性指导,在临床实践中,基因检测是否需要做,做哪些项目,如何解读,都需要医生根据患者的个体需求、所属地的医疗资源及医疗机构的性质决定。 希望这些信息对你有帮助。
祝你们健康的 脉姐

喜欢本文?别忘记关注、点赞、收藏、转发!