本文引用: 张丹莉, 胡凤欣, 王佳, 陈玲, 刘莎, 蔡文智. 产后压力性尿*禁失**风险预测模型的外部验证研究. 中国全科医学 [J], 2022, 25(09): 1088-1092 doi:10.12114/j.issn.1007-9572.2021.02.129
ZHANGDanli, HUFengxin, WANGJia, CHENLing, LIUSha, CAIWenzhi. External Validation of Risk Prediction Models for Postpartum Stress Urinary Incontinence. Chinese General Practice [J], 2022, 25(09): 1088-1092 doi:10.12114/j.issn.1007-9572.2021.02.129
国际尿控协会(International Continence Society,ICS)将尿*禁失**(urinary incontinence,UI)定义为一种可以在客观上证实的不自主地漏尿现象,并由此给患者带来社交活动和个人卫生方面的困扰[1]。研究发现,妊娠和分娩是导致UI发生的高危因素[2,3]。我国产后UI的发生率为12.50%~15.53%,而压力性尿*禁失**(stress urinary incontinence,SUI)是最常见的一种类型,占比高达约70%[4,5]。产后SUI虽然是一种非致命性的疾病,但其会对患者社会关系和身心健康产生显著影响[6,7],同时也对医疗行业造成了较大的经济负担[6,8]。研究报道在医务人员监督下的强化盆底肌训练对SUI具有预防效果[9],但这在医疗资源不足的临床实践中是不现实的。因此,寻求一种简便易行的产后SUI风险预测工具是识别高危人群并提供有效临床干预支持的优势选择,有利于资源利用的最有效化。
本研究团队前期运用受试者工作特征(ROC)曲线结合多因素Logistic回归分析分别构建了初产妇及经产妇产后SUI风险预测模型,并通过内部验证显示其具有较好的区分度及一致性,有望成为孕产妇SUI风险预测的有效工具[10]。最终确立的初产妇产后SUI风险预测模型包括年龄、流产史、妊娠期SUI和此次分娩方式4个预测因子,而经产妇产后SUI风险预测模型则纳入妊娠前体质指数(BMI)、流产史、妊娠期SUI和此次分娩方式4个临床因素。与国外现有的产后SUI风险预测模型相比[11],该模型的独特之处在于面向中国人群,并证实了使用风险列线图预测经产妇产后SUI的可能性,使模型的适用人群更广泛,临床应用价值更高。
根据预测模型国际规范指南(TRIPOD)要求,一个良好的临床预测模型,需要通过建模以外的样本数据进行外部验证其可外推性[12]。故本研究旨在外部验证该模型,为进一步推广、应用奠定实践基础。
1 对象与方法
1.1 研究对象
于2020年7—9月在南方医科大学深圳医院、香港大学深圳医院进行电话随访,通过电子病历系统选取产后6个月的产妇作为验证组进行产后SUI风险预测模型外部验证。纳入标准:(1)单胎孕产妇;(2)年龄≥18岁。排除标准:(1)妊娠前已存在UI;(2)有腹部及阴道手术史;(3)合并糖尿病及高血压;(4)合并前置胎盘、先兆流产、羊水异常、胎儿生长受限、阴道出血等情况。产后SUI风险预测模型的建模组资料及数据参考文献[10]。本研究通过南方医科大学深圳医院伦理委员会的审查批准(批件号:NYSZYYEC20170014),并于电话随访时获得产妇的口头知情同意。
本研究关注了国内产后压力性尿*禁失**高发生率以及对产妇不良社会心理影响的现状,对前期构建的产后压力性尿*禁失**风险预测模型进行了基于独立队列的外部验证。
首先,从应用价值的角度来讲,本研究提高了预测模型的外部适用性,为产后压力性尿*禁失**高危人群的识别与筛查提供了有效工具。
其次,从学术价值来讲,目前国内外模型开发的文献较多,但对模型进行外部验证的文献较少,使得预测模型难以在其他临床环境使用,临床转化率较低,本研究开创性地对产后压力性尿*禁失**预测模型进行外部验证,具有前瞻性学术价值。
1.2 临床资料收集
采用与模型开发类似的数据收集方法,根据预测模型的独立危险因素,通过电子医疗记录收集研究对象年龄、身高、妊娠前体质量、流产史和分娩史的相关信息;由受过统一培训的助产士进行电话随访,询问产妇当前是否发生SUI,并回顾性收集妊娠期SUI发生情况以及产前盆底肌训练实施情况。与前期构建模型的研究不同,本研究收集的主要结局指标是产后6个月SUI的发生情况,而非产后6周。SUI的诊断按照ICS的标准[1],询问产妇:"您是否在用力或体力活动(例如体育活动)或打喷嚏、咳嗽时而不自主地流失尿液?",当回答"是"时,诊断为SUI。关于产前盆底肌训练实施情况,首先询问产妇:"您在怀孕期间是否锻炼了盆底肌(即尿道、阴道和直肠周围的肌肉)?"[13],如回答"是",进一步调查实施时间及频率。
1.3 统计学方法
采用SPSS 26.0软件进行统计学分析,计量资料采用(x± s )表示,两组间比较采用独立样本 t 检验;计数资料采用频数和百分比表示,两组间比较采用χ2检验。采用区分度和校准度分析预测模型验证性能。区分度是指模型区分产妇是否发生产后SUI的能力,通过ROC曲线下面积(AUC)量化,在使用最大约登指数确定ROC曲线的最佳临界值后,估计预测模型的灵敏度、特异度、阳性预测值和阴性预测值。校准度反映预测模型预测产后SUI的风险与实际风险的一致程度,通过Hosmer-Lemeshow拟合优度检验表示。以 P <0.05为差异有统计学意义。
2 结果
2.1 SUI组和非SUI组的临床资料情况
考虑到盆底肌训练对产后SUI可能产生的潜在影响,排除妊娠期间进行盆底肌训练时间≥2周且实施频率≥1次/周的产妇。最终纳入298例研究对象为验证组,其中初产妇203例(68.1%),经产妇95例(31.9%)。初产妇队列中,非SUI者158例,SUI者45例,非SUI者和SUI者年龄、流产史比较,差异均无统计学意义( P >0.05);SUI者妊娠期SUI、阴道分娩发生率均高于非SUI者,差异有统计学意义( P <0.05)。经产妇队列中,非SUI者72例,SUI者23例,非SUI者和SUI者妊娠前BMI、流产史比较,差异均无统计学意义( P >0.05);SUI者妊娠期SUI、阴道分娩发生率均高于非SUI者,差异有统计学意义( P <0.05),见表1。
Table 1 Clinical characteristics of primiparous and multiparous cohorts with and without postpartum stress urinary incontinence
2.2 建模组和验证组临床资料比较
初产妇队列中,建模组和验证组年龄、流产史、妊娠期SUI发生率比较,差异均无统计学意义( P >0.05);验证组阴道分娩率、产后SUI发生率均高于建模组,差异有统计学意义( P <0.05)。经产妇队列中,建模组和验证组妊娠前BMI、妊娠期SUI发生率、产后SUI发生率比较,差异均无统计学意义( P >0.05);验证组流产史所占比例低于建模组,阴道分娩率高于建模组,差异均有统计学意义( P <0.05),见表2。
Table 2 Comparison of clinical characteristics between model development group and validation group
2.3 外部验证预测模型性能
产后SUI风险预测模型在初产妇外部验证人群中AUC为0.719〔95% CI (0.643,0.795)〕,在经产妇外部验证人群中AUC为0.833〔95% CI (0.738,0.928)〕,外部验证结果显示出良好的区分度,见图1,图2、表3。Hosmer-Lemeshow拟合优度检验提示产后SUI风险预测模型在初产妇人群中校准欠佳(χ2=34.11, P <0.001),而在经产妇人群中拟合度良好(χ2=9.62, P =0.293)。
Figure 1
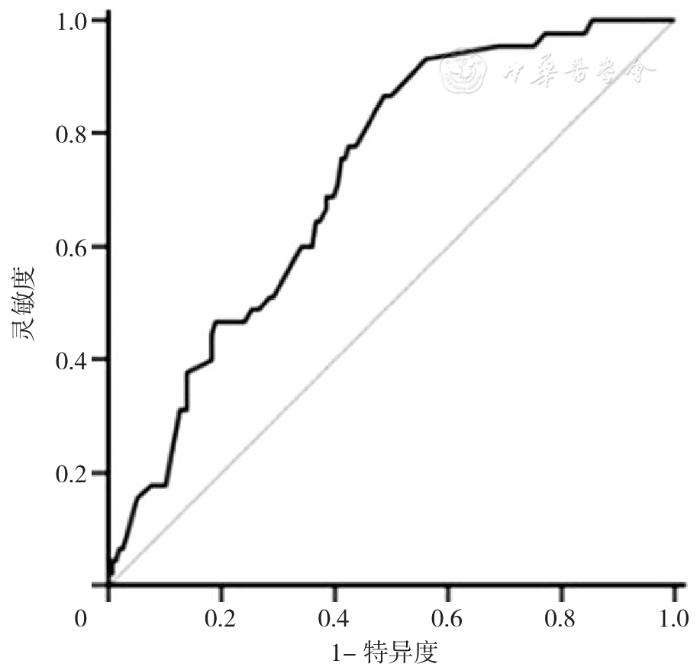
Figure 1 ROC curves of external validation of risk predictive models for postpartum stress urinary incontinence in primiparous cohort
Figure 2
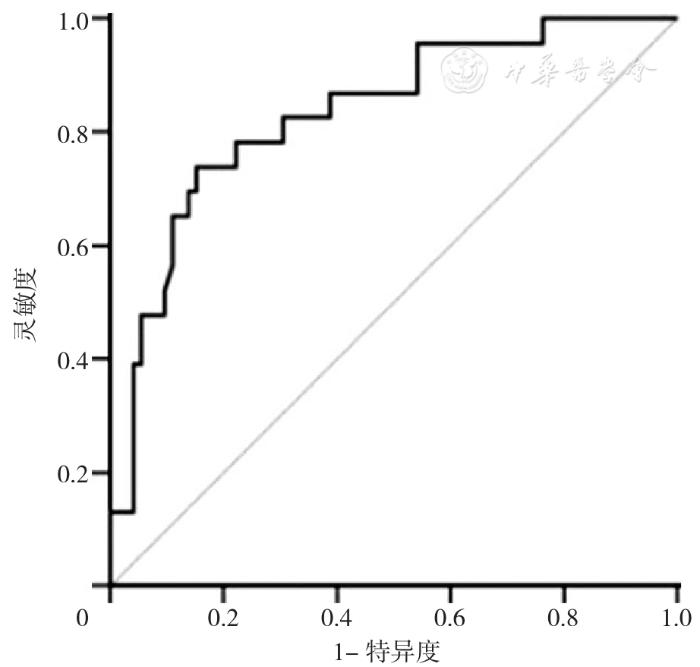
Figure 2 ROC curves of external validation of risk predictive models for postpartum stress urinary incontinence in multiparous cohort
Table 3 Externally validated prediction accuracy of risk predictive models for postpartum stress urinary incontinence in primiparous and multiparous cohorts
3 讨论
3.1 产后SUI风险预测模型外部验证的意义
鉴于产后SUI的高流行率与对生活质量的严重影响,本研究团队构建了产后SUI风险预测模型,且经过内部验证表现出良好的预测性能[10]。然而,模型的预测效果很有可能因场景、人群的改变而变化。由于统计或临床因素限制,通常情况下,预测模型在外部验证中的表现会逊色于原始模型,因此有学者建议,将预测模型应用在另一临床环境前应该进行外部验证[14,15]。若根据错误的预测模型做出临床决策,可能会对患者结局产生不良影响。故本研究针对先前的产后SUI风险预测模型进行外部验证,既是评估其可复制性的重要步骤,也是提供临床应用证据的关键环节。与此同时,文献表明,目前许多研究者致力于开发新的模型,而外部验证研究却存在滞后性[16],这是对先前的科学知识和经验的浪费。对前期构建的产后SUI风险预测模型的外部验证可以避免研究浪费,有助于解决预测模型开发泛滥与临床转化率低下之间的矛盾[17]。另外,前期研究随访时间短,仅预测产后6周SUI的发生情况,本研究以产后6个月SUI发生情况为结局,期望该模型在产后较长一段时间内能普遍使用,提高模型临床使用率。
3.2 产后SUI模型外部验证的模型性能
外部验证模型性能的检验主要考察区分度和校准度[18]。区分度是指模型正确区分阳性结局患者和阴性结局患者的能力。一般AUC<0.6认为区分度较差,AUC>0.75认为区分能力较好[19]。而校准度则反映了模型预测的结局发生率与实际观测发生率的一致程度,通常Hosmer-Lemeshow拟合优度检验 P >0.05时,表明模型校准度较好[19]。
本研究结果显示,初产妇外部验证模型的AUC为0.719,相比于建模人群内部验证的AUC仅下降0.044[10],说明该模型在初产妇中具有较好的判别能力。然而拟合优度检验提示模型校准能力较差(χ2=34.11, P <0.001),可能与本研究初产妇验证组产后SUI发生率(22.2%)高于建模组(12.5%)有关,猜测模型校准不良是开发样本和验证样本病例组合差异的结果,从而导致预测风险被系统性低估[20,21]。另外,有学者提出,若预测阳性结局发生率与实际阳性结局发生率的不同仅由模型中所包含的预测因子所引起,那么研究对象的预测发生率和实际发生率将同时下降,而校准不会受到影响,本研究中初产妇模型平均预测发生率远超过实际发生率,提示校准不良的原因可能是由于该人群的其他特征未包括在模型的预测因子中,但实际上却对原始模型的回归系数产生了影响[22]。例如,有研究表明糖尿病病史、第二产程持续时间90 min同样是初产妇产后SUI的危险因素[23]。在外部验证中,模型性能的下降很常见,但这并不意味着要舍弃先前开发的模型,相反,这些发现提示对初产妇预测模型进行持续更新的必要性[24]。
经产妇模型外部验证的结果显示其区分能力较好(AUC=0.833),同时,当以约登指数确定临界值时,经产妇外部验证模型的灵敏度为0.74,特异度为0.85,显示出良好的预测效果,且在人群中拟合度良好(χ2=9.62, P =0.293)。这些结果与内部验证结果相似,表明该模型同样适用于经产妇产后6个月SUI的预测,且可能是有效识别经产妇产后SUI高危人群的决策辅助工具。
3.3 本研究的优势与局限
本研究基于前期构建的产后SUI风险预测模型,通过对新人群产后6个月内SUI预测进行持续跟踪随访,对该模型进行独立外部验证,总体而言,该预测模型表现出一定的预测能力,在经产妇模型中内、外部验证结果良好,临床可操作性强,对正确预测经产妇产后SUI风险有广阔的潜力,但在初产妇模型中校准度不足,需要进一步研究以供临床使用。另外,本研究采用回顾性资料收集,可能存在选择偏倚。建议未来的研究对该模型进行重新校准或更新,并开展前瞻性外部验证研究,以期提高该模型的普适性。
本文无利益冲突。
本文表格略
参考文献略