
作者:国际食管疾病学会中国分会(CSDE)食管胃结合部疾病跨界联盟 中国医师协会内镜医师分会腹腔镜外科专业委员会 中国医师协会外科医师分会上消化道外科医师专业委员会 中华医学会肿瘤分会胃肠肿瘤学组
文章来源:中华胃肠外科杂志,2018,21(9)
摘 要
食管胃结合部腺癌(AEG)的发病率呈现明显上升趋势。由于该疾病解剖部位的特殊性,其定义、分型、分期、手术路径、切除范围、淋巴结清扫规范、新辅助治疗等尚存在诸多争议。本共识旨在增强我国胸外科和胃肠外科医生对该疾病认识的同质性,以期规范AEG的外科治疗方式。本共识的达成基于当前最佳临床研究证据,参考最新国际指南与共识,结合中国外科专家组意见。针对上述争议领域,本共识共提出27项AEG外科治疗相关的推荐陈述,以及9项尚属于外科治疗相关待探索的问题。在本共识中未解决的相关问题,尚需积极开展高质量的临床研究逐步探索和解决。
一、背景
食管胃结合部腺癌(adenocarcinoma of esophagogastric junction,AEG)是近年愈受重视的一类恶性肿瘤,并甚有将其归为一种特殊类型肿瘤的倾向。在过去的40余年,无论胃癌或食管癌的发病率和死亡率都居高不下。2014年全国癌症登记报道中,胃癌发病率和死亡率分别为30.00/10万人和21.48/10万人,食管癌发病率和死亡率分别为18.85/10万人和14.11/万人。基于Globocan 2012数据的分析发现,东亚/东南亚的新发贲门癌在全球占比高达59%。我国一项单中心胃癌及食管下段癌外科病例的联合登记研究发现,在1988—2012年期间AEG的构成比由22.3%增长至35.7%。这与西方20世纪后叶的变化趋势相似,其中早期构成比例始终<20%。因此,AEG应受到我们更多的重视和研究,特别是在筛查诊断、外科治疗和综合治疗方面探索更为优化的精准诊疗策略。
在外科治疗方面,AEG的手术内容包括原发肿瘤切除、淋巴结清扫和消化道重建,以及预期可根治切除时的联合脏器切除。区域淋巴结转移是AEG初诊最常见的转移方式。有研究发现,AEG的淋巴结转移率为76.3%,高于胃下部癌的67.4%。AEG的淋巴结清扫主要涉及4个区域,即颈部、上纵隔、下纵隔和上腹胃周区域。不同亚型的AEG的区域淋巴结转移规律有一定差异。因此,不同亚型AEG的淋巴结清扫范围要求就有不同。UICC/AJCC的第8版食管癌和胃癌的TNM分期系统于2018年1月开始使用,N分期进行了少量修订,但是关于AEG的N分期仍具有较多争论。同样,AEG的最佳分型分期系统和手术径路选择亦有一定争论。
由于AEG解剖部位的特点,在临床实践工作中,AEG患者的诊疗在胸外科和胃肠外科之间确实存在一定交叉重叠。美国国立综合癌症网络(National Comprehensive Cancer Network,NCCN)的食管癌和食管胃结合部癌临床指南中推荐,AEG宜以多学科协作诊疗模式为基础进行综合治疗。为增强胸外科和胃肠外科医生对AEG这一类型肿瘤认识的同质性,特别是AEG手术淋巴结清扫的质量控制,本共识拟针对AEG的分型、手术路径、切除范围和淋巴结清扫等外科相关争议领域,形成《食管胃结合部腺癌外科治疗中国专家共识(2018年版)》(以下简称《共识》)。
二、方法
.本《共识》由国际食管疾病学会中国分会(CSDE)食管胃结合部疾病跨界联盟、中国医师协会内镜医师分会腹腔镜外科专业委员会、中国医师协会外科医师分会上消化道外科医师专业委员会和中华医学会肿瘤分会胃肠肿瘤学组共同牵头,由19位胸外科和20位胃肠外科专家参与组成《共识》专家组并形成草案。对于《共识》中每项陈述和推荐均至少有3位相关领域的专家总结,并将其结论提供给整个专家组。
于2018年7月22日在成都专门召开了《共识》专家讨论会,讨论各部分内容并提出修订意见,按照Delphi方法进行了两轮匿名投票后产生各部分的推荐意见,并后附专家组赞同率以及相应评论说明理由和证据水平。在第一轮投票后进行专家组全体成员讨论,对共识内容中存在分歧和争议的部分提出修订,再进行第二轮投票得出最终专家组赞同率。于2018年8月6日完成专家组全员通讯评审之后,形成此终稿。最终版本得到专家组全体成员的认可,现予发布。
本共识参考文献中Meta分析和随机对照试验通过检索PubMed数据库获得。文献检索截至2018年7月1日。PubMed数据库检索策略为:("neoplasms"[MeSH Terms] OR"neoplasms"[All Fields] OR"cancer"[All Fields])AND("oesophagogastric junction"[All Fields] OR"esophagogastric junction"[MeSH Terms] OR("esophagogastric"[All Fields] AND"junction"[All Fields])OR"esophagogastric junction"[All Fields])AND("surgery"[Subheading] OR"surgery"[All Fields] OR"surgical procedures,operative"[MeSH Terms] OR("surgical"[All Fields] AND"procedures"[All Fields] AND"operative"[All Fields])OR"operative surgical procedures"[All Fields] OR"surgery"[All Fields] OR"general surgery"[MeSH Terms] OR("general"[All Fields] AND"surgery"[All Fields])OR"general surgery"[All Fields])AND(("meta-analysis"[Publication Type] OR"meta-analysis as topic"[MeSH Terms] OR"meta-analysis"[All Fields])OR("randomized controlled trial"[Publication Type] OR"randomized controlled trials as topic"[MeSH Terms] OR"randomized controlled trial"[All Fields] OR"randomised controlled trial"[All Fields]))。
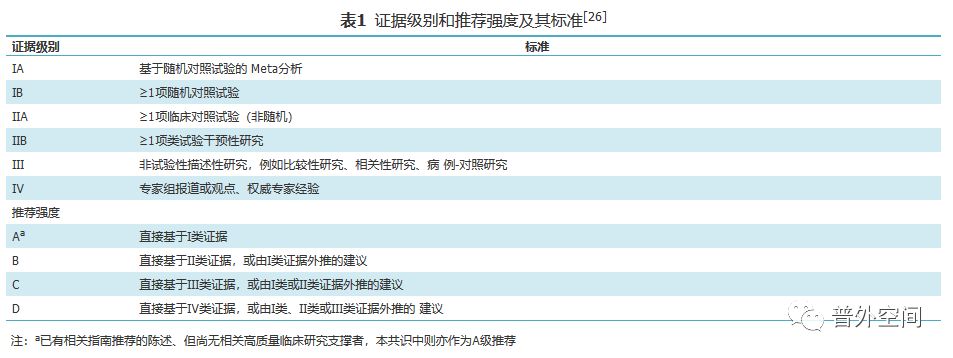
另外,UICC/AJCC癌症分期系统第8版、食管癌及食管胃结合部癌NCCN指南(2018版.V1)、胃癌NCCN指南(2018版.V1)、日本胃癌治疗指南(第4版、第5版)、食管癌规范化诊治指南、中国腹腔镜胃癌根治手术质量控制专家共识(2017版)亦纳入作为共识参考依据。依据证据级别,《共识》中关键陈述的推荐强度分为A~D 4个级别。需特别说明的是,其中已有相关指南推荐的陈述但尚无相关高质量临床研究支撑,本《共识》中则亦作为*级A**推荐。本《共识》证据级别和推荐强度及其标准见表1。
三、食管胃结合部腺癌定义与分型
1.食管胃结合部腺癌(AEG)的定义:肿瘤中心处于食管-胃解剖交界上下5 cm区间以内的腺癌,并跨越或接触食管胃结合部(EGJ),即为AEG。(证据级别:Ⅲ级,推荐强度:*级A**,专家组赞同率:100%)
食管胃结合部(esophagogastric junction,EGJ)是指管状食管与囊状胃之间结合处所在虚拟解剖交界线。该区域的定义目前国际上还存在一些争议,包括内镜、上消化道造影和病理学三方面。但一般认为,EGJ内镜下表现为食管下端纵行栅栏状血管末梢或胃黏膜皱襞的近侧缘;上消化道造影中EGJ定义为食管下段最为狭窄的部位;而组织学上的鳞柱状上皮交界处(SCJ)与解剖交界线可以不相重合。
结合世界卫生组织(WHO)对EGJ的定义,本《共识》认为,外科临床应用参考食管-胃解剖交界线更为合理。因此,后文中所提EGJ均指解剖交界线。参考WHO关于消化系统肿瘤分类中的定义:"Adenocarcinomas that straddle[跨越]the junction of the oesophagus and stomach are called tumours of the oesophagogastric junction. This definition includes many tumours formerly called cancers of the gastric cardia",即肿瘤中心处于EGJ上下5 cm范围以内的腺癌,并跨越或接触EGJ,即定义为AEG;此定义包括了过去许多被称为胃贲门癌的肿瘤。
若肿瘤整体位于EGJ以上,未累及EGJ,则为食管癌;若肿瘤整体位于EGJ以下,未累及EGJ,则为胃癌("贲门癌"的提法较含混不清而且常常误导,因而不再建议使用;而这类EGJ以下的肿瘤应根据其瘤体长径称为胃上部癌或胃体癌)。上述两类未累及EGJ的情况均不能诊断为AEG,这需特别界定强调。AEG的中文术语目前用法较为多样,规范化显得不足。本《共识》建议使用"食管"而非"食道",使用"结合部"而非"交界部"、"接合处"、"连接处"等。
2.AJCC/UICC第8版分期系统在食管癌及胃癌章节对AEG作了统一的规定,可称为"2 cm原则",即肿瘤中心位于EGJ以下2 cm(含2 cm)近侧并侵犯EGJ,按食管癌进行分期;若肿瘤中心位于EGJ以下2 cm以远并侵犯EGJ,则参照胃癌分期。(证据级别:Ⅲ级,推荐强度:*级A**,专家组赞同率:100%)
AEG治疗决策早已形成基于精准临床分期的诊断-治疗模式。AJCC/UICC第8版分期系统对AEG的分期系统进行了较大的修订,其在食管癌章节及胃癌章节均对AEG作出了完全统一的规定,避免采用不同的分期标准而出现的分期偏移。为了便于不同单位、不同专业(胸外、普外、肿瘤科)间相互交流,AEG的分期标准统一按照"2 cm原则":即肿瘤中心位于EGJ以下2 cm(含2 cm)近侧并侵犯EGJ,按照食管癌进行分期;若肿瘤中心位于EGJ以下2 cm以远并侵犯EGJ,则参照胃癌分析系统,见图1。该定义已于2018年1月在国际范围内开始执行,但尚需高级别证据支撑该定义的合理性。其外科治疗指导意义的合理性亦还尚不确定。

3.Siewert分型仍是目前普遍实用的AEG分型方式,对手术径路的设计有较好的指导价值。(证据级别:Ⅲ级,推荐强度:*级A**,专家组赞同率:100%)
Siewert分型:
Ⅰ型,肿瘤中心位于EGJ以上1~5 cm并向下生长累及EGJ;
Ⅱ型,肿瘤中心位于EGJ以上1 cm到EGJ以下2 cm并累及EGJ;
Ⅲ型,肿瘤中心位于EGJ以下2~5 cm并向上生长累及EGJ;见图2。
自2015年,NCCN系列指南中即已将AEG归于食管癌治疗指南中,而非在胃癌治疗指南中。其讨论部分中提示AEG仍惯用Siewert分型,其中SiewertⅠ、Ⅱ型参照食管癌TNM分期系统和治疗指南,而Siewert Ⅲ型参照胃癌的分期和治疗指南;但同时也申明这样的归类尚有争议,其中关于SiewertⅡ型处理的争议最为明显。
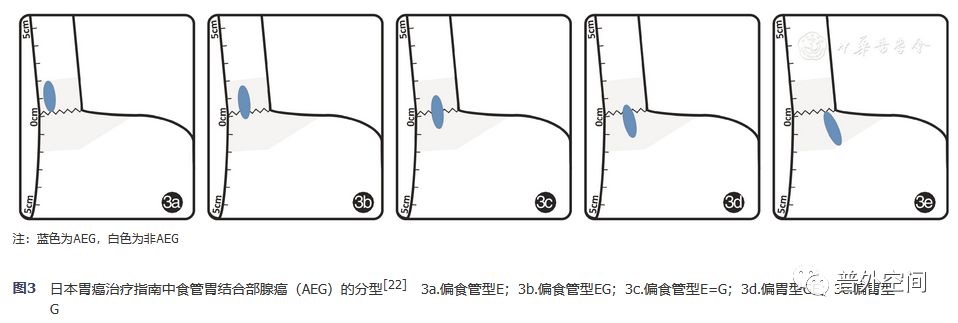
4.日本胃癌治疗指南中AEG的"E-G"分型方法可适用于瘤体长径≤4 cm的病例,对淋巴结清扫范围有一定指导价值,但在我国普遍推广使用具有一定局限性。(证据级别:Ⅲ级,推荐强度:*级A**,专家组赞同率:100%)
在日本胃癌治疗指南中,定义AEG为肿瘤长径≤4 cm,中心位于EGJ上下2 cm区域内累及或超越EGJ的腺癌或鳞状细胞癌。"E-G"分型系统是根据AEG中心和上下缘与EGJ相对关系分为偏食管侧AEG(E、EG、E=G)和偏胃侧AEG(GE、G),见图3。日本AEG定义覆盖病例范围较Siewert分型更为局限,对应来看,其包括部分SiewertⅡ型和部分SiewertⅠ型AEG。日本AEG定义并不覆盖SiewertⅢ型。
日本指南意见生成主要依据2001—2010年期间日本全国273家单位3177例AEG病例的回顾性分析。结合E-G分型、病理类型和cT分期,日本指南提出了基于分类的淋巴结清扫范围的建议(后文详述)。同时,日本指南中也强调了目前对于AEG的切除范围和淋巴结清扫范围尚无确定性共识形成。但我国AEG诊断时病情往往偏晚,肿瘤直径>4 cm者比例较高。因此,结合我国实际情况,推广使用日本AEG分型方法具有较明显的局限性。
5.不适合外科治疗AEG病例包括:M1病例;此外,cT4b病例争议较多,建议基于多学科模式新辅助治疗有效的条件下个体化考虑手术治疗。(证据级别:ⅠB级,推荐强度:B级,专家组赞同率:100%)
日韩开展的REGATTA随机对照试验(三期)比较姑息性切除与单纯化疗治疗存在单个不可治愈因素的晚期胃癌(共175例,手术组和化疗组分别包括34%和19%胃上部癌),发现姑息性切除并不能提高患者总体生存率(HR=1.09,95%CI:0.78~1.52);尤其在亚组分析中,存在单个不可治愈因素的晚期胃上部癌接受手术治疗总体预后更差(HR=2.23,95%CI:1.14~4.37)。
食管和食管胃结合部癌NCCN指南中,若cT4b病例肿瘤浸润大血管、心脏、气管者则不适宜外科手术治疗。但在胃癌NCCN指南中,若T4b病例预期可达R0切除,则可考虑扩大联合脏器切除。针对AEG的cT4b病例在浸润膈肌、左侧肾上腺、左肝、脾脏和胰体尾时,经腹腔镜探查排除腹膜种植转移者,接受新辅助治疗后有切除可能性。
6.术前准确分型对外科治疗策略有重要影响,因此诊断AEG病例建议行上消化道造影评价食管受累高度与范围。(证据级别:Ⅳ级,推荐强度:D级,专家组赞同率:100%)
NCCN指南制定的临床诊疗流程中,要求常规进行术前Siewert分型。这对手术方式的选择有明显影响。在西方和日本,无论综合治疗和外科治疗的方案设计,均主要基于AEG的Siewert分型。上消化道造影可以测量食管受累高度,以及评估肿瘤中心位置。因此,临床上建议结合上消化道造影检查,在制定治疗方案前提出Siewert分型。另外,常规检查应包括上消化道内镜,以及全腹部增强CT或MRI。
四、手术路径
合理的手术路径应兼顾肿瘤切除、淋巴结清扫、手术切缘及安全性。可选择的AEG的手术路径包括经左胸单切口、上腹右胸两切口、上腹左胸两切口、颈胸腹三切口、左胸腹联合切口及经腹膈肌食管裂孔径路。
1.右胸路径,适宜于SiewertⅠ型AEG。(证据级别:ⅠB级,推荐强度:*级A**,专家组赞同率:100%)
一项纳入1602例AEG患者的研究显示,纵隔淋巴结转移率在SiewertⅠ、Ⅱ、Ⅲ型中分别为65%、12%和6%。另一多中心回顾性研究也显示,进展期AEG患者SiewertⅠ、Ⅱ、Ⅲ型纵隔淋巴结转移率可以高达46.2%、29.5%和9.3%。因此,Siewert Ⅰ、Ⅱ型AEG具有较高的纵隔淋巴结转移率,经胸径路在纵隔淋巴结清扫方面具有一定的优势。荷兰的一项随机对照研究,将SiewertⅠ和Ⅱ型分为经胸及经腹膈肌食管裂孔组,结果两组患者的并发症发生率及5年存活率差异均无统计学意义;但亚组分析显示,SiewertⅠ型患者经胸手术组的5年存活率高于经腹膈肌食管裂孔组(51%比36%),虽差异无统计学意义(P=0.71),但作者仍建议SiewertⅠ型患者采用经胸径路,以期获得更好的远期生存。目前,尚无针对AEG比较经胸与经腹膈肌食管裂孔径路术后生活质量影响的研究,但一项针对食管腺癌的随机对照研究显示,经胸与经腹膈肌食管裂孔手术患者的术后生活质量无明显差异。
由于左胸单切口手术对上纵隔及腹腔淋巴结清扫均具有一定的局限性。一项纳入300例食管鳞癌患者的随机对照研究显示,右胸径路相比左胸径路具有更好的3年无病生存率(disease-free survival rate,DFS)及总体生存率(overall survival rate,OS),特别是有淋巴结转移(N+)的患者。目前大多数国内学者认为,在选择左胸或右胸径路时,应当考虑到上纵隔淋巴结清扫问题,不推荐常规左胸单切口手术治疗AEG。因此,对于SiewertⅠ型AEG患者推荐右胸径路,包括Ivor-Leiws或McKeown术式。
2.经腹膈肌食管裂孔径路,适宜于SiewertⅢ型AEG。(证据级别:ⅠB,推荐强度:*级A**,专家组赞同率:100%)
一项Meta分析纳入52项研究共5905例AEG病例,发现经胸与经腹膈肌食管裂孔径路切除术治疗AEG的5年生存率差异无统计学意义;但纳入研究中,两组的淋巴结清扫和手术质量报告情况均不充分,而且经胸组患者的肿瘤病期明显更偏晚,因此建议谨慎看待远期生存无差异的结果。
另一项Meta分析纳入12项研究共1105例病例,发现AEG经胸切除组与非经胸切除组患者在生存率、术后发病率和死亡率方面差异均无统计学意义,这两种方法间没有明显的效果区别,两种手术方式都可接受;但纳入研究的质量不佳,因此对结果的解释应谨慎。此外,还有一项Meta分析纳入8项研究共1155例AEG病例,建议对SiewertⅢ型AEG宜行经腹膈肌食管裂孔径路切除,但长期疗效尚需进一步评估。
经胸腹联合路径为扩大手术,应在预期可根治性切除的AEG病例中审慎地选择性实施。JCOG-9502随机对照试验的10年随访结果发现,SiewertⅡ、Ⅲ型AEG病例经左胸腹联合切口径路全胃D2切除联合脾切除与经腹膈肌食管裂孔径路相同术式比较,长期生存结局按Siewert分型分层分析差异并无统计学意义,但术后并发症风险较经腹膈肌裂孔径路增高。对于全身体力状况不佳、脏器功能不全、高龄等高风险AEG病例,不推荐实施经胸腹联合路径切除。另外,对于预期仅能行姑息性切除的AEG病例,不推荐实施经胸腹联合路径切除。
3.SiewertⅡ型AEG的手术径路目前尚有争议,建议食管受累距离<3 cm者首选经腹膈肌食管裂孔径路,≥3 cm者经上腹右胸径路。(最高证据级别:ⅠB级,推荐级别:*级A**,专家组赞同率:96%)
经胸腹联合路径为扩大手术,应在预期可根治性切除的AEG病例中审慎地选择性实施。JCOG-9502随机对照试验的10年随访结果发现,SiewertⅡ、Ⅲ型AEG病例经左胸腹联合切口径路全胃D2切除联合脾切除与经腹膈肌食管裂孔径路相同术式比较,长期生存结局按Siewert分型分层分析差异并无统计学意义,SiewertⅡ型中经胸腹与经腹膈肌裂孔径路比较为HR=1.19(95%CI:0.72~1.95),但术后并发症风险经胸腹径路更高。
目前尚无专门针对SiewertⅡ型的高质量随机对照试验,现有的研究结果也不尽一致。一般认为,经胸或经腹膈肌食管裂孔径路手术均可在SiewertⅡ型AEG病例中应用。一项回顾性研究发现,上腹右胸径路患者的远期生存优于经腹膈肌食管裂孔径路,而且术后并发症的发生率差异无统计学意义。在上纵隔淋巴结清扫及食管切缘方面,上腹右胸径路也比经腹膈肌食管裂孔径路具有优势。而另一项对照研究却报道,两种手术径路在远期生存、R0切除率、淋巴结清扫个数方面差异均无统计学意义,但经腹D2淋巴结清扫可以改善患者预后。技术上,经膈肌裂孔径路可达到SiewertⅡ型充分的食管切除距离。
SiewertⅡ型的手术径路应综合考虑原发肿瘤、安全切缘、合理的淋巴结清扫范围等因素的个体化、多学科治疗。当前最佳临床研究证据JCOG-9502试验的亚组分析,支持SiewertⅡ型食管受累<3 cm的AEG病例首选经腹膈肌食管裂孔径路切除的安全性和远期预后。但由于争议的存在,建议开展单独针对SiewertⅡ型AEG的头对头随机对照试验,如上腹右胸径路与经腹膈肌食管裂孔径路的安全性和远期生存的对照研究。
五、微创外科
1.胸腹腔镜联合可在SiewertⅠ、Ⅱ型中选择性开展,但目前尚待高质量临床试验的远期随访结果。(证据级别:ⅠB,推荐强度:B级,专家组赞同率:100%)
近年来,腔镜微创技术在食管外科得到了快速的发展。一项小样本多中心随机对照研究已经证实了胸腹腔镜联合技术相比传统开放手术,具有更好的近期效果。一些非随机对照研究也初步显示,微创技术的远期疗效与开放食管切除无明显差异。但该结果尚需高质量研究进一步证实。
对于AEG,由于其解剖部位的特殊性,操作难度较高,腔镜微创技术的运用还有待高质量研究证实,更缺乏不同分型的AEG的微创外科技术运用指针与方式。现有的一些对照研究初步显示,胸腹腔镜微创可能减少AEG术后并发症发生率,同时其远期疗效不低于、甚至可能优于开放手术。因此,建议胸腹腔镜联合可在SiewertⅠ、Ⅱ型AEG中选择性开展。
2.腹腔镜AEG切除目前缺少高质量的临床研究证据支持,以在经验丰富的医疗机构基于临床研究开展为宜。(证据级别:Ⅲ级,推荐强度:C级,专家组赞同率:100%)
腹腔镜远端胃癌根治术在早期胃癌已获得日本胃癌治疗指南推荐。此外,在局部进展期远端胃癌的应用也得到CLASS-01多中心三期临床试验支持。但是,对于腹腔镜全胃切除按日本胃癌治疗指南尚属于探索性技术,目前无高级别的临床研究证据支持其安全性和有效性。中国CLASS-02和CLASS-04多中心试验即拟探索腹腔镜全胃切除在早期和局部进展期胃上部癌治疗中的安全性,其研究结果有待发表。
我国一项配对比较研究,观察了腹腔镜辅助全胃切除和开腹全胃切除治疗SiewertⅡ、Ⅲ型AEG,发现腹腔镜辅助全胃切除的术后早期恢复效果更佳;特别在Siewert Ⅱ型淋巴结获检数目更多,而且远期生存具有一定优势。日本一项回顾性比较研究认为,与传统开腹经膈肌食管裂孔径路相比,腹腔镜下经膈肌食管裂孔径路切除SiewertⅡ型AEG在技术上具有挑战性,但在经验丰富的手术团队是安全可行的,而且短期肿瘤学结果也具有可比性。
日本正在进行一项多中心前瞻性临床试验JCOG-1401评价和确定腹腔镜辅助全胃切除和腹腔镜辅助近端胃大部切除的安全性,一级终点为吻合口漏。对于AEG开展腹腔镜切除应更为审慎,目前缺少针对AEG的前瞻性研究完成。因此,专家组建议,国内应在SiewertⅡ、Ⅲ型cT1~3N0~1(non-bulky)M0的病例中选择性进行,以在经验丰富的医疗机构基于临床研究开展为宜。
3.腹腔镜探查在SiewertⅡ、Ⅲ型AEG怀疑cT3~4期病例中应用,可评估有无腹膜种植(P1),具有进一步准确分期、制定合理治疗策略的价值。(证据级别:Ⅲ级,推荐强度:*级A**,专家组赞同率:100%)
腹腔镜探查又称为诊断性腹腔镜,此技术在消化系统恶性肿瘤中已有较广泛的使用。但目前,国内不同地区、不同级别的单位对于消化系统恶性肿瘤腹腔镜探查的接受程度各有不一。对于P1或(及)CY1系Ⅳ期病例,相关治疗的性质均为姑息性,手术治疗应是在转化治疗有效的基础上考虑。或者因并发症行姑息性切除。腹膜种植转移是SiewertⅡ、Ⅲ型AEG的常见远处转移方式之一。一项系统评价纳入5项回顾性研究共292例影像学评估为预期可切除AEG病例,总结认为腹腔镜探查有助于诊断隐匿性腹膜种植转移,并使超过10%的AEG病例改变治疗方案。由于传统影像学检查对腹膜种植转移诊断的敏感性较低,在胃癌NCCN指南中已推荐在≥cT2的病例,实施腹腔镜探查以进一步准确分期和制定合理的治疗方案。
(未完待续)【接下文】