在阅读此文前,诚邀您点击一下“关注”,既方便您进行讨论与分享,又给您带来不一样的参与感,更能方便随时回来阅读更多精彩内容,感谢您的支持。
不稳定型骨盆骨折是骨盆骨折分型中最严重的一种,由外力造成的的骨盆环的旋转、垂直不稳定,多由高能量损伤导致。
会引起较高的致残率和死亡率。 对于多发严重外伤不稳定型骨盆骨折的患者,不恰当的治疗策略会加重患者的创伤, 从而无法降低死亡率。
1983 年,最先提出损伤控制外科概念, 随后,损伤控制骨科理论逐步发展并得到推广。
骨盆解剖及生物力学特点
骨盆为环形,由骶、尾骨及双侧的髋骨(髂骨、坐骨、耻骨)及其骨连接组成, 被斜行的界线(骶骶骨岬、弓状线、耻骨梳、耻骨结节,耻骨联合上缘组成)分为大、小骨盆。
骨盆内血管神经比较丰富, 最主要的为髂总动脉分支-髂内动脉,分前后两干,前干分成脐动脉、闭孔动脉、子宫动脉(女)、 膀胱下动脉(女性为阴道动脉)、直肠下动脉、阴部内动脉及臀下动脉:
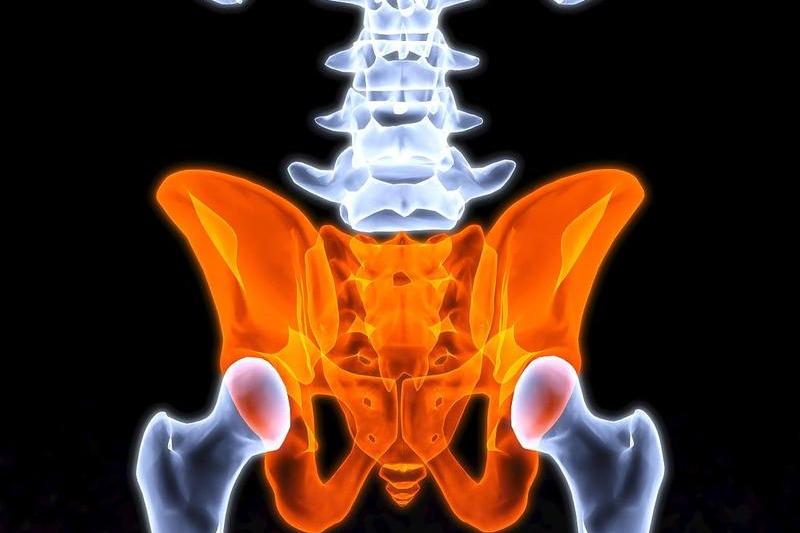
后干主要分成骶外侧动脉, 其分支为臀上动脉,经梨状肌上孔离开盆腔,是常见的损伤部位。
坐骨神经及阴部内神经是骨盆骨折较容易损伤的神经, 约有 46%-64%的骨盆后环骨折的患者合并神经根损伤。
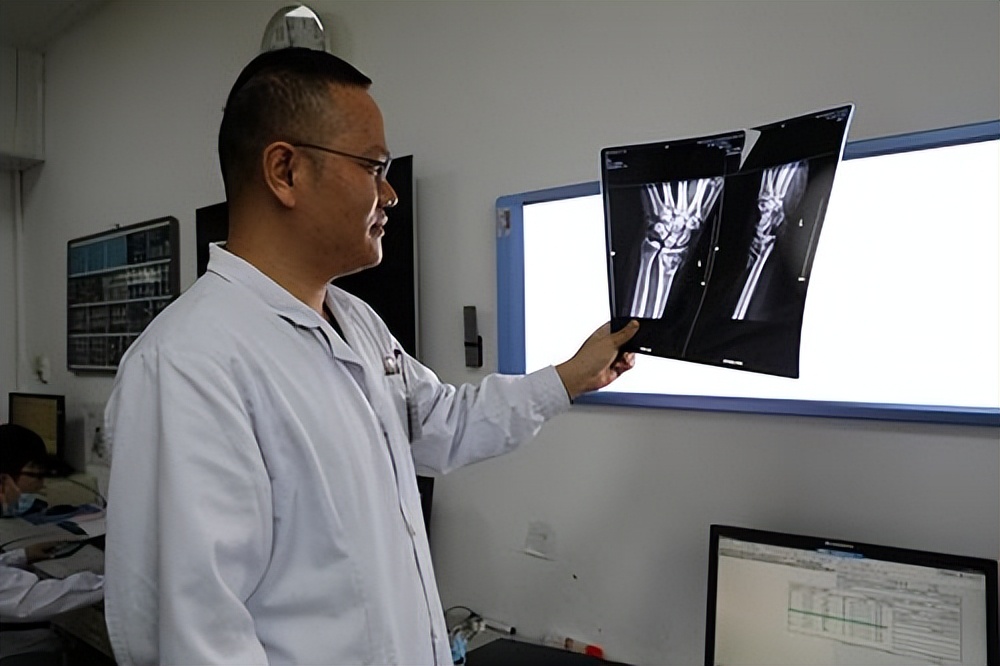
不稳定型骨盆骨折的 X 线及 CT 检查
对于高能量钝器伤可疑骨盆骨折的, 应行骨盆前、后位以及 40°出口位(显示骨盆半侧的旋转及前后移位)以及 40°入口位的 X线检查。
正确的影像学分类将会有助于风险的评估和初步诊疗。 由于易受肠道气粪、软组织重叠等的影响, X 线检查对于复杂的骨折已不能满足医师的要求。
研究结果表明, 螺旋 CT 检查在多轴线多角度(尤其是在旋转及前后移位方面)显示方面明显优于X线检查。
CT薄层螺旋扫描+三维重建技术临应用对骨盆骨折的诊断及后期疗效评价产生深远影响。 对于复杂、细微、隐蔽的骨盆骨折,可结合多平面图像对同一部位逐层观察。

治疗现状、进展
诊疗现状
伴随着交通、工伤事故、高处坠落等高能量损伤事故日益增多, 骨盆骨折的发病率也随之逐年上升。
对 270例不稳定型骨盆骨折的患者研究发现,骨盆骨折多合并腹腔其他脏器的损伤, 发病率最高的为腹膜后血肿(38.7%),其次是合并膀胱损伤(36.1%)、尿道损伤以及周围血管损伤。
骨科医师应该警惕可能伴随的重要的血管损伤、多系统创伤和大出血等。 由于血管、内脏或骨骼的损伤,不稳定型骨盆骨折会导致血流动力学的不稳定,急性失血是不稳定型骨盆骨折伤后 24h内最主要的死亡原因。
骨盆骨盆骨折患者的评估应该从受伤机制开始, 并且应该多学科创伤团队依据严重创伤生命支持(Advanced Trauma LifeSupport)指求来进行规的损伤控制。
对于高能量钝器伤患者,应常规行骨盆X线片检查,这将有助于风险的评估和初步治疗。 常用的有Young-Burgess、Tile提出的分类方法。
对于骨盆骨折, 早期常行保守治疗,方法包括骨牵引、卧床等措施。

早期损伤控制复苏与血流不稳定型骨盆骨折的处理
1983 年, 急性出血多为骨盆骨折伤后24h 内死亡的主要原因,而 24h 后为多器官功能衰竭;对于严重骨盆创伤的患者, 应尽早明确诊断,并根据创伤证明支持方案进行损伤控制与复苏。
对于骨盆骨折合并休克的患者, 很难区分大量出血是由于骨折而造成还是由于骨折对其他腹腔脏器(如脾脏)损伤而造成;在这种情况下, 就得借助于 CT、超声、腹腔穿刺等相关检查。
合并失血性休克的患者, 关键在于早期给与快速补液以补充有效血容量,应该快速输注浸提液以改善微循环,并密切检测血压情况。
早期的损伤控制可通过骨盆束带来实现。正确有效的骨盆外压迫对盆腔容积有一定影响, 也有利于骨表面和血管结构的血凝块的稳定,能够改善血流动力学状况间。
骨盆束带应用于股骨大转子水平并包裹臀部, 长时间的局部包裹可导致局部骨质突出处皮肤、软组织的坏死,时间应控制在24~36h以内。
外固定支架的应用
外固定支架在骨盆骨折的急救中发挥着重要作用, 它能够在复苏抢救时协助维持骨盆容积的稳定,可起到一定协助止血的效果并为其他合并伤的处理争取时间, 从而降低患者初期死亡率。
常用的外固定技术有 :Ganz 外固定技术、Johnson外固定技术、Tile 外固定技术、AO 外固定技术等。
外固定架的运用很少引起皮肤软组织损伤、 骨筋膜室综合症等的并发症的发生,也不影响血管造影及骨盆填塞的进行。其目的为控制出血,其操作相对简洁, 对于伴随血流动力学不稳定的患者,应行外固定支架急救处理,从而为抢救休克赢得时间。
对于外固定架治疗旋转不稳定型骨盆骨折, 研究结果显示,单纯应用前路单平面外固定架的患者骨折有较高的不稳定发生率; 而联合耻骨联合钢板内固定的患者可早期活动并能够维持相对稳定的复位。
内固定治疗及新进展
近些年, 不稳定型骨盆骨折的治疗技术取得了重要进展,更趋于内固定手术治疗,疗效也有很大改善: 优点:(1)达到解剖复位并维持稳定:(2)早期功能锻炼;(3)生物力学评估更优于外固定;(4)更安全(随着影像、导航及微创技术的发展)。
经过研究,提出内固定的手术指征:(1)垂直不稳定型骨盆骨折: (2)合并髋白骨折:(3)外固定后残存移位:(4)单纯骶髂后韧带损伤:(5)闭合复位失败: (6)开放性后部损伤且无会阴污染。
研究表明,骨盆前后部结构对骨盆的稳定性分别占40%、60%;因此, 骨盆后环为承重的主力部分,临床手术目标为最大限度的恢复并维持后环结构的连续性、稳定性。 对74例不稳定型骨盆骨折行内固定治疗的患者进行了约75个月的随访显示:
约90%的患者远期可达到满意的影像学效果;对于没有合并严重四肢损伤的者,效果更好。 重建钢板、桥接钢板、骶骨张力带钢板、经皮骶髂螺钉、空心加压螺钉、髂骨棒等都可以作为内固定的方法。
对于骨盆骨折患者,术前应从骨折类型、分型、稳定性、合并伤等 各方面积极正确评估、诊断,选择最合适的内固定方案,从而达到最佳效果。
对于骨盆前环、耻骨联合分离、髂骨骨折的患者, 多单纯采用重建钢板系统固定即可达到稳定效果。 后环骨折则相对比较复杂,治疗方案的方案也相对多样。
研究结果显示, 对于耻骨联合分离患者,治疗方案可选择2-4孔单、双钢板、桥接钢板、重建钢板、张力带等方案, 但都具有一定的失败率;而采用锁定钢板固定,在创伤、稳定性及并发症上都有明显改善。
耻骨上支髓内钉应用于耻骨联合分离或耻骨上支骨折患者, 其适用于骨折移位不明显、粉碎程度不大的耻骨周围骨折。
骨盆环稳定的单纯髂骨翼骨折, 可行保守治疗:如果骨盆环不稳定,可行重建钢板、桥接钢板塑形后坚强内固定,远期效果显著。 对于骶骨骨折,研究结果表明,对于DenisI型应用骶骨棒治疗的效果较好,为避免骶神经的损伤,DenisII、Ⅲ型较少应用骶骨棒固定。
研究表明GSS内固定系统更适用于骶骨骨折的处理,尤其对骶骨骨折伴移位的患者有较好的效果。 研究证实LCP适用于骨质疏松患者,且性能较骶髂螺钉效果更显著。
对于骶髂关节的损伤,可采用经皮松质骨螺钉固定; 或者采用前入路骶髂螺钉、前路蝶形钢板、张力带钢板、骶骨棒等固定技术固定川。
研究发现, 骶髂关节面的粗糙结构与骶髂关节复位程度是关节稳定的主要因素,因此,只有使骶髂关节解剖复位, 才能够达到治疗的满意。对于后环不稳定的处理,具体手术方法仍存争议。
对20例不稳定型骨盆骨折患者在CT引导下、 在全麻和局麻下给与骶髂关节螺钉固定,术后无感染、不愈合等并发症, 从而认为骶髂关节螺钉在CT引导下手术固定是一种有效、灵活且安全的治疗方法。
对于垂直型不稳定骨盆骨折的患者, 只有结合坚强的前路固定以维持稳定并减少畸形愈合的发生,骶髂关节螺钉固定技术才是一种有效的治疗方案。

研究设计出一种治疗累及骶骨的垂直不稳定型骨盆骨折的新系统: 三角形框架结构(TOS系统)。该系统采用骶骨横向固定装置(TFD)固定,再借助AO内固定将L4-L5椎弓根与髂骨翼固定。
目前,TOS被认为是最可靠的内固定方式, 但其远期效果、治疗价值有待监测。赵亮等通过前路蝶形钢与传统重建钢板对比治疗骶髂关节损伤的效果显示, 骶髂蝶形钢板固定患者术后未出现感染、螺钉传出或断裂、骨折移位、畸形愈合等情况。

证实该钢板固定牢靠,安全性高,应用效果好等优点。 近年来,随着影像学技术及手术技术的发展,微创内固定治疗骨盆骨折凭借其创伤小、固定牢靠、操作简便、术后恢复快 等优点受到推广。
对于骨盆前环骨折, 在内镜协助下行微创钢板固定耻骨联合分离及经皮螺钉固定耻骨支骨折,远期评价效果显著。 在内镜协助下行自耻骨联合至髂骨翼的单侧骨盆环的钢板固定,骨折固定牢靠,软组织损伤小,无畸形愈合及感染的发生。
认为可通过透视下行经皮螺钉固定不稳定的耻骨上支骨折,先于透视下顺行或逆行打入导诊, 再放置空心螺钉加压固定;但对于肥胖患者、耻骨支畸形、狭窄患者不适合。
单纯髂骨翼的骨折也可通过微创治疗(于髂前下棘进针,经坐骨大切迹, 过骨折线后到达后侧髂嵴),认为该方法对髂骨翼固定牢靠,远期畸形愈合率低,效果显著。
对于骶髂关节处的骨折、脱位,最先报道了微创内固定治疗具有创伤小、固定牢靠、操作简单、愈后良好等优点。 研究证实,相对于X线检测,计算机辅助的CT检测下骶髂螺钉的植入准确性更高、更安全,并发症更少。
对于治疗骨盆后环不稳定的骨折,与骶髂螺钉固定相比微创钢板治疗效果更显著, 并发症更少。经髂后上嵴行骨盆后环不稳定的重建钢板内固定手术,术后Majeed评分优良率88% ,复位优良率84.4%,治疗效果显著。

前景
对于不稳定型骨盆骨折,虽然现在诊疗水平较以往有了很大提高,但从远期愈后来看仍存在不少问题;对于复杂、不同年龄、不同类型的骨盆骨折,缺乏系统、规范的诊治流程。
相信随着生物力学不断的深入研究及新方法、新技术、新材料的不断涌现,对不稳地型骨盆骨折的认识及治疗也将上升一个新的台阶。
