胰腺同时具有内分泌腺以及外分泌腺的细胞。
胰腺癌(pancreatic adenocarcinoma)是一种常见消化系统肿瘤,主要是指胰腺外分泌腺肿瘤,约占消化系统恶性肿瘤的10%。
近年来,世界各地胰腺癌的发病率皆有明显上升的趋势。2008年,美国死于胰臟癌的人数约为34290人,为美国癌症死亡率的第四位。
而在台湾、大陆大城市、日本,其发生率亦增加数倍之多。
由於胰腺癌早期症状不明显,缺乏特异性的表现和敏感的诊断指标,早期诊断极为困难,治疗效果亦不佳,预后较差。
一年存活率为24%,而5年存活率约5%。
因此胰腺癌在世界各国都逐渐被重视而加以深入研究。
流行病学
胰腺癌的发生率在各种人群中随着年龄的增大而上升,一般45岁以前较少发生,在45岁后期发生率急增。男性罹病率较女性高(约1.3:1)。
在美国,黑人患胰腺癌的危险性较白人增加30%--40%。
新西兰的毛里斯人亦有较高的发生率,东方人则较低。
另外,医疗水平较高的地区或国家,因诊断技术较佳,其发生率亦有明显上升。

病因
胰腺癌发生原因迄今仍然不明,一般认为与多种因素并长期共同作用的结果。根据临床与流行病学资料调查分析,可能与下列因素有关。
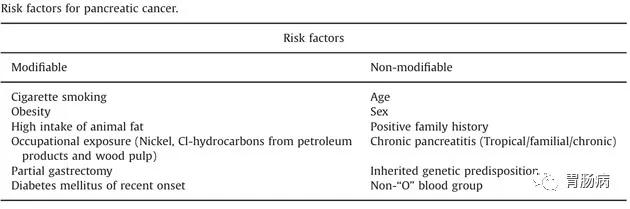
1、吸烟因素:
为环境因素中,最具有证据也最为重要的一向因子。美国华盛顿大学研究发现,吸烟为患胰腺癌的独立因素。研究显示,与非吸烟者相较,其relative risk为1.5倍。且随著吸烟量增加,其风险越大。即使戒烟后,其胰腺癌的风险仍须15年才会渐趋非吸烟者。
2、饮酒因素:
饮酒与胰腺癌发病关系尚无定论。日本一项大规模研究结果显示酒精摄入量与胰腺癌之发生,两者间并无明显关係。但亦有研究显示饮威士忌者其相对危险性增加2.78倍。
3、饮食因素:
在环境因子中,第二重要的危险因子就是饮食。流行病学研究显示胰腺癌发生率与饮食中,动物性脂肪有关。高三酸甘油脂或高胆固醇、低纤维饮食会促进胰腺癌之发生。日本研究,欧化的饮食习惯使日本的胰腺癌发生率增加4倍。某些亚硝胺类化合物亦增加胰腺癌的发生。环境因素:研究显示洗衣场或石油相关化学药品工厂相关人员,胰腺癌发生率较高,可能与长期接触某些重金属、联苯胺、烃化物等等有关。
4、内分泌代谢因素:
研究显示60%-80%胰腺癌患者合併有糖尿病。大部分的个案其胰脏癌的确诊时间约略在糖尿病初诊断后两年内。所以针对年齢大於50岁的初发糖尿病患者且无家族史,要格外小心胰腺癌。一般认为其糖尿病的原因不是因为胰腺受到癌症的破坏,而是与肿瘤產物有关(amylin)。
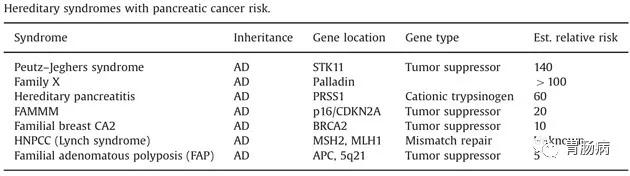
5、遗传与基因因素:
美国研究,近7-8%胰腺癌患者,有家族史。某些特异基因的变异亦与胰腺癌发生有关,譬如K-ras基因之突变、Smad4/DPC4基因之突变、P16基因功能缺失、P53基因之突变、微卫星不稳定序列存在(MSI+/TGFBR2)等等。其相关的基因与相关的风险如下图。
6、其它:
胃部分切除术后和胆囊切除术后,亦有较高胰腺癌发生率。
病理
胰腺癌可发生于胰腺的任何部位,
但以胰头部最常见,约占60%-70%,
胰体部佔5-10%。尾部约占10%-15% 。
正常胰腺细胞具有1)acinar cell,2) ductal cell,3) endocrine cell。
95%的胰腺癌是来自胰腺的外分泌细胞(ductal and acinar epithelium)。
其余5%来自内分泌系统,以胰岛细胞肿瘤(islet cell tumor)为主。
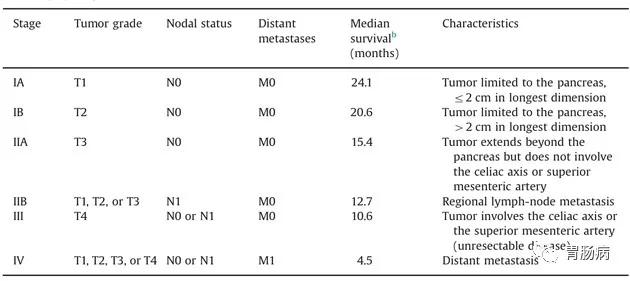
TNM分期:
胰腺癌的国际TNM分期法为主,T为肿瘤大小及侵犯之范围,N为是否有淋巴结之侵犯,M表是否有远处的转移。
一般而言,T的分类以大小(2cm)、celiac axis或 SMA的侵犯有无来做区分。有淋巴结之侵犯时,癌症分期约IIb以上;
若有肝、肺部或骨、肾、肾上腺等器官转移,则癌症约第四期(末期)。
临床表现
一般而言根据肿瘤分布的位置,其常见的原因也不同。头部的肿瘤因会造成阻塞性黄疸,所以一般诊断的时间会较早期。而体尾部的肿瘤则因以非特异性症状来表现,如疼痛、体重减轻,所以一般诊断时多属晚期。
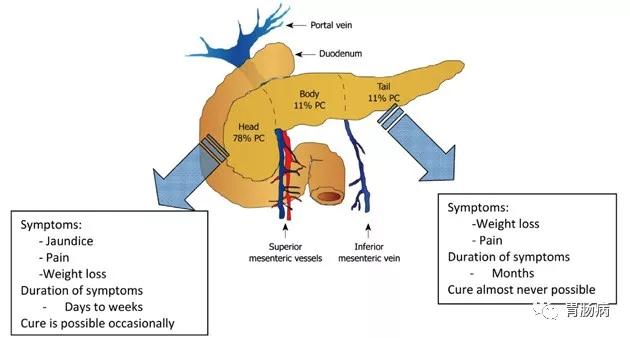
1、腹痛:
约79%以上病患有上腹痛或全腹痛,多数患者随病程进展而逐渐加重。典型腹痛常在仰卧时加重,坐起或向前弯腰、屈膝时可减轻。腰背痛亦常见。体重减轻:病患因食欲不振,或因进食引起腹部不适而减轻进食,或胰腺外分泌功能失调而影响吸收等等,而造成体重减轻,有时可达15公斤以上,占85%。
2、黄胆:
为胰头部重要的症状。约占56%。黄胆的產生乃总胆管下端受到侵犯或压迫所致,而其產生乃渐进且愈来愈严重。临床上有阻塞性黄疸併伴有胆囊肿大且无压痛者,称为Courvoisier sign,除对胰腺癌有诊断意义外,对胆囊癌併总胆管侵犯(Gall bladder cancer with common bile duct involvement),壶腹部癌(Carcinoma of Papilla of Vater)亦有诊断价值。
3、腹部肿块:
多属晚期症状,常见於胰体尾部肿瘤,质坚固定,有明显压痛。血管血栓性疾患:3%胰腺癌患者会出现游走性或多发性血栓性静脉炎,可为首发之症状。常出现於下肢,以髂、股静脉栓塞最常见。
4、症状性糖尿病:
若糖尿病患者出现持续性腹痛或老年人突然出现糖尿病或原有糖尿病患者,突然病情加重,皆因考虑胰腺癌发生之可能性。
检查:
一、实验室检查
胰头部癌併阻塞性黄胆或肝脏转移时,常併有总胆红素(T-Bil)、血清转氨酶(ALT、AST)、硷性磷酸酶(ALP)升高。若持续时间较久,可能併有凝血(PT、APTT)异常和血清白蛋白(Albumin)降低的现象。若併有急性胰腺炎时,会有血清淀粉酶(Amylase)和脂肪酶(Lipase)上升之情形。若合併有糖尿病时,会有血糖升高之情形。
1、肿瘤指标:CA19-9、CA242、CA50
对胰腺癌有较高的敏感性和特异性,其中以CA19-9最高且最常用。有研究显示CA19-9与肿瘤大小有正相关,肿瘤切除后CA19-9有明显下降至正常者,其预后较佳。
2、肿瘤指标:CEA(癌胚抗原)
其敏感性和特异性较低,只有30%的进展期胰腺癌有CEA升高之情形。
二、影像检查
1、超声:
因安全价廉,为目前检测胰腺病变最常用之方法。但易受肠气干扰,对2 cm以下胰臟癌之诊断率约21%-64%。
2、CT断层(CT)与CTA(CT断层血管摄影):
常规电脑断层(CT)在诊断<2 cm之胰脏癌的敏感性约60 %;螺旋脑断层(CT)则可提高到90%以上。CTA(电脑断层血管摄影)在诊断胰臟癌对血管之侵犯可达95%。
3、MRI(核磁共振摄影)、MRA(核磁共振血管摄影)和MRCP(核磁共振胰胆管摄影):
MRI(核磁共振摄影)在胰腺癌中,在T1W时出现低或等信号,在T2W时出现高信号。MRA(核磁共振血管摄影)对胰腺癌是否有血管侵犯有很高准确性。MRCP(核磁共振胰胆管摄影)可出现胰管和总胆管同时扩张的『*管双**sign(double duct sign)』和肿瘤相关位置。
4、ERCP(逆行性胰胆管摄影术):
主要是主胰管和主要分枝出现狭窄、扩张、阻塞、扭曲、充盈缺损(filling defect)、逐渐尖细型(tampering)或出现胰管和总胆管同时扩张的『*管双**sign』(double duct sign)。对胰腺癌的诊断率高达90%以上。
5、EUS(内镜超声):
对早期胰腺癌的诊断有极高价值,可诊断小於5mm的肿瘤。并可评估是否邻近淋巴结和大血管的侵犯。术中亦可用FNA(细针穿刺术)进行细胞和病理学检查。
6、PET断层扫描:
以18 F脱氧葡萄糖(FDG)为增强剂,在肿瘤组织处或转移处保留较多FDG的特性,在正子发射断层扫描(PET)时,形成高密度集聚区。对微小的肿瘤(小於3mm)有较高敏感性,但特异性较差,对发炎组织易出现假阳性。
治疗
一、根治性手术治疗:
外科手术是唯一能根除肿瘤的方法,但90%病患发现时,已无法接受手术治疗。
若胰腺癌合併有下述情况时,不适合开刀:
1)远端转移、
2)侵犯到celiac plexuss或superior mesentery artery、
3)侵犯到portal system: ex: portal vein or superior mesenteric vein。
手术治疗术式相当复杂,通常采用标准胰十二指肠切除术(Whipple operation)。
其手术切除范围包括:胰头、十二指肠全部、胃窦处(antrum)和总胆管远侧,然后将近侧端总胆管、胰体断面的胰管、胃体部、空肠进行吻合术。
因手术过程极为复杂,故手术併发症可达45%以上。近年来有改良标准胰十二指肠切除术(Whipple operation)的手术,称为保留幽门胰十二指肠切除术(PPPD),其优点保存较多胃储存和消化功能,可减少倾倒症候群(dumping syndrome)的产生,有利改善病患的营养状态和生活品质。
二、化学治疗:
胰腺癌属对化学治疗较不敏感一类。早期以5-Fu(5-氟尿嘧啶)为主之治疗方案,譬如FAM、FSM,但效果较差。
近年来,因Gemcitabine(健择)为主之治疗方案的加入,譬如GP、GCF,使得一年存活率可达28%-38%。且因毒性小、副作用少而渐渐取代5-Fu(5-氟尿嘧啶)为主之治疗方案。
放射治疗或放射治疗加化学治疗:
胰腺癌属对放射治疗较不敏感一类。但放射治疗可使30%-50%病患的腹痛和下背痛获得改善。
另外,有研究显示若以放射治疗4000或6000Gy/4-6周后,再进行化学治疗。因利用放射治疗改变血胰屏障以增加对5-Fu(5-氟尿嘧啶)或Gemcitabine(健择)为主之治疗药物的通透性,以增加效果。
三、标靶药物:
目前有许多药物正在进行研究中,包含了Erlotinib、Bevacizumab、Cetuximab等,但只有Erlotinib被证实能改善存活率。 其他药物仍在进行研究中。(如下图)

四、姑息性治疗:
晚期病患併严重黄胆,无法採用根治性手术治疗时,可使用姑息性治疗,其包括阻塞胆管和肠道作绕道手术(Bypass)、经皮穿肝胆管引流术(PTC-D)、内视镜鼻胆管引流术(ENBD)以改善黄胆之情形或进术胰周围神经或内臟神经切断术以达止痛之效果。
总结
近五年来,胰腺癌已迈入国人十大癌症死因之列,但因早期诊断不易,以致胰腺癌的预后仍然很差。
临床上患者大都属中、晚期,以致手术切除率约10%-20%,术后5年存活率不到10%。
故鼓励国人除避免上述危险因子(抽烟、肥胖、过量的动物性脂肪摄取等)外, 若有家族史的患者则建议定期追踪。若有症状及早就医,早期诊断,早期治疗,以提高治癒率。
参考书目:
Disease –a-Month 59 (2013) 368- 402
Sleisenger and Fordtran’s Gastrointestinal and Liver Disease 9th edition
义大医讯15期