“自古而来,传染病就一直是人类文明的重大威胁。近现代以来,随着医学的进步,防疫水平的提高,对传染病的控制取得了空前成功,人类寿命也因此大幅延长。然而,在人们追求健康长寿的过程中,癌症发病率逐年高企,成为威胁人们健康的主要威胁,与此同时有关癌症是否可以传染,成为不少人关心的重要问题。”
弦歌行 孟郊 驱傩击鼓吹长笛,瘦鬼染面惟齿白。 暗中崒崒拽茅鞭,倮足朱裈行戚戚。 相顾笑声冲庭燎,桃弧射矢时独叫。
对于诗人孟郊,我们更熟悉他的“慈母手中线,游子身上衣”,它让多少思乡的人泪流满面;而“春风得意马蹄疾,一日看尽长安花”,对及第后按捺不住的得意欣喜之情刻画的入木三分。这首《弦歌行》则描写了人们通过傩舞驱除“疫鬼”的表演活动形式,反映出当时人们对疫病的恐惧和憎恶之情。
自古而来,传染病就一直是人类文明的重大威胁,天花、霍乱、鼠疫、黑死病,每一桩每一件说起来都让人胆战心惊。近现代以来,随着医学的进步,防疫水平的提高,像古代社会那样传染病肆虐导致的重大人口损失已经不太可能,但是,进入新千年来,诸如,SARS、MERS、埃博拉、新冠、甚至流感还是会给人类带来不小的麻烦,我们仍然不能小视。
总体而言,我们对传染性疾病的控制还是取得了空前成功,人类寿命也因此大幅延长。但 一些传染病转为慢性,长期与人体共存的同时,会诱导机体细胞癌变,给人们造成新的威胁。
01 隐伏在体内的敌人
十几年前的一天早*班交**后,一位同事神情凝重的与护士长交谈,让科里留一张男床,说是她在日本留学攻读博士学位即将毕业的堂弟要来住院。
我有些好奇便问道,“学业很快结束了,回国看病会不会耽误答辩,影响毕业呢。”
同事有些痛心的回答,“哎,已经肝癌晚期了,答辩已经没有什么意义了。”
因为同事在外做课题,所以她就把堂弟交给了我们组来管理治疗。当天下午,我见到了同事的堂弟,二十六七岁的小伙子,身材高挑,有些消瘦,但脸色灰暗,是典型的肝病面容。查体时发现,腹部膨隆、大量腹水。交谈中,我了解到,他母亲是一名慢性乙型肝炎患者,而他从小就被诊断为慢性乙型肝炎。小伙子品学兼优,国内某著名高校本科毕业后,到日本早稻田大学硕博连读,他一直都是全家人的骄傲。
可能是学业压力大,熬夜多的原因,近半年体力有些透支,他没有太在意。直至最近感觉肚子越来越大,检查发现大量腹水,肝脏巨大占位,才中止了学业回国治疗。这是一个让人伤感的故事,我现在讲述出来的时候,还感觉痛心不已。
说到底,乙型肝炎病毒是罪魁祸首,正是它的出现,改变了小伙子的一切。
02 没有答案的病例
还有一个故事,也让我无法释怀。
老王是一名男护士,2003年非典期间不幸感染了SARS病毒。经过积极救治,老王被从死亡线上拉了回来。然而在抗击非典战役中,为抢救生命和控制疫情,糖皮质激素被大量用于非典紧急治疗,不少患者因此出现股骨头坏死症状。老王也未能幸免,2004年出现了股骨头坏死,经过手术后,恢复的还算不错。
然而,命运不想轻易放过老王,2008年他又被查出了胃癌,虽然经历了根治性手术切除,2010年还是出现了复发转移。这时老王找到了我继续治疗,我们尽力施治,但效果还是不理想。老王爱人,也曾问我,他的胃癌和SARS病毒感染有没有关系,这确实是一个让人难以回答的问题。由于SARS倏忽而逝,我们对它了解甚少,无法判断它与胃癌有无关联。但有一点我们注意到,在国外有关胃癌和EB病毒相关性的研究却是不少。
03 癌症会不会传染?
临床工作中,经常有患者家属和陪护问我,癌症会不会传染,陪护需要注意些什么?这是一个很普遍的问题,其实也不难回答, 人们不必担心,癌症是不会传染的 。同时应该注意,有些致癌因素是可以传染的,在护理一些传染病导致的癌症患者时,应注意防止传染病传染,而不是癌症传染。
到底哪些传染病和癌症密切相关呢?目前已经明确,乙型、丙型肝炎病毒与肝癌,人乳头瘤病毒与宫颈癌,EB病毒与鼻咽癌等,关系都十分密切。当然,之前本公众号也提到幽门螺杆菌和胃癌发病有关,而HIV病毒感染和卡波西肉瘤关系也很密切。
我国是肝癌大国,根据GLOBCAN 2018数据,肝癌是我国第四位常见恶性肿瘤及第三位的肿瘤致死病因。中国是全球肝癌的集中高发区,原发性肝癌患病和死亡人数分别占全球的54.6%和53.9%。
这是一顶让我们有很大压力的帽子,我国90%以上的肝癌与肝炎病毒有关,其中乙型肝炎病毒是主要原因,丙型肝炎病毒也不容忽视。世界卫生组织(WHO)提出到2030年消除病毒性肝炎作为公共卫生威胁的目标,从目前防治的情势来看,这并非是一个不可能完成的任务。
近些年,随着人乳头瘤病毒(HPV)疫苗的问世,使宫颈癌的防治进入了新阶段,很多人对HPV疫苗的接种很感兴趣,但对其疗效与合理应用也有不少疑问。
我们今天就简单介绍一下肝炎病毒和人乳头瘤病毒与癌症防治之间的关系。
04 乙型肝炎病毒的防控
乙型肝炎病毒(HBV)感染呈世界性流行,但不同地区HBV感染的流行强度差异很大。 我国是乙型肝炎大国,也是肝癌大国,肝炎—肝硬化—肝癌三步曲是临床情况的真实写照 。
HBV属嗜肝DNA病毒科(hepadnaviridae),是有包膜的DNA病毒,基因组长约3.2kb,为部分双链环状DNA。其基因组编码HBsAg、HBcAg、HBeAg、病毒聚合酶和HBx蛋白。常规进行的乙肝病毒指标检测,都是围绕前三项展开的。
HBV经母婴、血液和性接触传播。在我国以母婴传播为主,占30%~50%,多发生在围生期,通过HBV阳性母亲的血液和体液传播。成人主要经血液和性接触传播。有注射*品毒**史、应用免疫*制剂抑**治疗的患者,既往有输血史、接受血液透析的患者等都是高危人群。
HBV不经呼吸道和消化道传播。因此,日常学习、工作或生活接触不会传染HBV。流行病学和实验研究未发现HBV能经吸血昆虫(蚊和臭虫等)传播。
保护易感人群接种乙肝疫苗是预防HBV感染最有效的方法。乙肝疫苗的接种对象主要是新生儿,其次为婴幼儿,15岁以下未免疫人群和高危人群。
自1992年以来,新生儿乙肝疫苗普种取得了巨大成就。2014年,对全国1~29岁人群乙型肝炎血清流行病学调查结果显示,1~4岁、5~14岁和15~29岁人群HBsAg流行率分别为0.32%、0.94%和4.38%,与1992年比较,分别下降了96.7%、91.2%和55.1%。据估计,目前我国一般人群HBsAg流行率由1992年的9.75%,下降到目前的5%-6%,由此推算, 我国HBsAg阳性人数由约1.2亿下降至约7000万 。
乙肝疫苗全程需接种3针,按照0、1和6个月的程序,即接种第1针疫苗后,在1个月和6个月时注射第2针和第3针。接种乙肝疫苗越早越好。接种乙肝疫苗后有抗体应答者的保护效果一般至少可持续30年。
在我国乙型肝炎以母婴传播为主,所以对新生儿的防护是重中之重。根据我国相关防控指南推荐:
(1)对所有孕妇筛查HBsAg和HBeAg。如有条件,对HBsAg阳性孕妇定量检测HBV DNA;
(2)对HBSAg阴性母亲的新生儿进行乙肝疫苗免疫。在出生12h内尽早接种乙肝疫苗,在1月龄和6月龄时分别接种第2针和第3针乙肝疫苗;
(3)对HBsAg阳性母亲的新生儿进行乙肝疫苗和乙肝免疫球蛋白联合免疫。在出生12h内尽早注射乙肝免疫球蛋白,同时接种乙肝疫苗,并在1月龄和6月龄时分别接种第2针和第3针乙肝疫苗;
(4)HBsAg阳性母亲的婴儿接种完第3针乙肝疫苗后1~5个月检测HBsAg和抗-HBs。对HBsAg阳性婴儿进行监测和随访,对抗-HBs阴性婴儿补种乙肝疫苗;
(5)对高病毒载量孕妇给予抗病毒药物预防。孕妇HBV DNA>2×105IU/ml或HBeAg阳性,从妊娠28~32周可开始服用抗病毒药物,分娩当日停药,替诺福韦酯、替比夫定和拉米夫定中的任何一种均能有效降低母体病毒水平,无需联合用药。
05 丙型肝炎病毒的防控
丙型肝炎病毒(HCV)感染呈全球性流行,不同性别、年龄、人种均对HCV易感。据WHO估计,2015年全球有7100万例慢性HCV感染者,39.9万例患者死于HCV感染引起的肝硬化或原发性肝细胞癌。
我国在全球范围内属低流行地区,据估计约1000万例。其中,吸毒人群的抗HCV阳性率为48.7%,血液透析人群的抗HCV阳性率为6.6%。
HCV属于黄病毒科肝炎病毒属,其基因组为单股正链RNA约9.6KB个核苷酸组成。HCV基因组含有一个开放阅读框,编码10余种结构蛋白和NS(NS2、NS3、NS4A、NS4B、NS5A和NS5B),其中NS3、NS4A、NS5A和NS5B是目前直接抗病毒药物(DAA)的主要靶位。
HCV主要经血液传播,途径包括:①经输血和血制品、单采血浆回输血细胞传播。②经破损的皮肤和黏膜传播。静脉使用*品毒**人群共用注射器和不安全注射是目前新发感染最主要的传播方式。③经性接触传播。与HCV感染者性接触和有多名*伴侣性**者,感染HCV的危险性较高。此外,抗HCV阳性母亲将HCV传播给新生儿的危险性约为2%,若母亲在分娩时HCV RNA阳性,则传播的危险性可高达4%~7%。同HBV一样,拥抱、打喷嚏、咳嗽、食物、饮水、共用餐具和水杯、无皮肤破损和其他血液暴露的接触一般不传播HCV。
同乙型肝炎不同的是,目前尚无有效的预防性丙型肝炎疫苗可供使用。积极治疗和管理感染者可降低传播风险。泛基因型直接抗病毒药物(DAA)方案的应用是实现这一目标的主要推荐方案。
DAA是近几年来最新出现的治疗丙肝的药物,它的诞生也开辟了慢性丙型肝炎抗病毒治疗的新纪元, DAA的治疗有效率达到90%以上,可以使大部分慢性丙型肝炎得以治愈 。对于进展期肝纤维化和肝硬化患者,HCV的清除可降低肝硬化失代偿的发生率,可降低肝细胞癌的发生率。同时治疗的安全性很好,较传统治疗也大有改善。
目前,在国际上已经获批准的DAA中,大部分已经在我国获得批准。有部分DAA已经进入快速审批通道,即将获得批准。国产DAA部分已经进入核查阶段,近期将获得批准,还有部分在临床试验阶段。而随着国产药物的进入,DAA治疗费用必将大幅下调,丙肝防治工作未来可期。
06 人乳头瘤病毒的防控
根据GLOBCAN 2018年数据,我国宫颈癌发病形势严峻,年发病31.5万,死亡16.8万,居我国女性癌症发病和死亡第4和第5位。很早就有研究显示宫颈癌的发生与人乳头瘤病毒密切相关。
人乳头瘤病毒(HPV)属乳多空病毒科的双链环状DNA病毒,主要感染皮肤和黏膜的上皮组织。HPV主要传播途径为性接触传播,通过受损的上皮感染。过早开始*生活性**、*生活性**不卫生、*伴侣性**过多、经期卫生不良等都可能导致HPV感染。
根据HPV感染所致疾病的危害程度分为高危型和低危型,低危型主要有HPV6、11、42等,可引起生殖器疣和复发性呼吸道乳头状瘤病,但很少引起癌症。高危型有HPV16、18、31、33、35、39、45、51、52、56、58、59等,高危型HPV持续性感染后首先引起宫颈上皮细胞病变,再引起宫颈癌前病变,最终发展为宫颈浸润癌,全程大约历经10~20年的时间。
高危型HPV持续感染导致几乎所有的宫颈癌 ,此外还与88%的肛门癌、78%的阴道癌、15%~48%的外阴癌(与年龄有关)、51%的阴茎癌和13%~60%的口咽癌(随地区变化)等密切相关。其中HPV16型和18型致癌性最强,两者导致了70%的宫颈癌。
宫颈筛查可以减少宫颈癌的危险性,但无法阻止HPV的感染,因此人们致力于HPV疫苗的研发,预防性HPV疫苗的问世显著减少了全球宫颈癌的发生。
目前全球已经上市的预防性HPV疫苗有3种:二价疫苗Cervarix,针对高危亚型HPV16和HPV18;四价疫苗 Gardasil4,针对高危亚型HPV16、HPV18和低危亚型HPV6、HPV11;九价疫苗Gardasil9,针对高危亚型HPV16、HPV18、HPV31、HPV33、HPV45、HPV52、HPV58和低危亚型HPV6、HPV11。这三种疫苗均是以HPVL1衣壳蛋白作为靶点,利用基因重组技术,自装配形成HPV型别特异的病毒样颗粒,诱导机体产生特异型抗体。
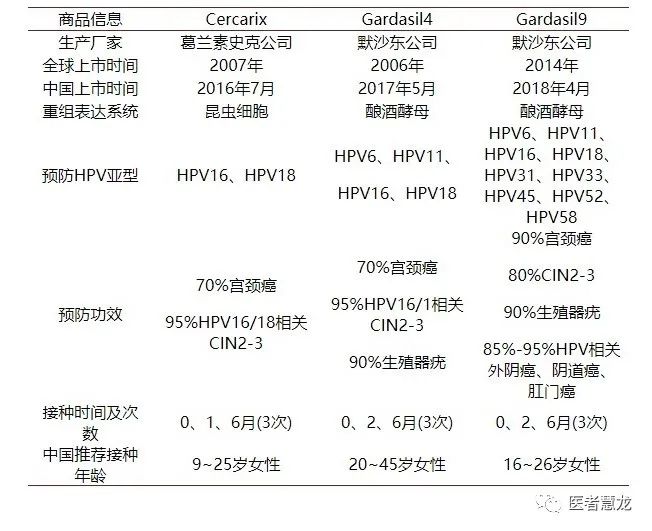
预防性HPV疫苗对无HPV感染的人群有高度的有效性。二价和四价疫苗对HPV16/18导致的宫颈高度癌前病变及癌、阴道和外阴高度癌前病变及癌的保护率可达98.0%~100.0%;四价疫苗还可以预防90%~100%的HPV6/11引起的男性阴茎、肛周及外阴的尖锐湿疣;九价疫苗除具有不劣于四价疫苗对HPV6/11/16/18持续感染及相关病变的预防效果外,还能预防约97%的由HPV31/33/45/52/58引起的宫颈、外阴及阴道部位的高度癌前病变和癌。
目前数据显示,二价和四价疫苗还可对HPV16/18之外的其他高危型HPV类型有一定程度的交叉保护作用,目前对九价疫苗的交叉保护作用程度还尚不清楚。我国开展的二价和四价疫苗Ⅲ期临床试验也显示出与全球数据一致的有效性和交叉保护作用。
二价、四价和九价疫苗的最长随访报道分别是9.4年、10年和5.6年,在以上随访时间点对疫苗相关HPV型别感染和所导致的病变仍具有免疫原性和有效性。随着随访继续进行,以上记录可能会被改写,进一步延长。
治疗性HPV疫苗主要适用于已经发生宫颈癌或癌前病变的患者,它能阻止病变继续恶化,同时可以有效清除肿瘤细胞和感染细胞。与预防性HPV疫苗不同的是,治疗性HPV疫苗的原理为:将HPV病毒天然结构的蛋白质进行重新设计,以获得与其结构类似但又不同的新的抗原。治疗性HPV疫苗呈递抗原给抗原呈递细胞,激活免疫反应,从而治疗宫颈癌。
治疗性HPV疫苗的研发远比预防性HPV疫苗要复杂和困难,有许多问题仍有待解决,但随着研究的不断深入,机制的不断完善,技术的不断革新,治疗性HPV疫苗也会有进一步的发展。
其实 从疾病的角度来看,那些与传染性疾病关系密切的癌症,病因明确,可防可控,相对更容易应对 。我也常和从事肝病防治工作的同学开玩笑,你们要有职业危机感了,目前肝炎防控形势很好,如果有效的政策继续得以贯彻执行,可能20年后你们面临无病可看的局面了。
同样,宫颈癌的发生、发展与HPV息息相关,预防性HPV疫苗的研发,将宫颈癌的研究推向病因学的方向,为人类攻克宫颈癌奠定了坚实的基础。随着研究的不断深入,宫颈癌有望成为人类历史上第一个被消除的恶性肿瘤。

传染病导致的癌症可能最先被攻克
癌症三级预防中,“防重于治”始终是学界的前沿理念,通过预防使得癌症发病率大幅下降,更是大家不懈奋斗的目标。如果真有癌症被消灭的那一天,我们一定会笑着离场。但愿世间人无病,何惜架上药生尘,一直是医者最高的追求!(全文完)