女性绝经后,雌激素水平日趋低落,生殖器官也会发生退行性变化,易患一些妇科疾病。子宫内膜息肉就是其中较为常见的一种,每次门诊,我们都会遇到不少绝经后患该病的姐妹。
虽然大部分子宫内膜息肉都是良性的,但如果得不到及时治疗,也会有癌变风险。尤其是绝经后妇女,子宫内膜息肉癌变的几率可增加至生育期的10倍。因此,各位绝经后的朋友务必重视“息肉”这个子宫里的“违章建筑”,切不可听之任之。
什么是子宫内膜息肉?
子宫内膜息肉是一种从子宫内膜凸向宫腔的有蒂或无蒂的赘生物,可单个或多个存在,直径从数毫米到数厘米不等,蒂部可宽大可细小,主要由子宫内膜腺体、厚壁血管及间质构成。
绝经后子宫内膜息肉的风险因素?
绝经后发生子宫内膜息肉的发病机制还不清楚,某些分子机制(细胞凋亡、芳香化酶过度表达、炎症刺激和基因突变等)可能参与其形成过程。
绝经后子宫内膜息肉与高血压相关,高血压及糖尿病可使其恶变的风险增加;而一些降压药物也可能与子宫内膜息肉的形成有关。
其他的风险因素还包括肥胖、绝经年限、激素替代、三苯氧胺、多囊卵巢综合征等。长期炎症刺激(如宫内节育器、感染、手术操作等)也会刺激子宫内膜息肉的形成。
绝经后子宫内膜息肉的表现?
异常子宫出血是绝经后子宫内膜息肉患者的常见症状,约50%的异常子宫出血病例是由子宫内膜息肉引起。原因在于子宫内膜息肉凸向宫腔,而膜腺体和间质均富含血管,由于基质充血,导致静脉淤血和顶端坏死等。
绝经后息肉大多单发、较小,与雌激素水平下降、子宫内膜萎缩、间质致密、以及腺体缩小有关,较大的息肉更易引起异常子宫出血。
值得注意的是,尽管异常子宫流血在绝经后子宫内膜息肉患者中很常见,仍有部分患者并无症状,B超检查时发现子宫内膜增厚或宫腔内占位,后经宫腔镜检查,才证实为子宫内膜息肉。
可见,子宫内膜息肉的临床表现多种多样,影像学结果并不统一。
绝经后子宫内膜息肉的诊断?
经阴道超声是绝经后子宫内膜息肉的一线检查方法。回顾性研究发现,绝经后子宫内膜息肉患者的子宫内膜厚度为6-8mm。
宫腔镜则是绝经后子宫内膜息肉的诊断金标准,可直视宫腔全貌,观察子宫内膜息肉形态以及表面血管情况,初步判断是否存在恶变。宫腔镜诊断子宫内膜息肉的准确率达93.8%,尤其对于多发性子宫内膜息肉,诊断准确率可高达 98.0%。
对于绝经期女性,一旦超声检查提示子宫内膜增厚,就需要行宫腔镜检查,明确子宫内膜增厚的原因。
如果确诊为子宫内膜息肉,无论息肉大小、数量如何,是否有异常子宫出血症状,均需要积极行手术治疗。
绝经后子宫内膜息肉的治疗?
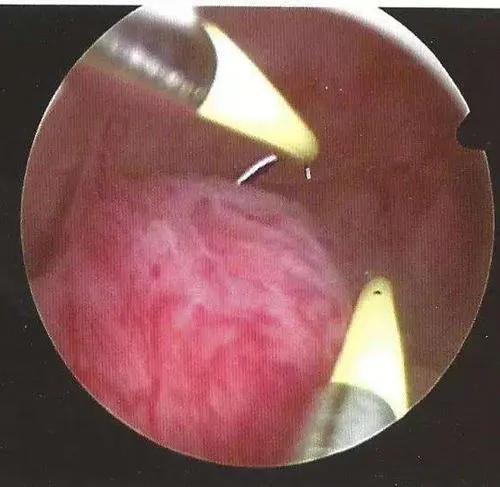
对于子宫内膜息肉,宫腔镜下有两种手术方式:子宫内膜息肉摘除术和子宫内膜息肉电切术。
子宫内膜息肉电切术是一种微创治疗方法,也是子宫内膜息肉首选的手术方式。由于子宫内膜较薄,该术式可仅从蒂部切除息肉,创伤小、恢复快、复发率较低。宫腔手术后,应常规抗感染治疗。
IBS宫内刨削系统为纯冷刀操作,对子宫内膜无电热损伤,可有效避免周边组织副损伤以及子宫穿孔,切割头有多种选择,满足不同手术需求,重要的是可避免电切过程中气体栓塞及水中毒发生风险。
与传统的宫腔镜电切术相比,IBS宫内刨削系统可最大限度降低对子宫内膜的副损伤,缩短手术时间,提供了更加安全有效的手术方案。
绝经后子宫内膜息肉的预防?
该病症状不明显,息肉小、易恶变,超声检查敏感性较差。建议绝经后的朋友重视临床症状、定期体检,若发现子宫内膜增厚,及时行宫腔镜检查,排除子宫内膜病变。
日常生活中,最好做到合理饮食、规律作息、劳逸结合、积极运动,保持乐观心态;同时,注意监测血压和血糖,遵医嘱持续服药,切勿擅自停药或换药,避免子宫内膜息肉的发生。
