2019年12月始发于湖北省武汉市的新型冠状病毒肺炎(COVID-19)疫情形势严峻,截至目前,中国国家卫生健康委员会(简称卫健委)收到34个省(区、市)累计报告确诊病例8万余例。疫情给大家生活、工作均造成了显著影响。医院人群聚集,成为新冠肺炎感染高危区域,影响到了日常诊疗工作开展和患者就诊体验,很多人有身体不适也不敢及时去医院就诊。那么在疫情笼罩下,宫颈癌这样一种同样由病毒引起的常见女性恶性肿瘤又该如何防治呢?
目前宫颈癌发病率占国内妇科恶性肿瘤第1位,2018年中国宫颈癌新发病例约11万,死亡人数达5.3万,发病率与死亡率逐年上升且呈年轻化趋势。90%以上宫颈癌由高危型人乳头瘤病毒(HPV)持续感染导致,HPV主要通过性传播,其中最常见的是HPV16和HPV18型,超过70%的宫颈癌病例都与这两种HPV的持续感染有关。由于病因明确,HPV疫苗接种和多种筛查技术已经成为有效的宫颈癌一、二级预防措施。
预防性HPV疫苗是第一个经临床试验证实可以预防癌症的疫苗。在未发生*行为性**的女性中接种HPV疫苗将获得最佳预防效果,因此WHO(世界卫生组织)建议将9~14岁未发生*行为性**的女孩作为首要接种对象;在必要、可负担、符合成本效益以及不占用首要接种对象或有效子宫颈癌筛查投入的前提下,可对≥15岁的女性进行接种。
自2006年以来,目前世界范围内有3种预防性HPV疫苗成功上市,分别是添加了HPV16/18型抗原的二价疫苗,添加了HPV6/11/16/18型抗原的四价疫苗,以及添加了HPV6/11/16/18/31/33/45/52/58型抗原的九价疫苗。2016年7月,英国葛兰素史克公司的2价疫苗希瑞适(Cervarix®)在我国批准上市,成为中国大陆首个获批的预防宫颈癌的HPV疫苗。该疫苗适用于9~45岁女性。一项四年的全球多中心研究结果显示,对于15-25岁TVC-阴性人群(即未感染人群,注1),其预防宫颈上皮内瘤样病变三级及以上级别病变的总体保护效力可达到93.2%。
虽然HPV疫苗具有较好的预防HPV持续感染所致病变的效果,但现有的HPV疫苗不能预防所有高危型HPV感染所致病变,也无法保证对所有受种者产生保护作用。所以,接种疫苗之后,依然需要定期做宫颈癌筛查。
最早在1941年巴氏涂片就开始运用于宫颈癌筛查,随着时间的推移,宫颈癌筛查技术逐渐以细胞学为主过渡到以HPV-DNA检测为主导。HPV初筛的灵敏度较高、可重复性好,细胞学检查及HPV检测的联合筛查,可以大大提高检出率和准确。
由于宫颈癌筛查只能早期发现病变而不能预防HPV感染,且任何宫颈癌筛查方法均会存在不同程度的漏诊(即假阴性)或误诊(即假阳性)[11],因此将HPV疫苗接种和筛查相结合,才能更好地防控宫颈癌。
中国《子宫颈癌综合防控指南》对于不同年龄段人群的防控策略可概括如下:
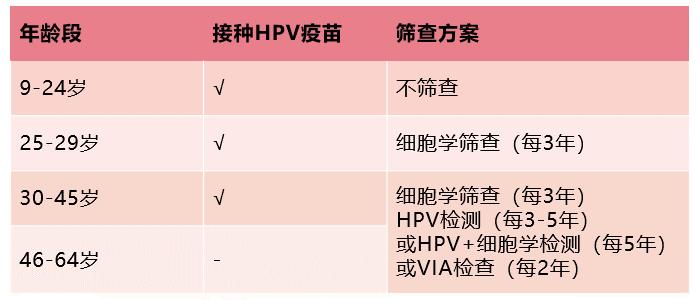
目前已有多项研究显示:26~45岁的女性可从接种HPV疫苗中获益。
以二价HPV疫苗希瑞适为例:
在接种7年之后,希瑞适对于26岁以上ATP人群(即符合方案效力人群,注2)预防HPV 16/18引起的LSIL(低级别鳞状上皮内病变)的保护效力为96.4%。
所以说,WHO推荐HPV疫苗接种结合定期宫颈癌筛查是宫颈癌的最佳防控策略。推广HPV疫苗接种并普及宫颈防癌筛查,将一级预防与二级预防相结合,将会使宫颈癌及其癌前病变发生率明显降低。宫颈癌或可成为我国第一个被消灭的恶性肿瘤。
疫情期间广大女性朋友也要关注自己的生殖健康状况,尽量减少外出,但如有*生活性**出血、不规律阴道流血等异常状况也是要去医院及时就诊的。尽量选择不是新型肺炎定点医院的妇产科(妇幼保健院)专科医院。去医院途中及就诊过程中,以下几点需要特别注意:
(1)避免乘坐公共交通工具,可以选择出租车/网约车和自驾车;
(2)尽量减少在医院停留的时间,可以由陪同家属来排队,找人少通风的位置等待,尽量减少在室内停留的时间;
(3)出门到医院,全程佩戴 N95 口罩或医用口罩,建议戴手套;
(4)随时携带免洗洗手液或消毒湿巾,勤洗手,保持手卫生;
(5)避免用手揉眼睛,鼻子和嘴,病毒也会通过接触传播;
(6)回家后,妥善处理口罩,及时更换衣物,洗手洗脸;
(7)在医院和路上,和其他人尽可能保持 1 米以上的距离。
肺炎疫情终将得到控制,我们也相信在2021年,随着HPV疫苗惠及更多女性,宫颈防癌筛查的进一步普及,宫颈癌对我国女性的造成的危害将进一步减小。