
【栏目简介】
《在线心内会诊室》栏目是由天津医科大学总医院心内科杨清教授团队与心在线合作推出的疑难复杂病例会诊专栏,针对住院患者中涉及多学科会诊的疑难复杂病例,提出诊断难点、治疗矛盾点,邀请各内科、外科、影像科、检验科等相关科室,一起为该疑难病例会诊,明确诊断思路和治疗方案,旨在提高青年医师对疑难复杂病例处置的思路建立能力。
近来我科收治一例患者,既往慢性肾脏病史40年,糖尿病病史5年,本次主因"进食后憋胀感2个月,尿蛋白阳性1个月,乏力半月"入院。先后多次就诊于各级医院,治疗效果欠佳,经我科联合兄弟科室会诊讨论,明确诊断为嗜酸性粒细胞增多综合征,经激素治疗后效果显著。
病例摘要
主诉
进食后憋胀感2个月,尿蛋白阳性1个月,乏力半月。
现病史
患者男性,62岁,入院前2个月无明显诱因进食后出现憋胀感,无胸痛及肩背部放射痛,无发热,无呼吸困难,无咯血,休息半小时可缓解,未重视及诊治。入院前1个月社区查体时发现尿蛋白3+,无颜面部及双下肢水肿,于外院A住院治疗,查血常规示嗜酸性粒细胞百分比39.93%,嗜酸性粒细胞绝对值2.91*109/L,免疫:抗中性粒细胞胞浆抗体核周型(p-ANCA)阳性,髓过氧化物酶抗体(MPO-Ab)阳性,尿蛋白0.72 g/24h,治疗效果欠佳。
出院后患者仍有进食后憋胀感,于入院前半个月进一步就诊于外院B,查肌红蛋白(Myo)125 ng/ml,N-末端脑钠肽前体(NT-proBNP)12900 pg/ml,肌钙蛋白I(TNI)0.38 ng/ml,考虑急性心肌梗死。查心电图:窦性心律,心率94 bpm,II、III、avF、V4~V6导联ST段压低,T波倒置。血常规示白细胞12.0*109/L,红细胞3.5*1012/L,血红蛋白105 g/L,血小板51*109/L,中性粒细胞百分比33.2%,嗜酸性粒细胞百分比56.2%,嗜酸性粒细胞绝对值6.74*109/L。肝功能:白蛋白29 g/L,球蛋白44 g/L,24小时尿蛋白1.23 g,具体诊疗不详。住院期间患者出现乏力、肌力减退、下肢无法抬离地面、意识欠佳,不能正常对答,无二便*禁失**,无口角歪斜。
外院B建议转诊至我院,遂进一步就诊于我院急诊,查超声心动图示左房42 mm,左室45 mm,右房44 mm,右室31 mm,室间隔10 mm,射血分数50%,符合嗜酸性粒细胞增多症心脏改变(Loeffler心内膜炎),心内膜普遍增厚伴血栓形成,肺动脉高压(收缩压约41 mmHg),心包积液(少量)。
经会诊后予甲泼尼松龙静滴、托拉塞米利尿、单硝酸异山梨酯扩张冠状动脉、左卡尼汀营养心肌、美托洛尔减慢心室率,辅以补钙、抑酸、补钾、降糖等治疗,患者乏力症状较前缓解。为进一步诊疗收入我科。患者自发病以来,精神尚可,食欲正常,睡眠尚可,大便如常,小便如常,体重未见明显下降。
既往史
平素健康状况一般,否认高血压病史,有糖尿病病史5年,慢性肾脏病史40年,自诉蛋白尿已消失多年,并已停止药物治疗;否认冠心病病史,否认传染病史,预防接种史按规定,有手术史,无外伤史,否认输血史,有青霉素药物过敏史,否认食物过敏史。
查体
体温36.5℃,脉搏74 bpm,呼吸16 bpm,血压108/79 mmHg,神清语利,正常面容,皮肤黏膜无出血,无肝掌及蜘蛛痣,全身浅表淋巴结无肿大。颈软,颈动脉波动正常,颈静脉无怒张,肝颈静脉回流征阴性。气管居中,甲状腺无肿大。双肺呼吸音清,未闻及干湿啰音。心前区无隆起,心尖搏动正常,心率74 bpm,律齐,肺动脉瓣听诊区可及3/6级收缩期杂音。无奇脉,腹平坦,无压痛及反跳痛,未及肝肿大,移动性浊音(-)。双下肢无水肿。生理反射存在,病理反射未引出,四肢肌力3级,感觉正常。
血常规(外院A,2019-3-14):嗜酸性粒细胞占39.93%,嗜酸性粒细胞绝对值2.91*109(图1)。
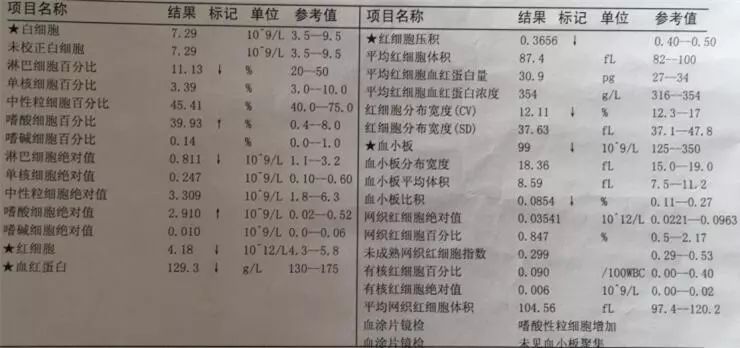
图1. 外院A血常规。
免疫(外院A,2019-3-15):p-ANCA阳性,MPO-Ab阳性。
超声心动图(外院A,2019-3-18):三尖瓣反流(少量)、主动脉瓣反流(少量),左室舒张功能减低(图2)。
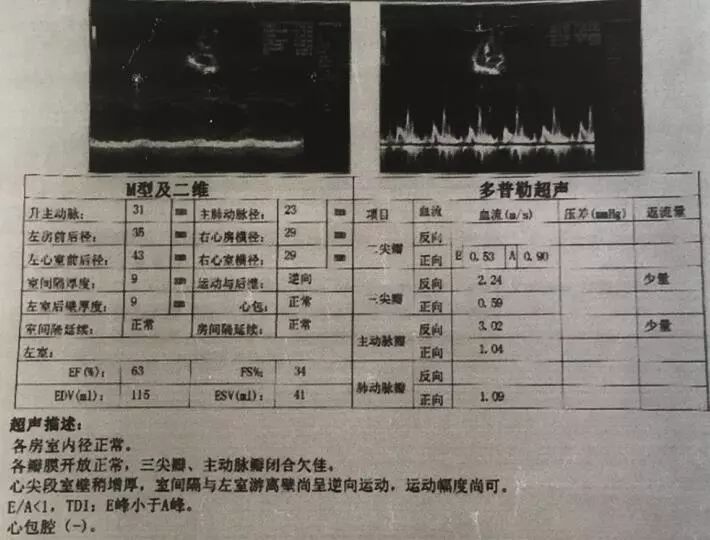
图2. 外院A超声心动图。
心肌标志物(外院B):Myo为125 ng/ml,NT-pro BNP为12900 pg/ml,TNI为0.38 ng/ml。
心电图(外院B):窦性心律,心率94 bpm,II、III、avF、V4~V6导联ST段压低,T波倒置(图3)。
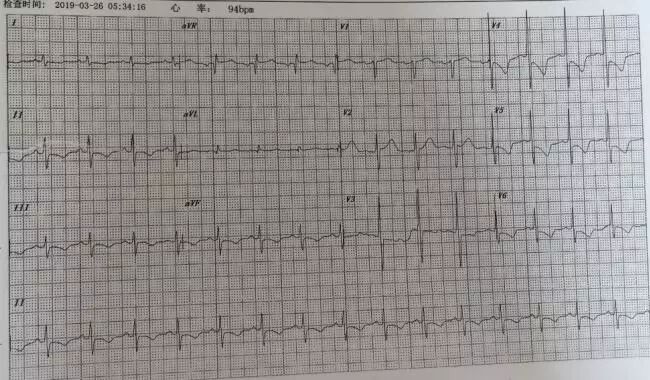
图3. 外院B心电图。
超声心动图(外院B,2019-3-31):左室舒张功能减低(图4)。
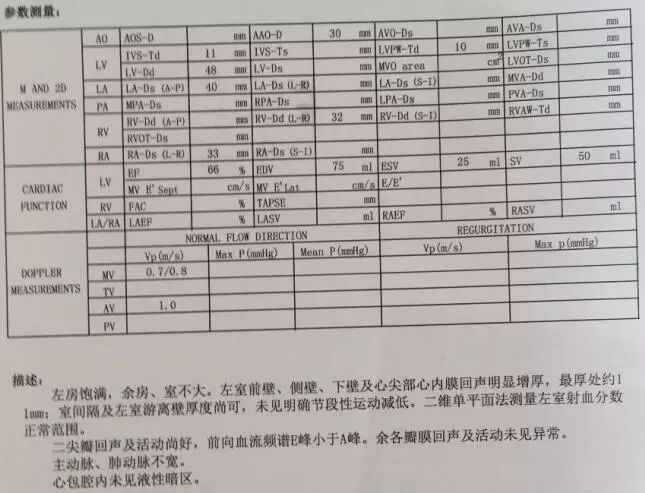
图4. 外院B超声心动图。
血常规(我院,2019-4-2)
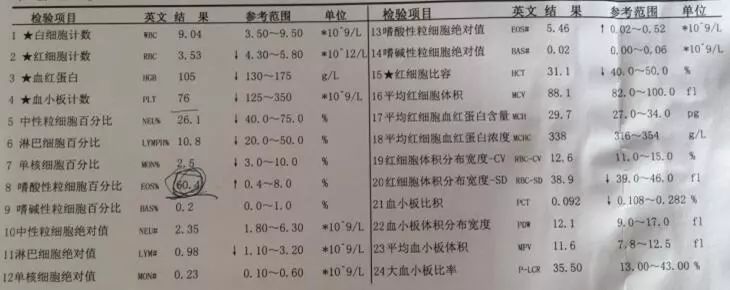
图5. 我院血常规。
心电图(我院,2019-4-2):窦性心律,心率94 bpm,II、III、avF、V3~V6导联ST段压低,T波倒置(图6)。
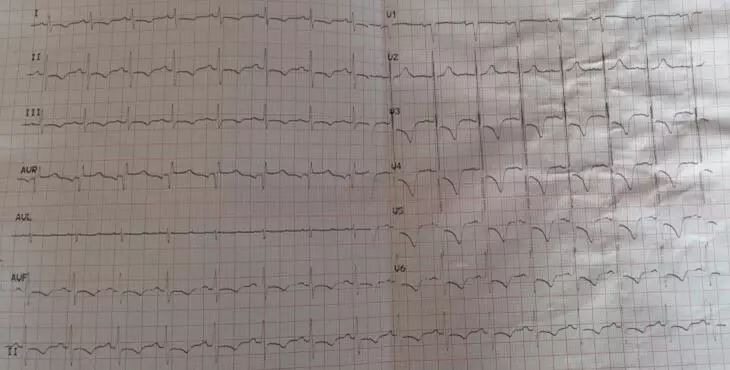
图6. 我院心电图。
心肌标志物(我院,2019-4-2):Myo为154 ng/mL、BNP为3030 pg/mL、D-二聚体为2530 ng/mL。
血清免疫(我院,2019-4-3):免疫球蛋白G(IgG)3290 mg/dl,C反应蛋白(CRP)2.52 mg/dl,抗核抗体阳性。
超声心动图(我院,2019-4-6)
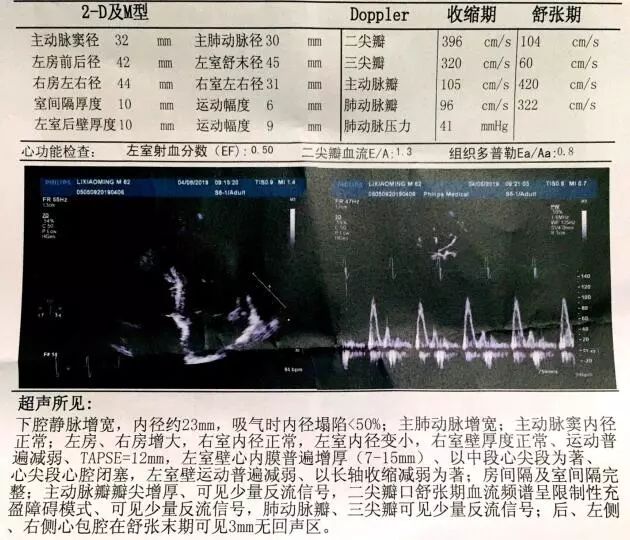
图7. 我院超声心动图。
入院后检查
血常规:白细胞7.05*109/L,红细胞3.5*1012/L,血红蛋白103 g/L,血小板154*109/L,中性粒细胞百分比58.1%,嗜酸性粒细胞百分比7.0%,嗜酸性粒细胞绝对值0.49*109/L。
生化:白蛋白30 g/L,门冬氨酸氨基转移酶(AST)22 U/L,丙氨酸氨基转移酶(ALT)16 U/L,肌酐148 μmol/L,BNP为2420 pg/ml,D-二聚体2660 ng/ml。
免疫:ANCA-C型-IIF阴性,ANCA-P型-IIF阴性,免疫球蛋白G1(IgG1)16.3 g/L,免疫球蛋白G4(IgG4)3.92 g/L。
免疫固定电泳:阴性。
肿瘤标志物:胃泌素释放肽前体73.64 pg/ml。
尿常规:潜血++,蛋白+;24小时尿蛋白910 mg/24h,微量白蛋白211.4 mg/24h。
头部MR:头部双侧额叶梗塞。
胸部CT:胸部两肺支气管炎,两肺纹理增多,间质病变,两肺多发索条影,右肺下叶背侧磨玻璃密度影,考虑炎症性病变;两肺钙化结节影,考虑陈旧性病变;心影增大,心包少许积液,主肺动脉干增粗,提示肺高压;双侧胸膜不规则增厚,双侧少量胸腔积液。
骨髓图片:粒细胞系、巨细胞系增生,红细胞系增高;白细胞表型:R7:9.15%,未见异常;MPN相关基因阴性,PDGFR基因定量阴性;BCR-ABL基因定量阴性。骨髓穿刺病理:骨髓部分增生极低下,部分增生较低下,粒红比例大致正常,以偏成熟细胞为主;可见嗜酸性粒系细胞稍增多,全片仅见一个巨核细胞。
超声心动声学造影(我院)
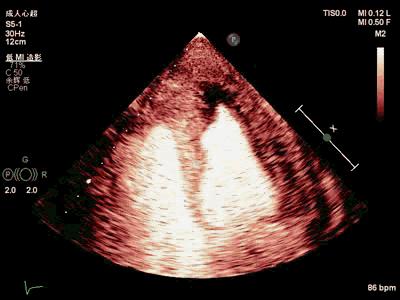
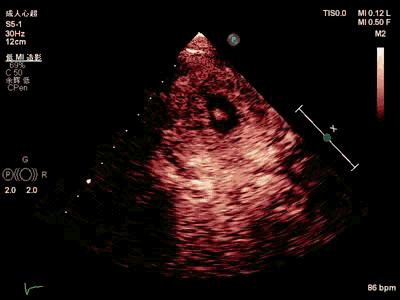
图8. 我院超声心动声学造影。(上)左心声学造影心尖四腔切面:室间隔心尖段、 左室侧壁心尖段心内膜下无回声区,无造影剂灌注;(下)左心声学造影短轴心尖切面:左室前壁心尖段、室间隔心尖段、下壁侧壁心尖段心内膜下无回声区,无造影剂灌注。
超声心动图(我院,2019-5-22)
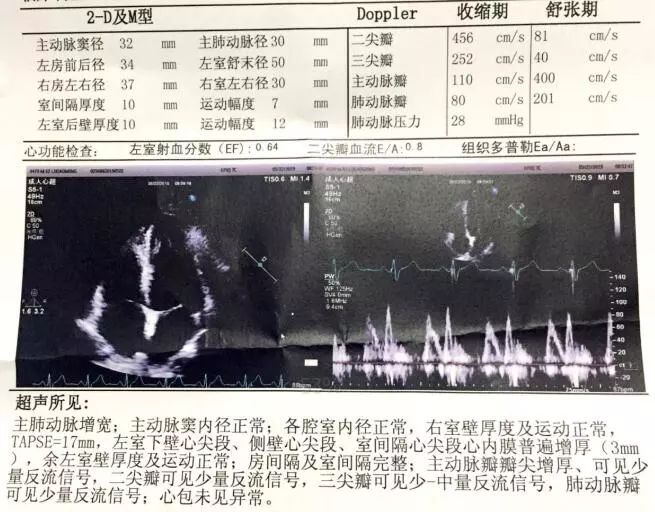
图9. 我院超声心动图。
病例会诊
超声心动图室杜鑫主任
嗜酸性粒细胞增多性心内膜炎(Loeffler心内膜炎)的特征是嗜酸性粒细胞持续增高,伴有局部或广泛嗜酸性粒细胞浸润和心内膜受累,心肌和心内膜下纤维化,引起心脏舒张功能障碍,心脏扩大,心力衰竭,此病例临床上罕见。根据其病理特点可分为三期:(1)坏死期:主要表现为心内膜及心内膜下心肌嗜酸性粒细胞浸润及炎性改变,心内膜下心肌损伤与坏死;(2)血栓形成期:随着心内膜及心内膜下心肌炎症消退,心腔内附壁血栓形成;(3)纤维化期:嗜酸性粒细胞等炎症细胞完全消失,主要表现为胶原纤维广泛增生。
典型的超声心动图表现为心内膜增厚,多位于心室流入部及心尖部,致心尖部心腔变窄甚至闭塞。急性期心内膜与心肌间界限不清,随着病情进展,受累部位可出现附壁血栓,同时伴有舒张功能障碍的血流动力学特点。本例患者外院就诊时尚未形成血栓,超声表现无特异性,故诊断难度较大,转诊至我院时,符合典型Loeffler心内膜炎表现。当超声心动检查时发现心内膜普遍增厚伴血栓形成,心尖部心腔闭塞,高度警惕Loeffler心内膜炎。
心内科边波主治医师
患者老年男性,主因进食后憋胀感2个月,尿蛋白阳性1个月,乏力半月入院,有慢性肾脏病、糖尿病病史。根据前述病历汇报,本病例主要有以下几个特点:高嗜酸性粒细胞、大量蛋白尿、心肌损害、肌肉损害、意识障碍。在外院由单一专科诊疗,效果欠佳。从疾病一元论角度讲,这些短时间内集中出现的症候群是什么,我们需要尽量用一种疾病来解释。这是我们应有的临床逻辑思维过程。
先从心脏角度看,心电图ST-T异常、心肌标志物(包括CK、CK-MB、TnT、BNP)升高、超声心动图示左室节段性运动障碍伴心内膜血栓形成,只有心肌梗死吗?并不是。除了心肌梗死,至少还应该考虑心肌炎可能。所幸我院超声心动图室直接报告了"符合嗜酸性粒细胞增多症心脏改变(Loeffler心内膜炎)"。那肌肉损害、肾脏损害、神经损害、血液损害能一致性地用一种疾病去解释吗?这其实在全身感染性疾病、全身自身免疫性疾病甚至一些肿瘤性疾病中比较常见。
结合本例突出的高嗜酸性粒细胞血症,可考虑"嗜酸性粒细胞综合征",可以完美地解释上述症候群。但新的问题是,为什么会出现高嗜酸性粒细胞血症,常见的原因是继发增多,如过敏、寄生虫感染、某些肿瘤等,以及原发增多,如嗜酸性粒细胞增多的血液病等。故请我院风湿免疫科、血液科专家协同会诊。
风湿免疫科张娜副主任医师
患者老年男性,以"进食后憋胀感"起病,先后累及心脏、肾脏及血液系统,疑似神经系统受累,病程中曾有ANCA及抗MPO抗体阳性、外周血嗜酸性粒细胞显著升高,嗜酸性粒细胞增多症可明确诊断,在继发性嗜酸性粒细胞增多症中需高度警惕嗜酸性粒细胞性肉芽肿性多血管炎(EGPA)。EGPA过去称为Churg-Strauss综合征(CSS),是一种罕见、以弥漫性坏死性血管炎伴血管外嗜酸性粒细胞肉芽肿形成为主要特征的疾病,几乎均发生在有哮喘及有组织嗜酸性粒细胞组织浸润的患者。
临床上EGPA通常经历以下三个阶段。①前驱阶段:可表现为新发的反复发作的哮喘,伴外周血嗜酸性粒细胞增多;②嗜酸性粒细胞器官浸润阶段:可出现肺、心脏和胃肠道嗜酸性粒细胞浸润;③血管炎阶段:可累及神经系统、肾脏及皮肤。EGPA的分类标准包括哮喘、血嗜酸性粒细胞增多、单发性或多发性神经病变、非固定性肺内浸润、鼻旁窦病变和病理提示的血管外嗜酸性细胞浸润;满足以上6条标准中的4条或4条以上即可诊断。
EGPA患者心脏受累是重要死因,常见表现为心包积液和心肌病变,冠脉受累时可表现为心绞痛,严重时发生心肌梗死和猝死,而L?ffler心内膜炎在EGPA心脏受累中不常见。如果病情允许,可考虑心内膜活检进一步确认诊断。此外患者有肌力减退、一过性意识障碍,建议进一步检查明确有无中枢神经系统受累。蛋白尿情况因患者既往有慢性肾脏病史,此次蛋白尿的情况还需进一步鉴别诊断。
对于新发、危及器官或生命的EGPA,EULAR/ERA-EDTA推荐使用糖皮质激素联合环磷酰胺或利妥昔单抗,维持治疗则推荐硫唑嘌呤。该患者现已加用糖皮质治疗,同意目前治疗,建议在积极寻找EGPA证据的同时,密切观察病情,酌情加用免疫*制剂抑**。
血液科李丽娟主任医师
患者连续3次血常规发现嗜酸性粒细胞绝对值>1.5*109/L,可诊断为嗜酸性粒细胞增多症(HE)。HE可分为遗传性、继发性、原发性和意义未定四大类。其中继发性常见于以下情况,①过敏性疾病:如哮喘、花粉症等;②皮肤病(非过敏性);③药物:如抗生素等;④感染性疾病:寄生虫感染或真菌感染等;⑤胃肠道疾病:嗜酸性粒细胞性胃肠炎、肠道炎症性疾病;⑥脉管炎:结节性多动脉炎等;⑦风湿病:系统性红斑狼疮、类风湿性关节炎等;⑧呼吸道疾病:Lǒeffler综合征、过敏性支气管肺曲霉菌病等;⑨肿瘤:实体瘤、淋巴瘤和急性淋巴细胞白血病(嗜酸性粒细胞为非克隆性)、系统性肥大细胞增多症(嗜酸性粒细胞为非克隆性)等;⑩其他:慢性移植物抗宿主病等。
原发性HE常指嗜酸性粒细胞起源于血液肿瘤克隆,主要包括:①髓系和淋系肿瘤;②慢性嗜酸性粒细胞白血病;③不典型慢性髓性白血病伴嗜酸性粒细胞增多;④慢性粒单核细胞白血病伴嗜酸性粒细胞增多;⑤慢性髓性白血病加速期或急变期(偶见);⑥其他骨髓增殖性肿瘤急变期(偶见);⑦急性髓系白血病伴嗜酸性粒细胞增多;⑧急性淋巴细胞白血病,如果证实嗜酸性粒细胞来源于恶性克隆;⑨系统性肥大细胞增多症(嗜酸性粒细胞证实为克隆性)。
该患者骨髓穿刺活检阳性,白血病分型、血涂片、染色体、小组化、MPN、BCR-ABL等阴性、无PDGFRA、PDGFRB和FGFR1重排,无ETV6-JAK2或BCR-JAK2融合基因,未发现恶性血液系统疾病征象,可除外原发性HE。同时患者免疫检查有ANCA及抗MPO抗体阳性,重点可考虑免疫相关的继发性HE,建议根据风湿免疫科张娜副主任医师的意见,进一步完善免疫相关检查。HE治疗的目的是降低嗜酸性粒细胞计数、减少嗜酸性粒细胞介导的器官功能受损。一线治疗首选糖皮质激素,患者应用糖皮质激素后,嗜酸性粒细胞百分比及绝对值均降至正常,同意目前治疗方案。
心内科高玉霞主任医师
综合各位医师意见,结合患者病史、临床化验及检查,该患者诊断嗜酸性粒细胞增多症、Loeffler心内膜炎明确。该病例从临床化验、超声心动图检查以及治疗方面充分体现了我院在诊疗罕见病上的实力。该疾病是一种罕见病,其识别、诊断均非常困难,需要包括心内、血液、风湿免疫、影像等在内的多学科会诊,排除其他相关疾病后确诊。因此,临床医生要拓宽思维,不能只拘泥于本专业内容,要多多进行跨科室的思维碰撞,并结合多个临床科室的检查检验结果,才能全面完善地了解病情,做出正确诊断,为患者争取最大的获益。
心在线 专业平台专家打造
编辑 王雪萍┆美编 高红果┆制版 田新芳