
【考点】卵巢肿瘤的诊断与鉴别诊断
【考查年份】2012,2013,2014,2015,2016,2017
卵巢肿瘤的诊断与鉴别诊断,见图2-1。
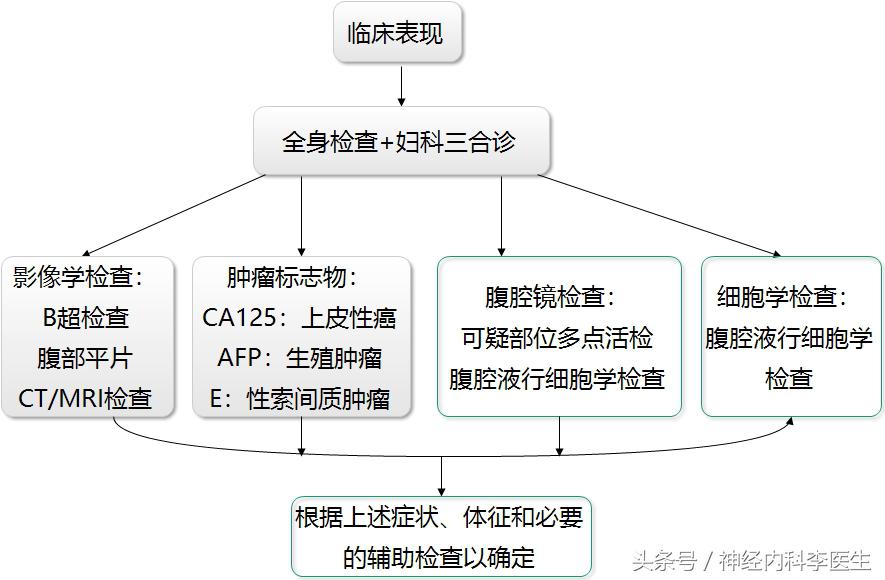
图2-1 卵巢肿瘤的诊断与鉴别诊断
【考点】分娩的临床经过及处理
【考查年份】2012,2013,2014,2015,2016,2017
(一)第一产程的临床经过及处理
1.宫口扩张
潜伏期:0~3cm,最大时限16h。
活跃期:3~10cm,最大时限8h。
活跃期又分3期:
加速期——宫口从3cm扩张到4cm,需1h30min。
最大加速期——宫口从4cm扩张到9cm,需2h。
减速期——宫口从9cm扩张到10cm,需30min。
2.胎头下降
坐骨棘平面是判断胎头下降高低的标志。
胎头颅骨最低点:
平坐骨棘平面时,以“S=0”表达。
坐骨棘以上为“S=-1、-2„”。
坐骨棘以下为“S=+1、+2„”。
3.胎心
(1)潜伏期每1~2小时测量一次,活跃期每15~30分钟测量一次。
(2)第一产程后半期胎心率每分钟不应少于100次,宫缩后胎心率迅速恢复原来水平。
4.胎膜破裂(破膜)
胎膜多在宫口近开全时自然破裂,前羊水流出。一旦发现胎膜破裂,应立即听胎心,并观察羊水性状和流出量,有无宫缩,同时记录破膜时间。
破膜>12h尚未分娩,预防性应用抗生素。
人工破膜加速产程进展的适应证:宫口≥3cm
(一听二看三记录)
5.排尿与排便
应鼓励产妇每2~4小时排尿一次。
灌肠的指征:初产妇宫口扩张<4cm、经产妇<2cm时,可行温肥皂水灌肠,加速产程进展。
灌肠的禁忌:胎膜早破、阴道流血、胎头未衔接、胎位异常、有剖宫产史、宫缩强估计1小时内分娩及患严重心脏病等,不宜灌肠。
(二)第二产程的临床经过及处理
——接产
1.原则是防止会阴撕裂!
保护会阴同时,协助胎头俯屈,使胎头以最小径线在宫缩间歇时缓慢通过阴道口。胎肩娩出时也要注意保护好会阴。
估计会阴撕裂不可避免者或急需结束分娩者行会阴切开术。
2.会阴撕裂诱因
会阴水肿、会阴过紧缺乏弹性、耻骨弓过低、胎儿过大、胎儿娩出过快等,均易造成会阴撕裂。接产者在接产前应作出正确判断。
3.指导产妇屏气
正确运用腹压是缩短第二产程的关键,能加速产程进展。
4.接产准备
初产妇宫口开全、经产妇宫口扩张4cm且宫缩规律有力时,做好接产准备工作。
5.密切监测胎心
每5~10分钟听一次胎心,有条件用胎儿监护仪监测。
(三)第三产程的临床经过及处理
由于宫腔容积突然明显缩小,胎盘不能相应缩小与子宫壁发生错位而剥离。
1.临床表现
胎盘剥离的征象——
(1)宫体变硬呈球形,下段被扩张,宫体呈狭长形被推向上,宫底升高达脐上。
(2)剥离的胎盘降至子宫下段,阴道口外露的一段脐带自行延长。
(3)阴道少量流血。
(4)接产者用手掌尺侧在产妇耻骨联合上方轻压子宫下段时,宫体上升而外露的脐带不再回缩。
2.第三产程的处理
(1)新生儿处理:清理呼吸道、处理脐带,Apgar评分。
(2)协助胎盘娩出:当确认胎盘已完全剥离时:压→牵→转。
(3)检查胎盘胎膜:是否完整,有无副胎盘。
(4)检查软产道:有无裂伤,有裂伤立即缝合。
(5)预防产后出血:正常分娩出血量多不超过300ml;遇有产后出血高危因素的产妇,可在胎儿前肩娩出时静注缩宫素10~20U;也可在胎儿娩出后立即经静脉快速注入含缩宫素10U的0.9%氯化钠注射液20ml,均能促使胎盘迅速剥离减少出血。
若胎盘娩出后出血较多时,可肌注麦角新碱0.2~0.4mg,并将缩宫素20U加于5%葡萄糖液500ml内静脉滴注,心脏病人禁用。
【考点】妊娠滋养细胞肿瘤的治疗及随访
【考查年份】2012,2013,2015,2016,2017
一、治疗
原则:化疗为主、手术为辅。
1.化疗
以氟尿嘧啶为主的联合化疗。
2.手术
仅限于去除耐药病灶。
3.放射治疗
主要用于肝、脑转移和肺部耐药病灶的治疗。
二、随访
患者治疗结束后应严密随访——5年!
第1次在出院后3个月。
然后每6个月1次至3年。
再后每年1次共5年。
随访内容同葡萄胎,血hCG正常后一年内应严格避孕。