席大爷,今年67岁,一年前开始出现大便不规律,次数多,3-4次,稀烂状,时有里急后重,到医院消化科就诊,医生建议查了肠镜,发现多发性乙状结肠息肉,直径0.5cm左右,有3枚,给予了咬除活检,直肠距肛缘见长径范围达6cm的侧向发育性肿瘤,局部夹取了2块活检。直肠肿瘤见下图。
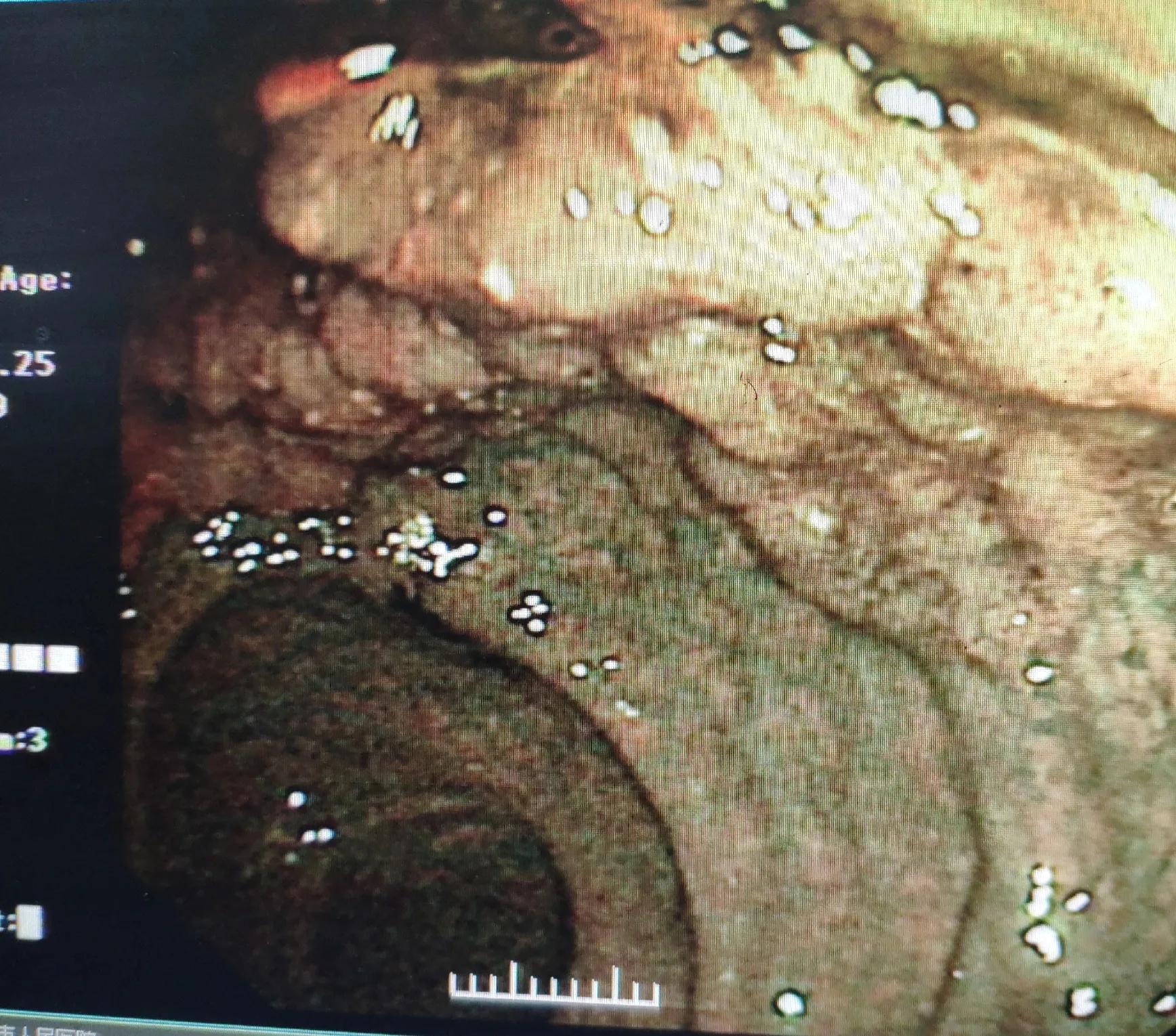
肠镜所见直肠病变,呈扁平隆起状
三天后,病理报告提示:(乙状结肠)管状腺瘤,低级别上皮内瘤变。(直肠)绒毛管状腺瘤,伴低级别上皮内瘤变。
因为直肠肿瘤范围较广,离肛门外口最近处仅5cm,在齿状线以上2cm,虽然仅仅是腺瘤低级别瘤变,完整切除病灶是最佳的选择,如果选择外科手术,肛门难保,对术后的生活质量带来较大影响,理想的选择是行内镜下黏膜剥除手术,既能切除病灶,去除后续的癌变风险,又能保住肛门,保证术后的生活质量,但病变范围太大,加之在直肠,内镜下可操作空间小,对内镜医生来说是很大的挑战。如果术后标本提示有癌变,仍然存在二次手术的可能。
几经权衡,席大爷选择了内镜下手术。
入院当日即进行了各项术前检查与肠道准备。第二天,在手术室进行了内镜下直肠病灶切除术:直肠可见7.5cm*6cm侧向发育性肿瘤,中央见大结节,予以黏膜下注射美兰+肾上腺素+甘油果糖抬举病灶,切开刀预切开病灶边缘,建立隧道,逐步完整大块剥离病灶,热钳处理创面,钛夹缩小创面。(术前术后镜下下图)
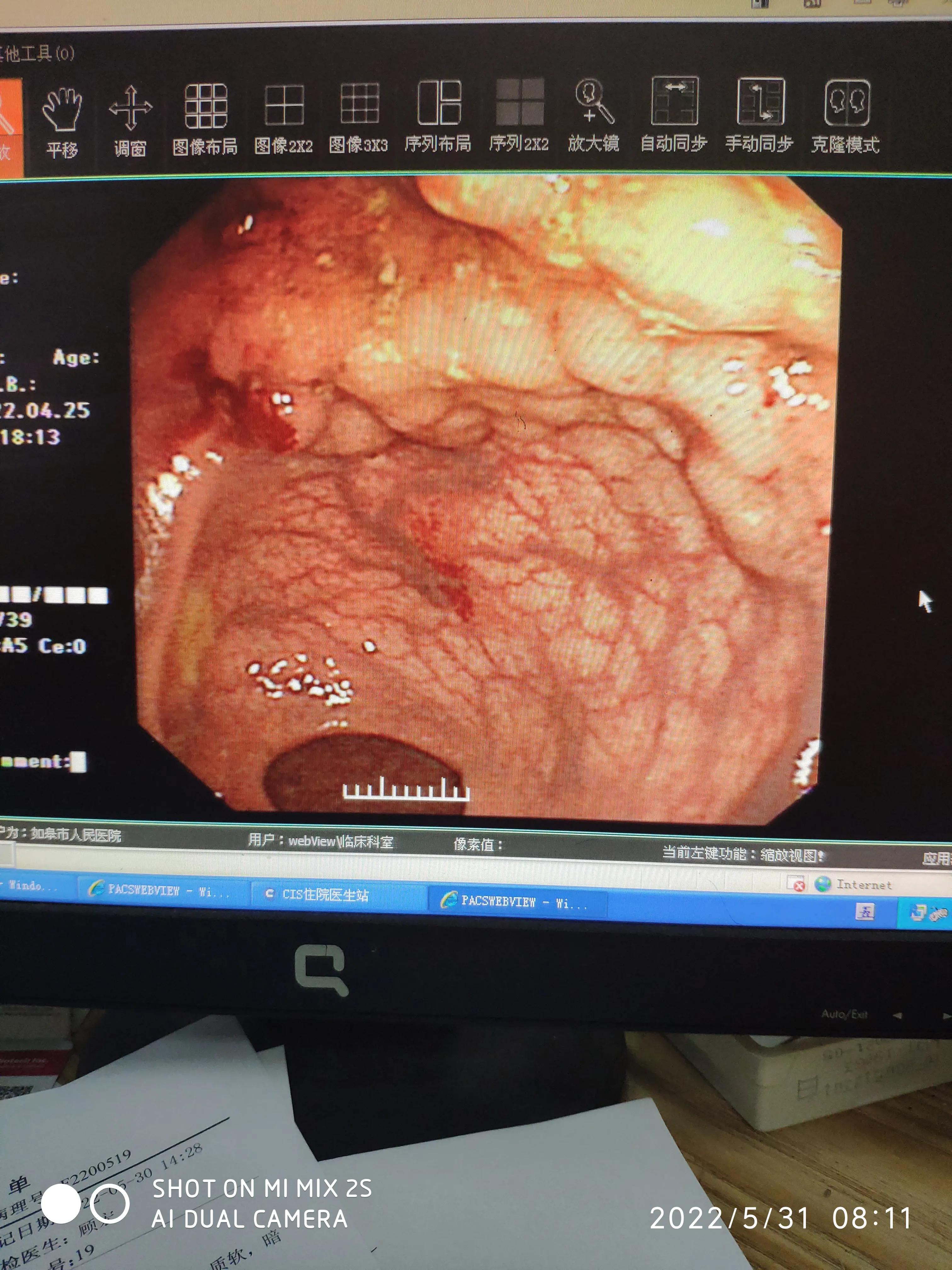
术前肠镜下病灶
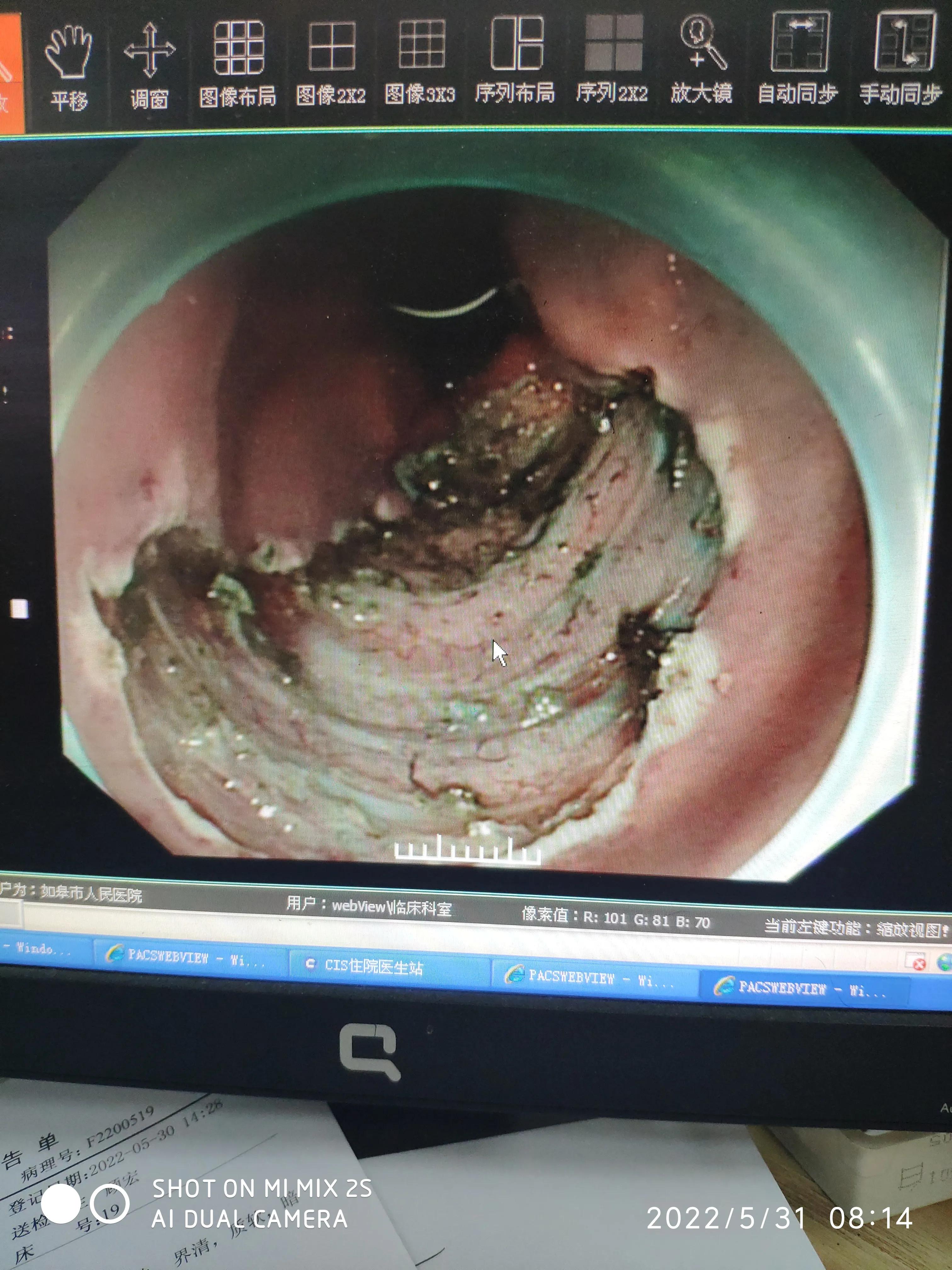
ESD切除后肠镜下改变
标本平展后固定,送病理。
巨检:黏膜组织,大小5.8cm*4.6cm,黏膜表面见多处隆起,范围达5.6cm*4.5cm,隆起于黏膜面达0.3cm-0.8cm,标本基座面染绿色,四周染红,每隔2mm垂直切开,编号,取材,所有黏膜组织均垂直包埋制片,共切取组织33块,制片22张。
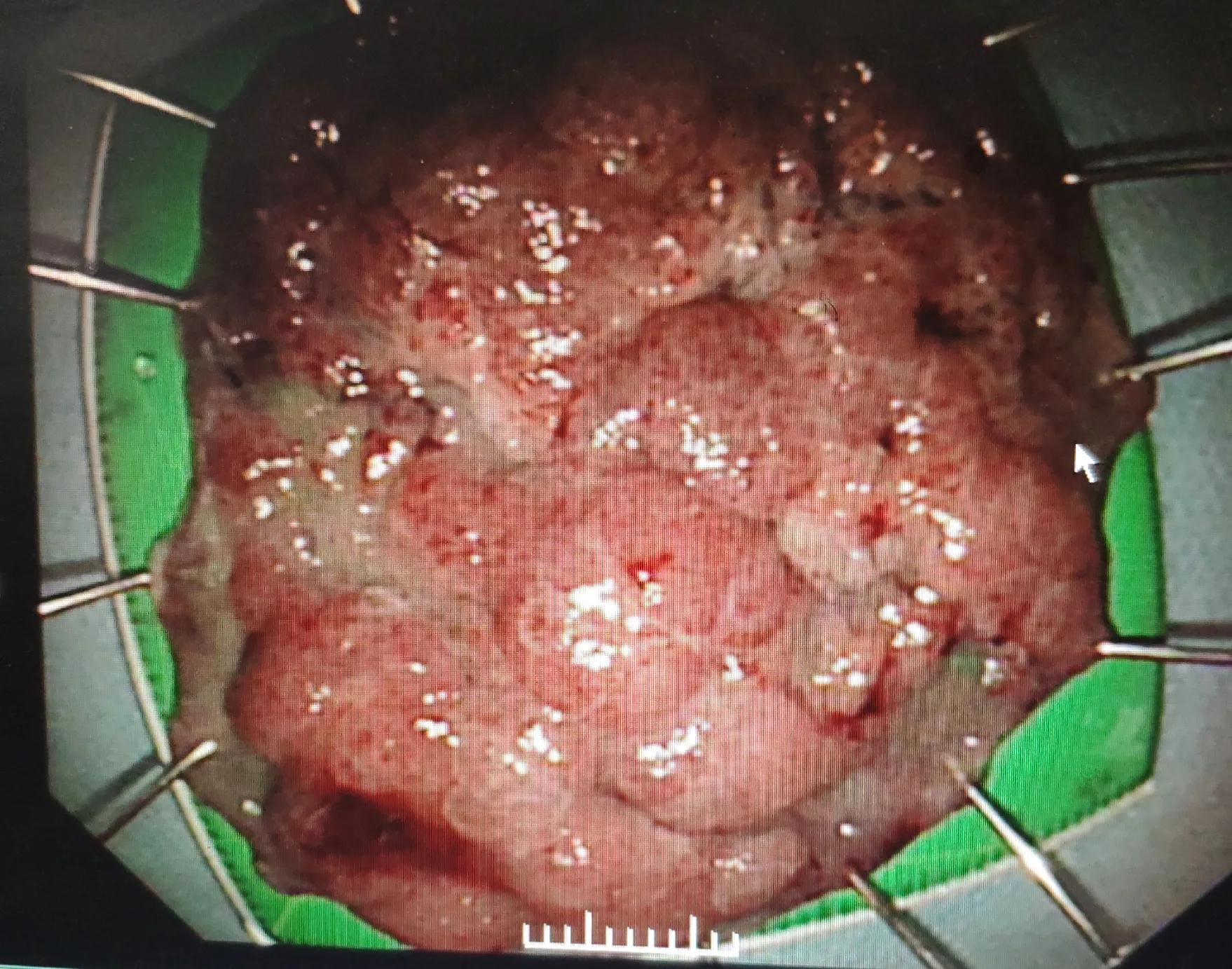
送到病理科的内镜下黏膜剥除标本,大头针固定平展
(切片见下图)
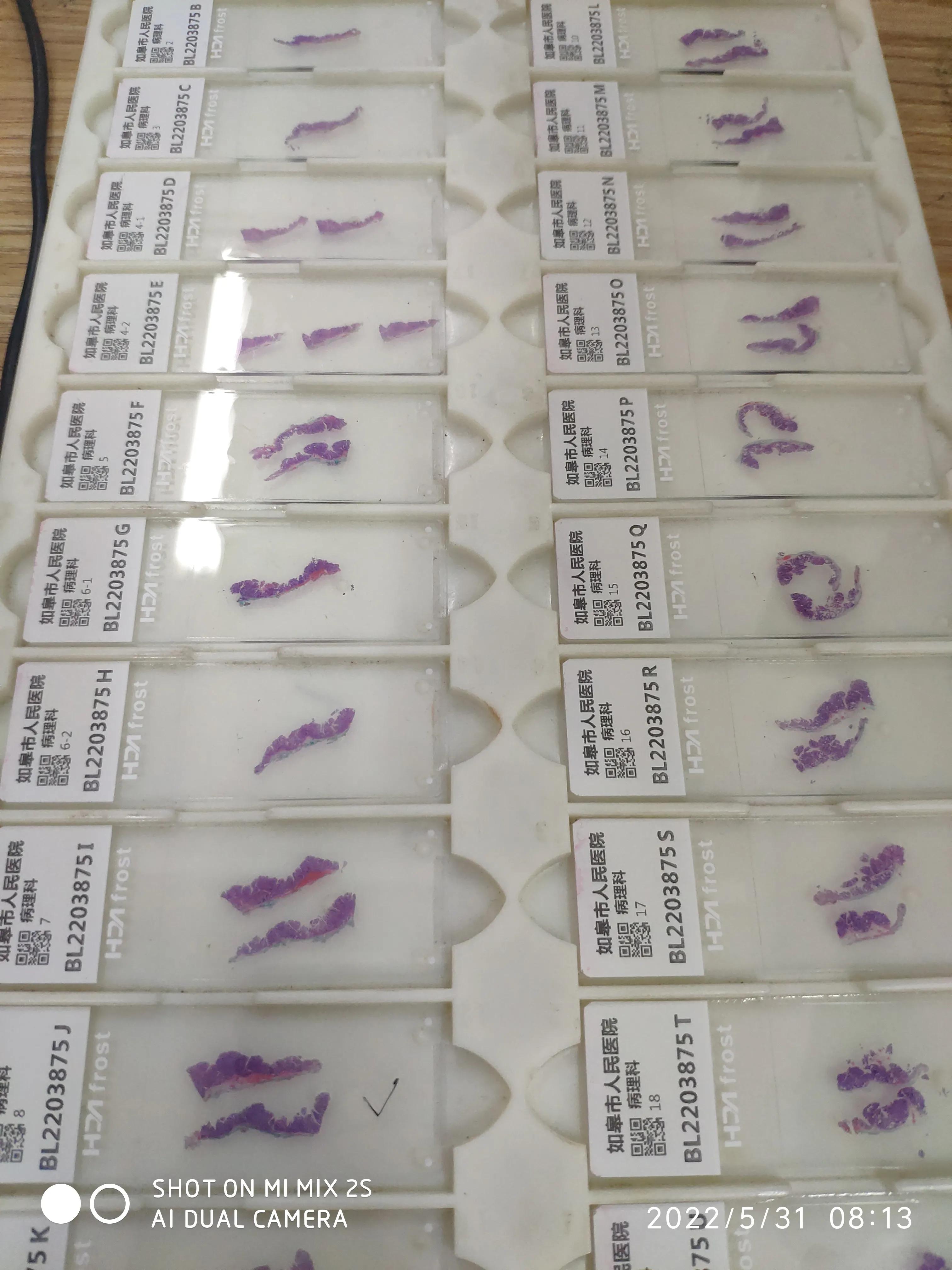
切片22张,组织条33块
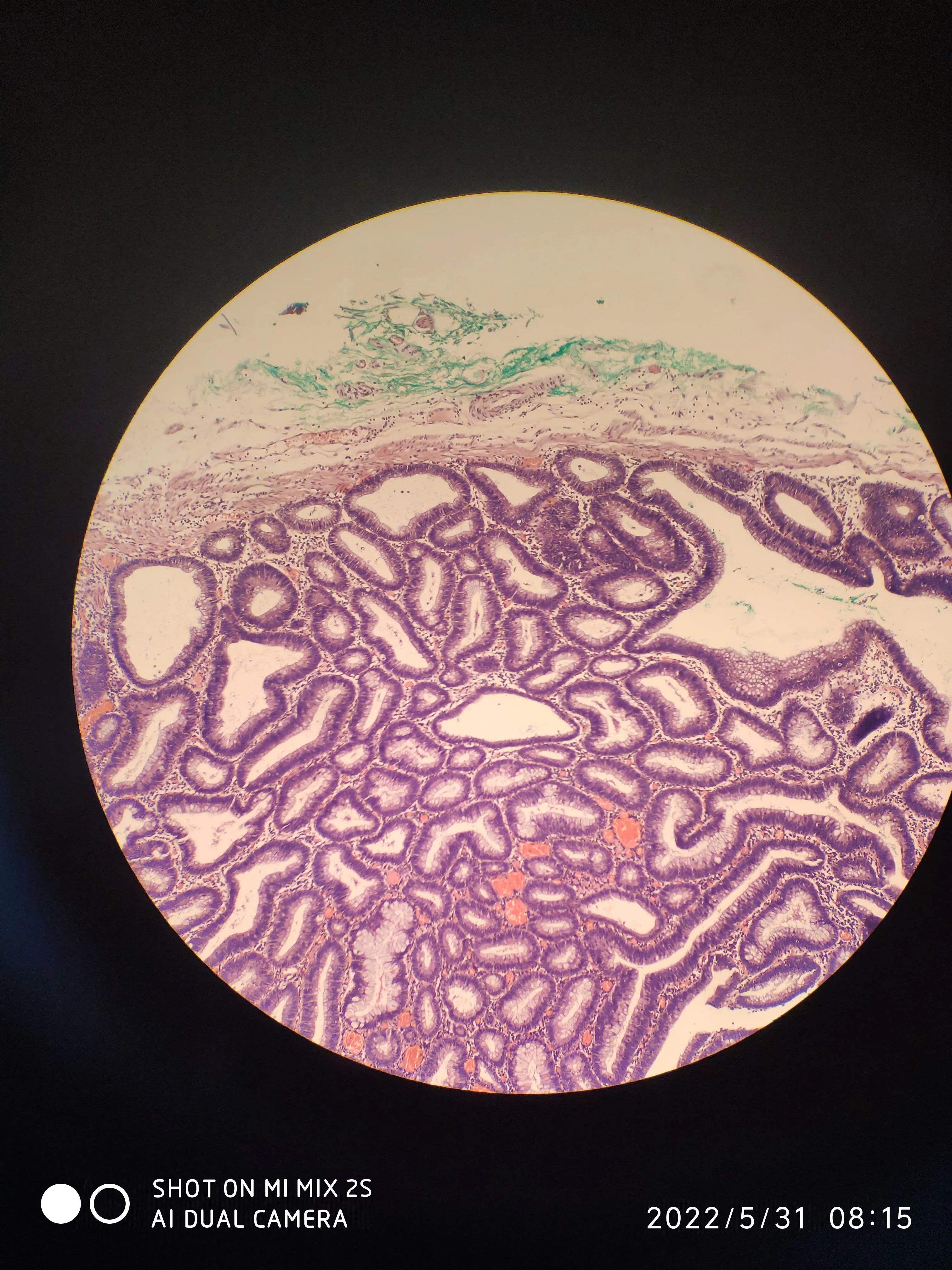
病变边缘可见到正常结肠黏膜
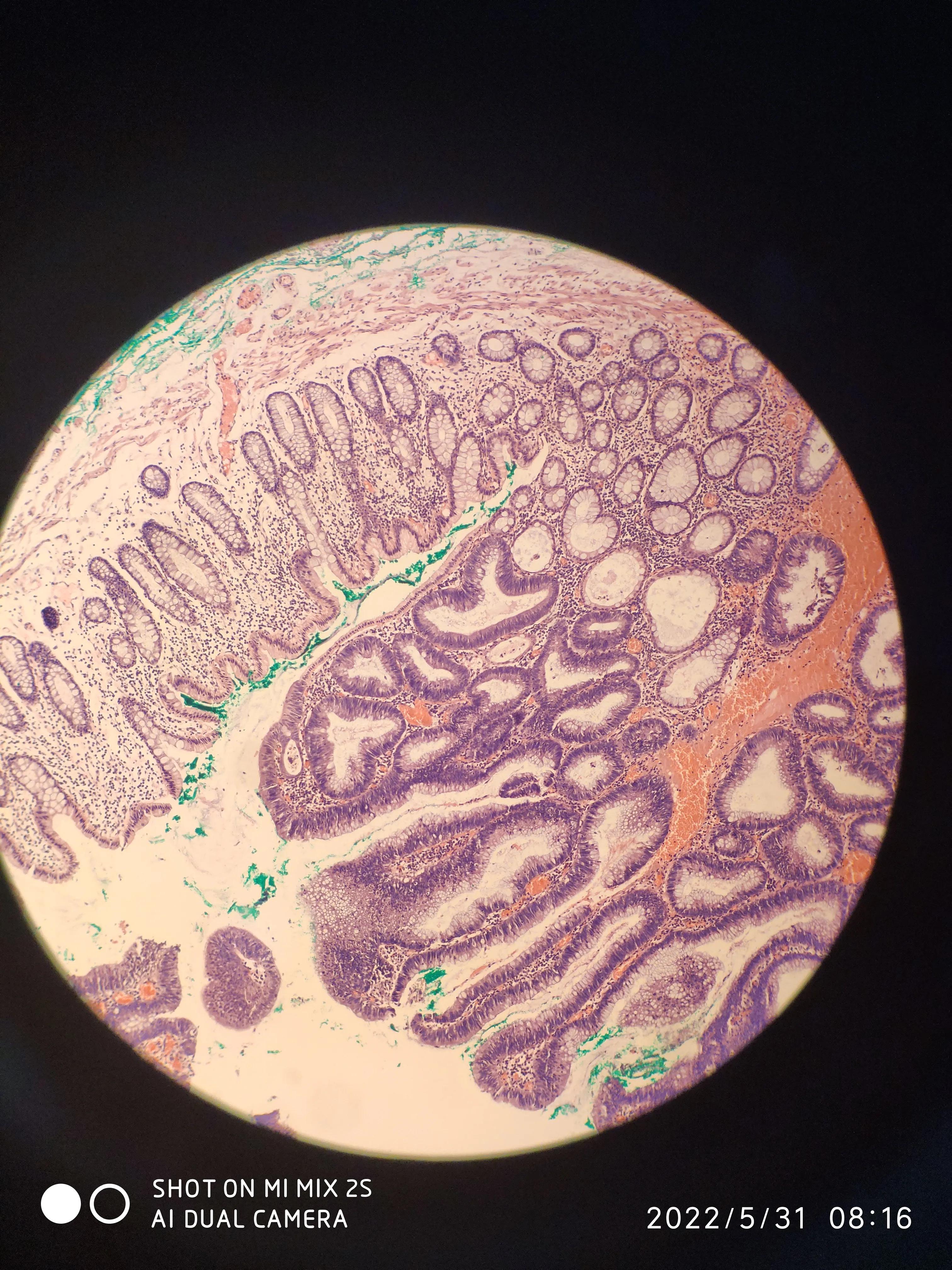
病变局限于黏膜层,底部染绿处为标本底部切缘
病理结果:直肠绒毛管状腺瘤,伴腺体低级别上皮内瘤变(平坦型腺瘤),病变紧邻侧切缘,基底切缘未病变累及。
席大爷是幸运的,术后标本未见更高级别的病变,无须后续追加手术,既完整切除了病变,又保留了宝贵的肛门,这利益于早期肠镜检查,也得益于内镜技术的进步。
ESD手术是近十多年来发展起来的内镜下手术方法,主要适用于食管、胃和结肠的黏膜病变,包括癌前病变、黏膜内癌等早期病变及平滑肌瘤、间质瘤等胃壁的病变。是对传统外科手术方式的补充和拓展,具有创伤小,恢复快的优点,易于被病人接受。但也有并发穿孔,切除不够彻底,切缘残留等不利因素,如果切缘残留,必须追加二次手术,如果有肿瘤的浸润,突破了黏膜下层,就必须追加外科手术。因此仔细进行术后标本的病理学评估是十分必要的。