
导读
造血干细胞移植患者移植后面临侵袭性真菌感染(IFD)的风险。造血干细胞移植患者需经历免疫清除、长期免疫抑制、供者免疫重建等阶段,易合并各种感染,患者在移植后第1个月内IFD发生率迅速增加。陆军军医大学新桥医院的张曦教授于2月27日,在二场“天之擎”名家讲坛中为大家介绍了造血干细胞移植后如何抗感染治疗,以下是详细内容。


张曦 教授
主任医师、教授,博士(后)导师
陆军军医大学新桥医院血液病医学中心主任
长江学者特聘教授
中国人民解放军血液病中心
重庆市医学重点学科
重庆市重点实验室
重庆市人工智能细胞影像工程研究中心
重庆市血液内科医疗质量控制中心
中华医学会血液学分会常务委员
中国病理生理学会实验血液学专委会常务委员
重庆市医学会血液病专委会主任委员
中国医师协会血液科医师分会常务委员
中国抗癌协会血液肿瘤专委会常务委员
中国肿瘤青年科学家奖获得者
重庆市学术技术带头人
重庆市首席医学专家
首批重庆市医学领军人才
全军学科拔尖人才
重庆市科技创新领军人才
造血干细胞移植是血液恶性疾病的最佳治愈手段之一。近年来欧美和中国造血干细胞移植数量呈不断增长趋势。中国自2008年1月1日至2016年6月30日期间,共报告了21884例造血干细胞移植。异基因造血干细胞移植(allo-HSCT)是中国常用的移植方式,占80%以上。allo-HSCT的免疫抑制更强,因此感染处置相关问题显得更加重要。感染问题的防控决定了移植是否成功,甚至会影响患者的生命,需要引起重视。
移植后侵袭性真菌感染的流行病学特点和临床特征
移植不同时间段的感染病原体不同。allo-HSCT患者侵袭性真菌感染(IFD)发生率为27.3%,中位感染时间为100天,移植后31天至1年内发生的真菌感染占62.9%。真菌感染可发生于移植任何时间段,allo-HSCT患者移植后100天、6个月和1年IFD的累计发病率分别为7.9%、5.8%、12.6%。真菌感染发生和地域也存在一定联系,中国南部地区相对更加潮湿,移植后真菌感染的发生率也更高。
CAESAR研究是中国第一项大规模的IFD的多中心、前瞻性、观察性研究,共入组1401位接受HSCT的患者,结果显示6个月后allo-HSCT患者IFD发生风险显著高于auto-HSCT患者。此外,研究发现出现慢性排斥反应的移植患者真菌感染时间可能更长。不同供体来源的allo-HSCT患者发生IFD的风险也存在较大差异,HLA相合非血缘供体和亲缘半相合供体的确诊和临床诊断IFD发生率显著高于HLA全相合亲缘供体。IFD是血液系统恶性肿瘤患者死亡的重要原因之一,移植相关的死亡患者中18.6%与IFD相关。HSCT后确诊、临床诊断、拟诊IFD患者的生存概率明显低于未怀疑IFD者。
HSCT患者合并IFD时的最常见致病菌是念珠菌和曲霉菌。侵袭性曲霉病由吸入鼻窦及呼吸道曲霉的孢子引起,多发生在移植后2-3周,或3-4个月,同时有排异反应,慢性排异反应或CMV感染者IA可发生于移植6个月后。侵袭性念珠菌病来源于胃肠道定植菌,大多发生于移植后2-3周。曲霉菌是HSCT受者真菌感染的最常见病原菌,曲霉菌中又以烟曲霉最多见,占56%。造血干细胞移植后真菌多通过肺部进入人体,因此真菌感染的最常见部位为肺脏,占69.9%。
allo-HSCT患者发生IFD的危险因素包括非血缘供体移植、粒缺持续>14天、接受CD25单抗免疫抑制及治疗、合并糖尿病和未接受抗真菌预防治疗,IFD的风险主要受免疫抑制状况影响。造血干细胞移植患者合并真菌感染的预后相对较差,其中移植后早期真菌感染患者的OS较晚期真菌感染明显更差,移植后霉菌感染患者OS较念珠菌感染更差。
移植后侵袭性真菌感染的诊疗进展
IFD的诊断主要采用1,3-β-D葡聚糖检测(G试验)和半乳甘露聚糖检测(GM试验)。联合多种检测手段有助于提高诊断精确性,肺泡灌洗液GM试验+血标本G试验和肺泡灌洗液GM+PCR作为检测手段阳性预测值和阴性预测值均可达90%。
当检测结果不一致时,需进行反复检查,通过临床技能综合判断,以获得最佳诊疗。当临床出现典型影像学改变而G/GM试验均为阴性时,需拟诊IFD,进行抗真菌治疗。当临床出现G/GM试验阳性证据而影像学缺乏特征性改变时,需进行早期抗真菌治疗。张曦教授强调了治疗背景的重要性,表示不应该拘泥于指南,需要根据治疗背景综合判断。
IFD的诊断标准和抗真菌治疗策略如下图所示:
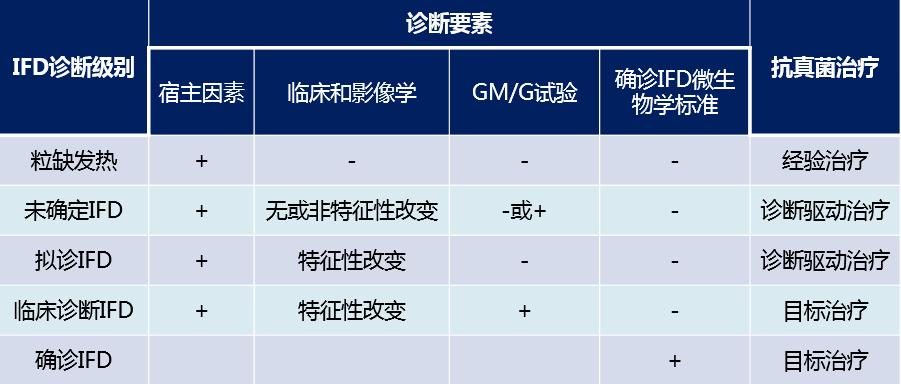
相关临床指南明确指出IFD高危因素患者应行抗真菌预防治疗。HSCT治疗患者接受预防治疗能显著降低IFD发生和系统性抗真菌药物治疗的使用,具有IFD高危因素患者应行抗真菌预防治疗。临床指南还明确推荐经验性治疗用于IFD高危患者,药物一般选择覆盖曲霉菌的广谱抗真菌药物,可选择卡泊芬净。
HSCT患者最常用的IFD预防和治疗用药为唑类药物。然而随着唑类药物的广泛应用,念珠菌对唑类存在较高的交叉耐药率。*唑三**类药物与HSCT患者常用的免疫*制剂抑**之间也存在较高的相互作用发生率。而棘白菌素在毒性/药物相互作用方面的优势尤其适合HSCT患者。其中卡泊芬净的有效率较高,毒副作用小,与其他药物相互作用较少,使用比较安全。卡泊芬净的抗菌谱能够有效覆盖念珠菌属和曲霉菌属,对念珠菌属抗菌活性最高,为一线治疗药物。
卡泊芬净在移植后侵袭性真菌感染中的应用
国内外临床指南在IFD的预防治疗、经验性治疗、诊断驱动治疗和目标治疗中均推荐使用卡泊芬净。卡泊芬净具有对念珠菌包括非白念的敏感性高,对多种曲霉均具有良好的敏感性的优点。卡泊芬净对唑类耐药念珠菌也依然保持高度敏感。此外,卡泊芬净药物相互作用和毒性反应少,适于HSCT的预防和治疗。目前HSCT治疗患者的初级预防和再次预防的治疗方案均推荐使用卡泊芬净。
疗效方面,卡泊芬净再次预防恶性血液病HSCT患者IFD的疗效确切。接受卡泊芬净再次预防的患者IFD复发率和复发性IFD相关死亡率均显著低于未接受再次预防的患者。卡泊芬净经验性治疗持续发热或粒细胞减少HSCT患者的疗效与脂质体两性霉素B相当,安全性更优。此外,卡泊芬净用于念珠菌血症的疗效确切。北京安贞医院2005年5月-2009年12月对35例接受卡泊芬净治疗患者的疗效和安全性进行了评估,结果证实卡泊芬净治疗念珠菌血症有效且安全。
卡泊芬净单药治疗可作为IA有效的一线治疗选择。联合治疗方面,研究发现卡泊芬净联合伏立康唑挽救治疗IA显著延长患者生存,降低死亡风险。卡泊芬净联合脂质体两性霉素B挽救治疗IA疗效也与联合*唑三**类相当。目前ECIL-6推荐卡泊芬净作为血液病患者念珠菌血症一线用药、曲霉菌感染一线用药及挽救治疗药物,而AGIHO 2017指南也推荐卡泊芬净用于不明原因发热中性粒细胞减少患者的经验治疗。
张曦教授在直播最后总结道:中国的allo-HSCT比例非常高,面对造血干细胞移植数量的不断增加,应当充分重视移植后真菌的预防和治疗。造血干细胞移植是一个复杂的系统工程,不要让医生、患者和家属一起付出努力因为真菌感染而付之东流。

