
65岁的Ella一直在接受醋酸环丙孕酮(CA)进行治疗,然而近一年来却出现了乏力、注意力不集中、视觉功能障碍等症状,就医检查后竟然在脑子里发现了巨大的嗅沟脑膜瘤伴视交叉症,除此外,Ella眼科检查症状均正常。通过密切的成像和眼科监测来延长观察期,并建议Ella停止CA治疗,然而令人惊讶的是,再停止CA后5个月和13个月进行的MRI证实肿瘤体积明显而持久地减少,在13个月进行的最终MRI扫描中从基线的69平方厘米减少到35平方厘米!

醋酸环丙孕酮停药前(a和b)和18个月后(c和d)视神经与肿瘤之间的关系。
以上案例来自于INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)颅底手术委员会成员、法国巴黎Lariboisiere医院神经外科主席Sebastien Froelich教授在其《Regression of Giant Olfactory Groove Meningioma and Complete Visual Acuity Recovery after Discontinuation of Cyproterone Acetate》论文中再次记录了醋酸环丙孕酮(CA)与脑膜瘤治疗的相关案例,更进一步证实了两者之间的关联性。


除了CA和脑膜瘤的生长有关联,也有相关案例表明脑肿瘤放疗也可能导致新发脑膜瘤生长,一名43岁的男性因突发剧烈头痛伴恶心呕吐送医治疗,7年前他曾因为催乳素垂体瘤行经鼻蝶窦手术,术后予于放疗。没想到CT及MRI检查后竟发现左颞叶脑膜瘤并卒中。新发的脑膜瘤和7年后的放疗治疗有关吗?
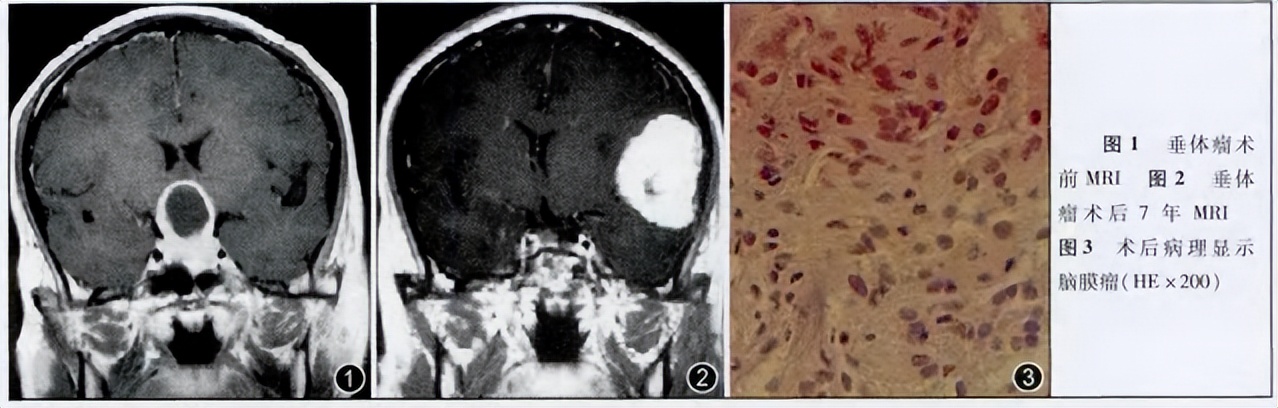
脑膜瘤,作为仅次于胶质瘤居于颅内肿瘤第二位, 究竟都有哪些高危因素?不幸罹患脑膜瘤的很多患者都会有这个疑问,为什么自己会得脑膜瘤呢? 更有患者无症状偶然体检查出脑膜瘤,明明什么症状都没有,为什么还是长了脑膜瘤?以及脑肿瘤放疗后真的会诱发继发性脑膜瘤生长吗?……今天INC科普系列,给大家解答以上疑问。
为什么会得脑膜瘤?
脑膜瘤的高危因素有哪些?
脑膜瘤危险因素包含多方面,有研究对脑膜瘤发展得因素进行了深入了研究,讨论了脑膜瘤潜在病因学因素。相关研究整理了脑膜瘤几大危险因素,分别为:致电离辐射因素、遗传倾向性因素、荷尔蒙激素因素、其他因素。详情如下:
01
致电离辐射——暴露于电离辐射是脑膜瘤最重要的获得性危险因素
与散发性脑膜瘤相比,放射诱发的脑膜瘤具有更高的多重性和非典型性发生率。在各种情况下,长潜伏期后脑膜瘤的风险增加已被证实。

1、恶性肿瘤的放射治疗–治疗性使用辐射可能导致中枢神经系统(CNS)暴露,这可能是治疗的直接后果,也可能是偶然暴露。这一点特别重要的临床情况包括:
•中枢神经系统原发性恶性肿瘤的放射治疗
•头颈部肿瘤的放射治疗
•预防性颅脊髓照射预防中枢神经系统复发作为急性白血病或其他恶性肿瘤治疗的一部分
虽然与放射治疗相关的绝对风险尚不清楚,但在许多情况下潜伏期超过20年。流行病学研究的长期随访观察到,即使在几十年后,发病率仍在继续上升,在年轻患者中接受治疗的风险可能最高。在一个超过4000名儿童癌症幸存者的队列研究中,40岁时脑膜瘤的累积风险为5.6%。初始癌症诊断时年龄小于5岁的患者累积发病率最高(10%);其他风险因素包括女性和辐射剂量的增加。一项规模较小的研究发现,在童年时期接受颅骨辐射后,40年内脑膜瘤的累积发病率为12%。
研究表明脑膜瘤最主要的相关因素是颅内放疗,但放疗的方式、放疗区域、何时开始治疗后的监控期都没有明确的规范。近期文献报道显示,继发性脑膜瘤的发生率随放疗剂量加大而升高,但每Gy(放疗剂量单位)增加的风险(odds ratios),即EOR/Gy,范围很宽,达1.06~5.1。而关于儿童肿瘤期间化疗对脑膜瘤影响的样本过少,放化疗之间是否相互影响亦无定论。综上所述,脑膜瘤是否和放射疗法的剂量,放射方式和之前化疗相关,放化疗之间是关联,治疗时间和继发性肿瘤的发生概率等之间是否有因果关系尚不明确。
2022年10月6日,多国团队合作在 JAMA Oncology 上发表题为 Pooled Analysis of Meningioma Risk Following Treatment for Childhood Cancer 的研究论文,阐明儿童肿瘤幸存者继发脑膜瘤的相关因素。

研究为跨国合并分析,儿童肿瘤患者诊断年份横跨1942~2000年,随访至2016年。研究着重分析了放疗剂量和区域、化疗药物甲氨蝶呤(methotrexate)髓鞘内注射及全身性给药方式与脑膜癌发生率的相关性。
研究一共分析了1011个病例,其中包含实验组273例继发性脑膜瘤和738例对照(如下表)。实验组的多数病例原发性肿瘤是神经系统肿瘤(CNS,56%),而对照组为白血病(15.7%),两组间原发癌症诊断年龄和初诊后随访期限无统计学差异。由于原发性癌症的系统不同,两组接受放疗、髓鞘内化疗的比例有所差别,因为随着1970年后放化疗疗法的进展,超过20 Gy剂量联合甲氨蝶呤的比例上升。放化疗的剂量、年龄和原发癌症发现年龄无关联。
2、偶然辐射暴露–在许多其他临床环境中,已经观察到辐射与脑膜瘤的后续发展之间的关联:

•头癣 ——直到20世纪50年代,低剂量辐射被用来治疗头癣。一项对超过11,000名接受头癣治疗的儿童的分析发现,脑膜瘤的发病率增加了7倍,平均潜伏期为36年。
•牙齿x光片 ——几项研究报告称, 频繁的牙齿x光片会增加患脑膜瘤的风险 。在多项研究中,报告的风险最高的是多次射线照相检查和儿童暴露,主要是在牙齿射线照相剂量高于当前技术的时代。
•诊断性头部计算机断层扫描(CT) —— 儿童期暴露于诊断性头部CT也可能与脑瘤风险增加有关,包括脑膜瘤 。
•原*弹子**暴露 ——在日本原*弹子**爆炸幸存者中发现脑膜瘤发病率增加。脑膜瘤发病率的增加在接受较高辐射剂量的人群和接受辐射时较年轻的人群中更为明显。
02
遗传倾向性——NF2相关神经鞘瘤病(NF2)和其他形式的神经鞘瘤病
遗传倾向性—脑膜瘤的遗传易感性在以下患者中表现得最为明显,NF2相关神经鞘瘤病(NF2)和其他形式的神经鞘瘤病。多发性内分泌肿瘤1型(MEN1)患者患脑膜瘤的风险也增加,尽管与神经纤维瘤病相比发病率较低。

NF2相关神经鞘瘤病—NF2相关神经鞘瘤病(NF2)是一种常染色体显性疾病,易患神经系统的多种肿瘤。这种疾病是由NF2(moesin-ezrin-radix in like,MERLIN)肿瘤抑制因子(NF2)基因,22号染色体上的一个肿瘤抑制基因。 大约一半的NF2患者患有脑膜瘤,并且经常出现多发性脑膜瘤。大多数脑膜瘤是颅内的,尽管硬膜内、髓外脑膜瘤也可见。
发病率随着年龄的增长而增加,一生中患脑膜瘤的风险可能高达75 %。与散发性脑膜瘤患者相比,NF2患者倾向于在更早的年龄发生脑膜瘤。与散发性肿瘤相比,NF2患者中的脑膜瘤通常不典型或未分化。
其他神经鞘瘤—在一些患者中,脑膜瘤被认为是其他形式的神经鞘瘤表型的一部分。非糖尿病患者NF2-相关神经鞘瘤病在没有双侧前庭神经鞘瘤的情况下有多个神经鞘瘤;肿瘤抑制基因的种系突变SMARCB1存在于高达50%的家族性病例和一小部分散发性病例中。
03
荷尔蒙因素——可能在脑膜瘤的发展中起作用
荷尔蒙因素—几条证据表明,激素因素可能在脑膜瘤的发展中起作用:
●与男性相比,青春期后女性脑膜瘤的发病率较高
●女性与男性的比率在生育高峰期最高,在老年人中下降
●大约三分之二的患者存在孕激素和雄激素受体,而大约10%的患者存在雌激素受体。
低剂量雌激素和孕激素—多项观察性研究探索了低剂量雌激素和孕激素暴露(如更年期激素治疗或口服避孕药)与脑膜瘤风险之间的可能关系,结果喜忧参半。一项对六项前瞻性病例对照研究(包括1600多例脑膜瘤病例)的荟萃分析发现,不断使用激素治疗与脑膜瘤风险的少量但具有统计学意义的增加相关(相对风险[RR] 1.35,95% CI 1.2-1.5)。在区分单用雌激素和雌孕激素联合治疗的研究中,雌激素(而非联合治疗)与风险增加相关(RR 1.31)。这相当于五年内每10,000名用户大约有2%的绝对超额风险。
一些(但不是全部)研究也表明吸烟的保护作用和较高体重指数(身体质量指数)的风险增加,这两者都可能通过其对内源性雌激素水平的影响而介导。
大剂量环丙孕酮—环丙孕酮是一种抗雄激素和孕激素,随着累积剂量的增加(例如,数年内每天≥25 mg ),脑膜瘤的风险略有增加。有脑膜瘤病史的人禁用本品,如果确诊为脑膜瘤,应停用本品。
现有数据有不用于*疮痤**、多毛症、避孕或更年期激素治疗的较低剂量环丙孕酮(单独使用1-2mg或与炔雌醇或戊酸雌二醇联合使用)有患脑膜瘤的风险。作为一项预防措施,EMA建议脑膜瘤患者避免使用环丙孕酮,即使是低剂量的环丙孕酮。
04 其他因素
1、乳腺癌—— 据报道,患有乳腺癌的女性患脑膜瘤的风险适度增加,并且在有脑膜瘤病史的女性中观察到乳腺癌发病率的类似增加。这种关系是否是由于共同的激素风险因素、引起这两种疾病的其他风险因素或潜在的遗传易感性尚不清楚。
2、肥胖—— 几项大型观察性研究报告了身体质量指数和脑膜瘤之间的正相关,优势比为1.4-2.1。这种关系可能与内源性激素因素有关,因为肥胖与雌激素和其他生长因子的水平较高有关。
高身体质量指数是多种其他肿瘤的公认风险因素,包括食管腺癌、子宫内膜癌、结肠癌和乳腺癌。
3、颅脑外伤—— 几项研究分析了头部创伤作为脑瘤病因的作用,得出了相互矛盾的结果。脑膜瘤患者对头部外伤史回忆的改善可能导致了这些研究中的偏倚。
4、手机—— 其他人已经研究了手机使用和随后脑瘤发展之间的可能联系。目前,没有确凿的证据支持因果关系。然而,电离辐射的潜伏期延长表明需要更长的随访时间。
得了脑膜瘤如何治疗?
尽管大多数脑膜瘤为良性,但其位于颅腔内,与脑组织关系密切,所以,脑膜瘤仍然可导致患者出现严重的并发症、或死亡。脑膜瘤治疗应以手术全切为治疗目标,根据术中情况可接受次全切以保护神经功能,然后定期复查观察残余肿瘤,如果肿瘤小可以选择立体定向放射外科治疗(SRS),若肿瘤增大并出现神经功能缺损症状,应再次显微手术切除肿瘤。关于脑膜瘤的治疗重点,INC总结以下关键几点:
1. 得了脑膜瘤一定要做手术么? 是否必要手术并非仅仅取决于肿瘤本身!还需考虑症状病史、肿瘤具体位置、大小、和周围神经血管关系。更关键的因素是对肿瘤切除程度、术后并发症以及治疗预期的综合评估。
2. 脑膜瘤治疗:手术还是伽马刀? 对于生长或有症状的脑膜瘤,无论肿瘤级别是高是低,都应以手术治疗为首选,理论上手术切得更多,更能有效避免肿瘤复发。
3. 脑膜瘤治疗能等吗? 脑膜瘤一旦不治疗,肿瘤长大后与周边神经和脑组织关系越来越暧昧不清,很多医生手术也无法将安全全切肿瘤。
4. 脑膜瘤术后多久会复发? 如果切不干净,短则3个月到半年,长则1年到3年就会复发,因此肿瘤切除率决定着肿瘤复发和预后。