昨日2019年男子篮球世界杯分别在北京、上海、广州、深圳、南京等8个国内城市拉开帷幕。作为资深的篮球爱好者,我们一定不会错过这场篮球盛宴。话说这两年篮球界内不是很太平,熟悉NBA的篮球迷们这两年听到的最多的词汇莫过于——跟腱断裂。跟腱断裂真的很严重吗?基本上所有的竞技体育运动员心里都清楚,一旦跟腱出现断裂,他的运动竞技水平可能会出现断崖式滑坡,甚至就此终结运动生涯。作为让无数运动员抱憾终身的疾病,您了解它吗?今天我们来讲一讲跟腱断裂。

什么是跟腱?
跟腱,是人体最强大的肌腱之一,比目鱼肌和腓肠肌下端汇合形成跟腱,附着于跟骨后。这些肌肉收缩,与胫骨后肌和腓骨长短肌的收缩一起,引起踝关节的运动。大部分跟腱的疼痛和跟腱断裂发生在腓肠肌-比目鱼肌复合体血供最差的位置,即跟腱附着点上方2-6cm。其实我能承受很大的张力,在日常的生活中很少发生断裂。近年来,由于体育运动及群众性文艺活动的广泛开展,跟腱断裂的发生逐年增多,其中以篮球、体操运动员及武打演员更为多见。

跟腱断裂的病因与病理是什么?
病因根据受伤机制得不同,一般分为两类:
1. 直接外伤:利器切割伤或是跟腱处于紧张状态时,受到外力的打击导致断裂,
2. 间接外力:运动中的跟腱断裂,多属于这一类的原因导致。不少学者认为,跟腱本身多先有疾病或受伤,再因另一次的牵扯而发生断裂。以运动员为例,长期大量的运动,使跟腱反复轻微损伤可以引起跟腱退变。在跟腱附着点上方2-6cm处的血供相对不足可能妨碍充分愈合。尽管肉眼常常看不到炎症表现,但可能发生和炎症所见相似的临床体征,如肿、热及痛。损伤的跟腱会钙化、增厚、无弹性及纤维化。当已经变弱的或退变的跟腱承受突然的剪应力时(例如篮球运动时爆发式跳跃、变向等动作)就会发生断裂。
跟腱断裂后的临床表现和体格检查有哪些?
在剧烈体育活动中,突然施力于跟腱时会发生跟腱断裂。许多患者感觉像是踝关节后面有被踢或棒击感。一些人听到"啪"的声响,并感到严重急性疼痛,但无痛并不能排除跟腱断裂。落地后随即足踝运动失灵,不能站立或行走,小腿部位出现疼痛或伴有麻木,发胀感。
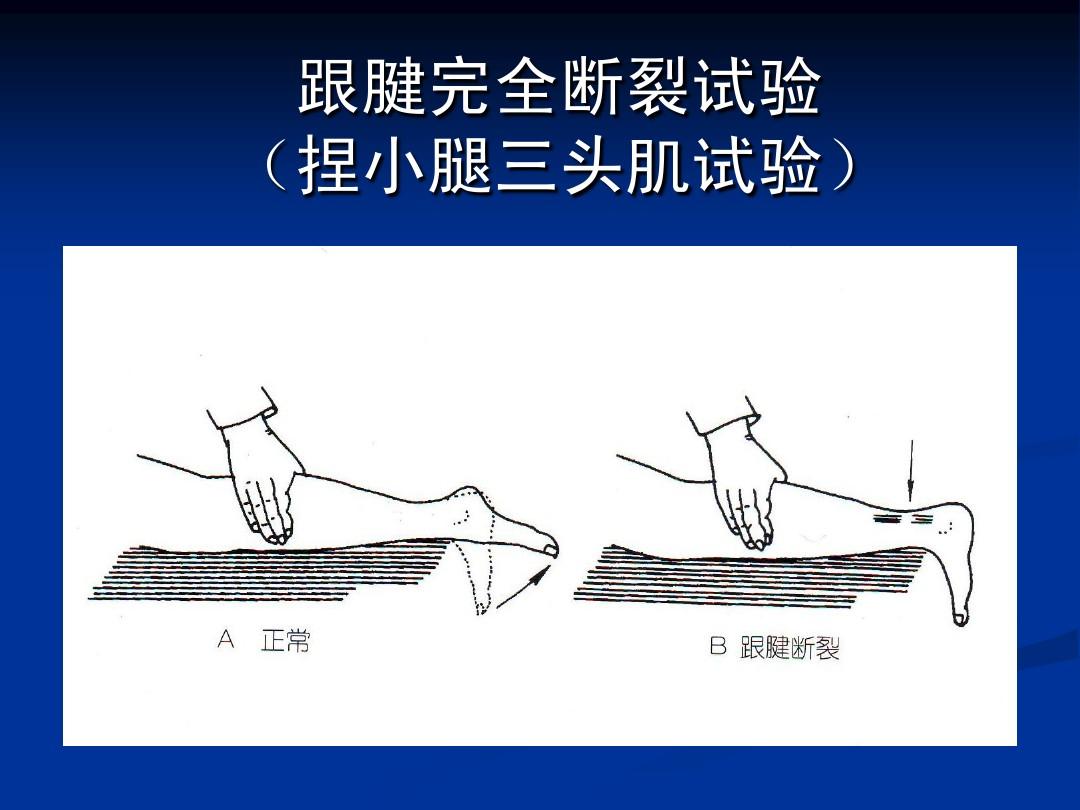
检查时,患者俯卧并将脚悬于检查床边。检查跟腱区是否有瘀伤(踝部皮下淤血提示骨折、扭伤或跟腱断裂)、肿胀和足力线不良。触诊跟腱是否有压痛、增厚或缺损,要认识到水肿或血肿可能掩盖此类跟腱缺损。腓肠肌挤压或Thompson试验是能够准确检查跟腱完全断裂的方法。检查时患者俯卧并将脚悬于检查床边,也可以跪在椅子上。医生在挤压腓肠肌肌腹的同时观察跖屈。挤压腓肠肌时无跖屈,则检查为阳性,表明跟腱断裂。腓肠肌挤压试验是比无法跖屈更加可靠的判断跟腱断裂的征象,因为患者可能使用辅助肌肉(例如胫骨后肌、腓骨肌)进行跖屈。一项关于174例临床诊断为单侧跟腱完全撕裂的患者及28例单侧跟腱可疑撕裂但实际无跟腱撕裂的患者的病例系列研究显示,以磁共振成像(magnetic resonance imaging, MRI)或超声作为金标准,Thompson试验敏感性为96%,特异性为93%。
跟腱断裂诊断需要的影像学检查有哪些?
跟腱断裂可以单纯通过临床检查做出诊断,但超声能够实现床旁快速确诊。此外,动态超声能够显示踝关节运动时跟腱断端是否能够互相接触。如果不能,这是需要手术修复的强力指征。
当怀疑跟腱断裂且无高质量诊断性超声可用的情况下是首选磁共振检查。磁共振(MRI)在检查跟腱部分撕裂时可以提供更多的解剖细节和更高的准确性。

跟腱断裂后如何治疗?
1. 初步处理:跟腱断裂的初步处理包括局部冰敷、镇痛药(对乙酰氨基酚和/或NSAIDs)、休息(即借助拐杖不负重)、跖屈一定角度固定踝关节及转诊至骨外科医生。
2. 非手术治疗:长腿石膏将踝关节固定于自然跖屈位8周,再垫后跟走路4周。
3. 手术治疗:运动中造成的跟腱断裂,跟腱多呈"马尾样",断端参差不齐,因而,其修补的原则是断端纤维重叠,稍加缝合,同时用腓肠肌肌腱瓣加固。术后需长腿石膏固定3周,短腿石膏固定3周,术后4周开始足踝的功能锻炼,术后7周开始跟腱靴保护下行走,术后4-5个月进行踮脚尖、慢跑,术后6月恢复运动。
针对运动员及演员,一般还是建议手术治疗方案。因为手术治疗可以降低跟腱再断率(目前研究表明,手术修复的再断率约为:5%,而保守治疗的再断率约为:12%),保留更多的小腿三头肌的肌力。通过手术,可以准确的掌握好缝合后跟腱的松紧度,避免他们完全丧失运动、演出寿命。手术一般需要停止工作2-3个月。运动员恢复体育运动的时间一般为3-6个月。
需要强调的是,不管是保守治疗还是手术治疗,后期康复治疗至关重要,对于跟腱断裂的患者,一定要在正规康复医师的治疗下,进行系统、安全、有效的康复锻炼,保证跟腱和踝关节的功能。
如何预防跟腱断裂的发生?
1. 在进行任何剧烈运动前,进行合适的动态热身非常重要。一项对新步兵的前瞻性观察研究结果提示进行这样的热身和避免寒冷天气训练能够减少跟腱断裂发生的风险。
2. 许多临床医生认为肌肉力量或柔韧性不平衡使某些运动员易于受伤,将在训练后进行拉伸或将热身活动纳入到跟腱损伤预防方案中是合理的。常用方法包括在手臂支撑墙壁时拉伸腓肠肌和比目鱼肌,或使用拉伸带使足背屈。
3. 肥胖患者应该努力减肥以减轻下肢负担。
4. 对于需要使用氟喹诺酮类治疗的运动员或活动量较大的患者,采取预防措施减少跟腱病或跟腱断裂风险是合理的。开始首剂氟喹诺酮类药物时,运动员应该减少训练量及训练强度,并在抗生素疗程期间维持这种低训练量和强度。指导氟喹诺酮类药物治疗完成2-4周后才允许进行高强度训练或冲击性活动(如短跑、跳跃、全速对抗训练或比赛)。
5. 避免突然增加锻炼或活动。当您进行一项新的锻炼或活动时,请缓慢开始。随着时间推移,您可以进行强度更大的、持续时间更长的锻炼。
6. 穿适合您进行的锻炼或活动的运动鞋或鞋子。
总结与推荐:
●运动中的跟腱断裂,属于间接外力导致的损伤。不少学者认为,跟腱本身多先有疾病或受伤,再因另一次的牵扯而发生断裂。以运动员为例,长期大量的运动,使跟腱反复轻微损伤可以引起跟腱退变。在跟腱附着点上方2-6cm处的血供相对不足可能妨碍充分愈合。尽管肉眼常常看不到炎症表现,但可能发生和炎症所见相似的临床体征,如肿、热及痛。损伤的跟腱会钙化、增厚、无弹性及纤维化。当已经变弱的或退变的跟腱承受突然的剪应力时(例如篮球运动时爆发式跳跃、变向等动作)就会发生断裂。
●检查应该包括触诊跟腱是否有压痛、增厚或缺损。通过触诊观察跟腱连续性,注意水肿或血肿可能会掩盖跟腱缺损。
●腓肠肌挤压试验(即Thompson试验)是能够准确检查跟腱完全断裂的方法。很多肌腱完全断裂的患者能够行走。跟腱断裂后,患者可以出现无法踮脚尖的情况。
●彩超及磁共振检查是用于帮助诊断跟腱断裂的准确检查方法。
●跟腱断裂建议采用手术修复治疗。这个建议适用于高度重视恢复到伤前水平活动能力并愿意接受较高治疗并发症发生率的运动活跃患者。不做运动的患者及不愿意接受较高的并发症发生率的患者可以选择非手术治疗。相比切开修复,经皮手术修复可能减少术后伤口感染率。对于术后患者及选择非手术治疗的患者,早期活动和功能康复可以提高功能及生活质量,且不影响愈合。
●多种干预措施可以减少跟腱断裂的风险。
感谢您的阅读,如果您认为我的科普对您有所帮助,动动小手点个赞和关注,如有疑问也可以留言,共同讨论。如果大家想了解哪一个疾病,也可以留言告诉我。您的关注,是我奋勇前行的动力!
#青云计划# #健康真探社# #清风计划#主题健康周# #健康早班车#
参考文献: Akali AU, Niranjan NS. Management of bilateral Achilles tendon rupture associated with ciprofloxacin: a review and case presentation. J Plast Reconstr Aesthet Surg 2008; 61:830. Sode J, Obel N, Hallas J, Lassen A. Use of fluroquinolone and risk of Achilles tendon rupture: a population-based cohort study. Eur J Clin Pharmacol 2007; 63:499. Corrao G, Zambon A, Bertù L, et al. Evidence of tendinitis provoked by fluoroquinolone treatment: a case-control study. Drug Saf 2006; 29:889. van der Linden PD, Sturkenboom MC, Herings RM, et al. Fluoroquinolones and risk of Achilles tendon disorders: case-control study. BMJ 2002; 324:1306. Wise BL, Peloquin C, Choi H, et al. Impact of age, sex, obesity, and steroid use on quinolone-associated tendon disorders. Am J Med 2012; 125:1228.e23. Borman P, Koparal S, Babaoğlu S, Bodur H. Ultrasound detection of entheseal insertions in the foot of patients with spondyloarthropathy. Clin Rheumatol 2006; 25:373. Aldridge T. Diagnosing heel pain in adults. Am Fam Physician 2004; 70:332. Johnston CA, Taunton JE, Lloyd-Smith DR, McKenzie DC. Preventing running injuries. Practical approach for family doctors. Can Fam Physician 2003; 49:1101. Hartgerink P, Fessell DP, Jacobson JA, van Holsbeeck MT. Full- versus partial-thickness Achilles tendon tears: sonographic accuracy and characterization in 26 cases with surgical correlation. Radiology 2001; 220:406. Kayser R, Mahlfeld K, Heyde CE. Partial rupture of the proximal Achilles tendon: a differential diagnostic problem in ultrasound imaging. Br J Sports Med 2005; 39:838. Khan KM, Forster BB, Robinson J, et al. Are ultrasound and magnetic resonance imaging of value in assessment of Achilles tendon disorders? A two year prospective study. Br J Sports Med 2003; 37:149. Maffulli N, Sharma P, Luscombe KL. Achilles tendinopathy: aetiology and management. J R Soc Med 2004; 97:472. McLauchlan GJ, Handoll HH. Interventions for treating acute and chronic Achilles tendinitis. Cochrane Database Syst Rev 2001; :CD000232. Kearney RS, Parsons N, Metcalfe D, Costa ML. Injection therapies for Achilles tendinopathy. Cochrane Database Syst Rev 2015; :CD010960. Mayer F, Hirschmüller A, Müller S, et al. Effects of short-term treatment strategies over 4 weeks in Achilles tendinopathy. Br J Sports Med 2007; 41:e6. Beyer R, Kongsgaard M, Hougs Kjær B, et al. Heavy Slow Resistance Versus Eccentric Training as Treatment for Achilles Tendinopathy: A Randomized Controlled Trial. Am J Sports Med 2015; 43:1704.