病例资料
【一般资料】患者,25岁,
【主诉】因孕38周,发现前置胎盘2+月,于2016年7月18日入院。
【病史】孕期未规范产前检查,孕3+月开始反复阴道流血,少于月经量。孕6+月在当地医院产检发现胎盘前置状态,孕37+6周
B超检查示:中央型前置胎盘伴植入。G6P2(剖宫产2次,术中经过不详)。
检查
入院查体:T36.5℃,P99/min,R20/min,BP104/62mmHg,神志清楚,贫血貌,下腹部见横行手术瘢痕长约10cm。
产科检查:宫高34cm,腹围100cm,胎心率142/min,头先露,未扪及宫缩。
血常规:Hb83g/L,RBC3.32×1012/L。
彩超检查示:胎盘附着左、右壁及侧壁、下缘覆盖宫颈内口,前壁部分与子宫肌壁分界不清,肌层薄,局部外凸,胎盘内见数个液性暗区,较大范围者约59mm×30mm,血流信号丰富,提示中央型前置胎盘,胎盘植入,见图1。
MRI检查提示:胎盘附着于子宫中下段前后下壁,完全覆盖宫颈内口,子宫胎盘母面见血管怒张,见增粗迂曲明
显扩张血管,见图2。

图1胎盘彩超
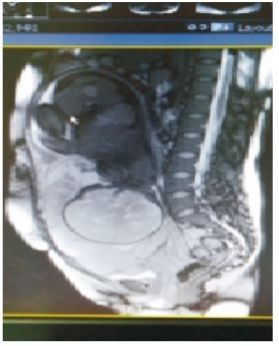
图2盆腔MRI矢状面截图
【入院诊断】:
①凶险性前置胎盘伴胎盘植入;
②G6P2孕38周,ROA;
③瘢痕子宫;
④轻度贫血。
手术治疗
完善相关检查于2016年7月19日行剖宫产终止妊娠。采用腰硬联合麻醉,术中动态监测中心静脉压及动脉血压,胎儿娩出后迅速改全身麻醉。术中见子宫及盆腹腔脏器广泛粘连,子宫前壁下段血管怒张,前壁部分肌壁缺损(18cm×7cm),大部分胎盘及粗大血管穿透子宫前壁肌层,约8cm×9cm。
止血带阻断第1步[1]:用橡胶血浆管止血带经宫旁一侧进入围绕子宫下段,确认止血带包绕于胎头下方,扎紧止血带临时阻断子宫动脉上行支血供,避开子宫前壁胎盘主要附着处,于子宫前壁宫体近宫底横行偏斜(避开宫角部分)切开子宫浆膜层及肌层,行臀牵引术,迅速娩出胎儿(胎儿娩出时脐静脉血气结果:pH7.361、乳酸1.7mmol/L,BE-4.6mmol/L),见胎盘附着于子宫中下段前壁及后壁,完全覆盖宫颈内口。子宫前壁近下段子宫浆膜层、胎盘穿透部位处见多处活动性出血。常规给予缩宫素、前列腺素、氨甲环酸等,患者血压下降立即予去甲肾上腺素泵入,维持有效生命体征。予以子宫局部湿纱垫压迫活动出血,进入血浆管止血第二步并同时多个静脉通道输血及补液。
止血带阻断第2步:迅速将子宫托出盆腔后,将原有止血带尽可能下移至子宫下段膀胱下方再次扎紧,创面大量出血、阴道流血迅速减少。行双侧卵巢动静脉子宫交通支结扎。按分步剥离胎盘法[2]人工剥离部分子宫前壁胎盘,部分切除胎盘植入的子宫前壁组织。先部分缝合子宫切口两端(约3~4cm),同时行子宫后壁排式缝合。于血浆管上方下推膀胱及分离周围粘连组织至宫颈内口,电刀间断电凝止血,活动性出血小动脉分别予以缝扎。创面无明显出血,该段时间操作控制时间约15分钟,同时观察子宫颜色无青紫等严重缺血,第二次松开子宫下段止血带(避免阻断供血时间过长引起子宫组织缺血、坏死),迅速清除宫颈内口处残余胎盘组织,此时见宫颈内口大量鲜红色血液涌出,迅速行宫颈提拉式缝合术[3],进入止血带阻断第3步。
止血带阻断第3步:将血浆管再次下移至提拉后的宫颈内口下方、近阴道穹隆部位扎紧,阻断宫颈管大量出血,于止血带上方行宫颈提拉式缝合,行子宫下段近宫颈部位排式缝合[4]、创面出血明显减少,该段多种缝合手术时间仍控制在15分钟以内,然后放松止血带,检查全部子宫创面出血情况,间断缝合部分活动出血点,留置宫腔引流管,缝合子宫切口。术中出血约4000ml,输同型红细胞悬液1700ml,血浆1070ml,冷沉淀200ml。新生儿情况良好。患者术后转ICU监护,给予去甲肾上腺素以每分钟0.1μg/kg持续泵入维持血压,将收缩压维持在110mmHg以上,并根据血压情况调整升压药剂量,予缩宫素收缩子宫、头孢呋辛+奥硝唑抗感染、抑酸、营养心肌、维持内环境稳定等对症支持治疗2天,转入普通产科治疗。
【术后】病理检查诊断:符合胎盘植入。术后第5天出院,出院时患者生命体征平稳,小便正常,子宫复旧好,阴道恶露少,腹部切口II/甲愈合,Hb88g/L。术后第43天电话随访,患者阴道少量淡红色血性分泌物,无发热、腹痛等不适,继续随访中。
讨论
因我国既往剖宫产率高,人工流产率高,随着国家二孩政策开放,凶险性前置胎盘、胎盘植入发生率明显升高。凶险性前置胎盘必须手术终止妊娠,但因胎盘大面积穿透植入,特别是胎盘主体部分主要附着在宫颈、子宫下段时,手术中可能导致快速大量失血,危及患者生命[5]。本例患者术前经MRI、超声检查评估,大部分胎盘附着在下段及宫颈,孕期未系统产前检查,患者贫血,经术前评估、术中再次核实可能瞬间大量失血至休克,患者对失血耐受较差,术前即使合理补充血液制品,也可能因失血速度过快产生严重并发症,甚至危及生命。
凶险性前置胎盘手术仍属于产科极高危手术,特别是针对大部分胎盘附着在宫颈管、同时伴胎盘植入患者,极易造成术中快速、大量出血,易出现严重并发症、甚至危及患者生命。如何控制瞬时出血速度及出血量是本次手术关键。国内外有很多止血带运用的文献报道,实际运用中取出胎儿后因子宫容积骤减,止血带位置高,胎盘剥离及子宫切口血管怒张等仍可能导致大量出血无法控制,传统止血带运用止血效果欠佳,有子宫缺血风险。本个案通过分步骤调整止血带位置、松紧,将止血带运用贯穿于整个手术过程中,分步结扎临时阻断血供配合不同手术方法实施,迅速控制创面出血,在手术视野相对清晰、患者生命体征较平稳情况下分时段完成各种止血手段间断松开血浆管,有效避免长时间阻断血供导致子宫缺血、坏死,最大限度保留子宫,减少严重并发症发生,此方法值得进一步研究。
作者:张雯文、严小丽、常青、王丹,四川省梓潼县人民医院第三军医大学第一附属医院
来源:实用妇产科杂志,2017,33(8):630-631.