
主编按语·曹新平教授
上个世纪80年代人类发明了精确放疗,从此开拓了放射治疗新的时代,放射治疗的疗效大幅提高,副作用明显减少,应用范围也有所扩展,伴生的一系列辅助技术也突飞猛进,充分验证了科学技术就是生产力,科技进展造福人类的伟大理论。
放射治疗是治疗恶性肿瘤的三大手段之一,目前治疗恶性肿瘤的手段有外科手术、放射治疗和化学治疗三种主要方法,放射治疗是其中一个重要的手段,其重要性排在第二位,大约70%的恶性肿瘤需要放射治疗。
精确放疗指的是三维调强放疗,简称调强放疗,源于上个世纪80年代,它是三维适形放疗的一种,它除了三维适型,照射野内剂量也可以根据治疗需求进行调节,包括形状和剂量的双重精确控制,因此称作精确放疗。
盆腔肿瘤放疗在调强技术的应用下,如虎添翼。宫颈癌的根治率由40%左右提高到了70%左右,副作用也明显下降,加上同期放化疗技术的使用,疗效不断上升,使以前不可治愈的绝症变成了可以治愈的疾患,造福了众多盆腔肿瘤的患者。
中山大学肿瘤医院具备了世界最先进放疗设备的所有机型,在300多位放疗工作人员夜以继日的辛勤工作下,放疗患者的人数位于世界第一,医疗技术最全面。随着精确放疗技术的不断进步,相信放射治疗的疗效会越来越好。
本期执行主编

曹新平 教授
中山大学肿瘤医院、医学博士,主任医师,主诊教授、临床大PI、中华医学会放射肿瘤治疗分会近距离治疗学组副组长、中国抗癌协会近距离放疗协作组副主任委员、中国研究型医院学会精准医学与肿瘤MDT专业委员会妇科肿瘤学组学术专家、广东省医院管理协会妇瘤MDT学组副主任委员、广州市抗癌协会放射治疗分会副主任委员、北京大学医学部客座教授。
第一期
执行主编 曹新平教授力荐: 宫颈癌的放射治疗
本文作者:欧阳翼 曹新平 中山大学肿瘤防治中心

欧阳翼
中山大学附属肿瘤医院、放疗科副主任医师、主要工作方向:妇科肿瘤放疗、广东省健康管理学会妇科肿瘤多学科协作专业委员会委员、广东省临床医学学会-肿瘤专业委员会委员、中国抗癌协会近距离放射治疗专业委员会秘书。
正文如下↓↓↓ 一、宫颈癌放疗的现状介绍
放射治疗是晚期宫颈癌最重要的治疗手段,各分期宫颈癌患者均可采用放射治疗的方式。
综合国内外报道的材料,各期宫颈癌放射治疗的5年生存率如下(引用自谷铣之主编的《肿瘤放射治疗学》2002版)

以上数据大部分来源于回顾性分析,所以主要为二维、三维放疗的放疗技术下的生存统计。而中山大学肿瘤防治中心放疗科自2010年开始对晚期宫颈癌患者进行先进的调强放疗+组织间插植后装放疗,目前的统计数据提示,108例宫颈癌I、II、III、IV期宫颈癌的2年生存率分别为92%、90.2%、88.4%、66.7%,明显高于2002版《肿瘤放射治疗学》的统计数据。虽然只是一个中等大小的样本分析,但明确提示了放疗技术的进步对治疗效果有明显的影响。
二、宫颈癌的放疗原则
各期的局部晚期宫颈癌患者可以通过放疗达到根治效果,根据目前的循证学依据,中晚期(IIA2以后)患者首选同期放化疗。放疗方面,包括外照射放疗及后装近距离放疗;应尽量采用调强放疗的外照射技术;由于肿瘤较大并有宫旁侵犯,宜采用组织间插植的后装近距离放疗以保证宫旁组织的放疗剂量。
IVB期患者为肿瘤播散至远处器官,治疗需要根据患者的病情进行个体化治疗。IVB期中腹主动脉旁淋巴结、纵隔淋巴结、锁上淋巴结转移的这部分患者,由于肿瘤仍局限在淋巴系统,其预后明显较腹膜播散,肺、肝、骨等血行转移的IVB期患者疗效好,局限于淋巴结系统的这部分患者通过适当的治疗可以得到长期生存甚至根治。因此,IVB期宫颈癌患者需要注意个体化的综合治疗,放疗目的可根据病情决定为根治性放疗或姑息性放疗(高姑息或普通姑息),同时化疗、生物治疗、对症支持治疗等也是这部分患者的重要治疗手段。
放疗禁忌症包括以下:(1)骨髓抑制:外周血白细胞总数<3×109/L,血小板<70×109/L者;
(2)急性或亚急性盆腔炎症未控制者;
(3)肿瘤广泛、恶液质或有尿毒症者;
(4)急性肝炎、精神病发作期间、严重心血管疾病未获控制者。
三、宫颈癌的放疗方法
宫颈癌的放疗方法特殊于其他病种在于,除了常规的外照射放疗之外,还需要使用后装近距离放疗。
美国国立综合癌症网络(NCCN)2012版开始明确提出,即便是调强放疗(IMRT,体外照射的一种最新技术)空前发展,能够得到与后装近距离放疗类似的处方剂量,也不能用体外照射放疗(EBRT)替代后装近距离放疗(Brachytherapy)。这是由后装近距离放疗的放射剂量学与放射生物学原理不同所决定的。体外照射的剂量学分布为相对平坦的剂量曲线,一个合格的外照射放疗计划里,肿瘤靶区内部的剂量为均匀分布,波动大部分在105%~95%之间(DVH图表现为急速跌落的陡直倒S曲线);而后装近距离放疗的剂量学分布为急速衰减的剂量跌落,放射源周边肿瘤与稍远处距离2cm左右处肿瘤受照剂量可由处方剂量的300%急速跌落至100%,放射源4cm外的部位甚至跌落至处方剂量的25%(DVH图表现为拖长尾巴的倒S曲线)。
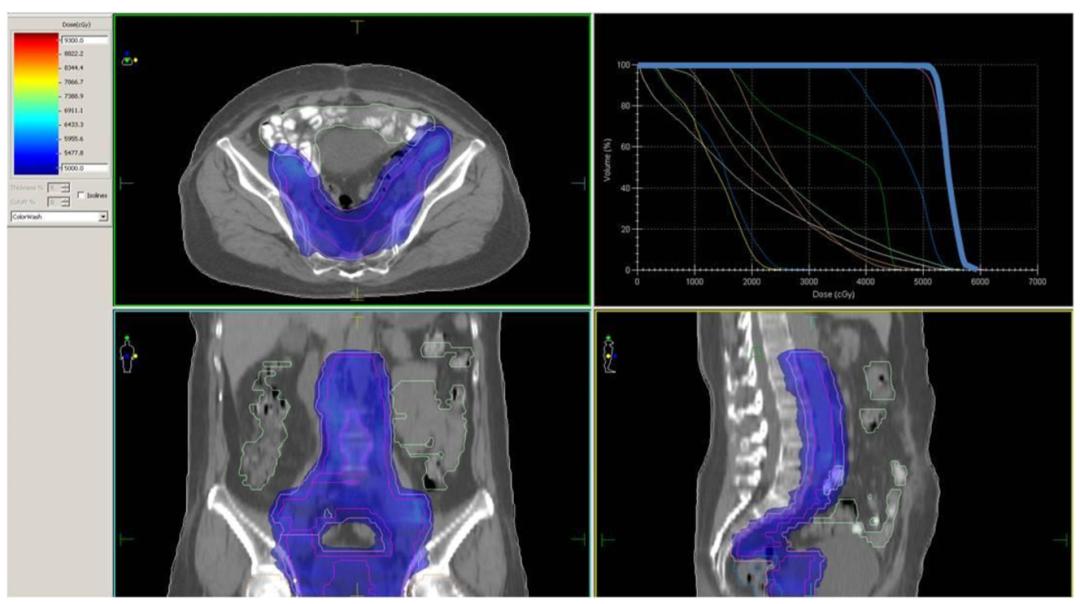
图1
图1:[标准的外照射调强放疗的剂量图及DVH图,剂量图提示:靶区内的剂量均匀分布(4500~6000cGy依次用蓝色至暗红色的彩虹色表示,靶区内部全部为均匀的蓝色,提示靶区内部剂量均匀,且都在处方要求的4500cGy上下5%范围内);DVH图为右上角的线图,横轴为受照剂量,纵轴为受照的靶区体积,靶区的线图(最靠近右侧的蓝色粗线)在4500cGy的处方剂量处形成一个陡峭的跌落,提示跌落之前的95%靶区受到4500cGy的放疗剂量,而且4500cGy以上的高剂量区域范围狭窄少于5%,最高剂量在4750cGy左右]
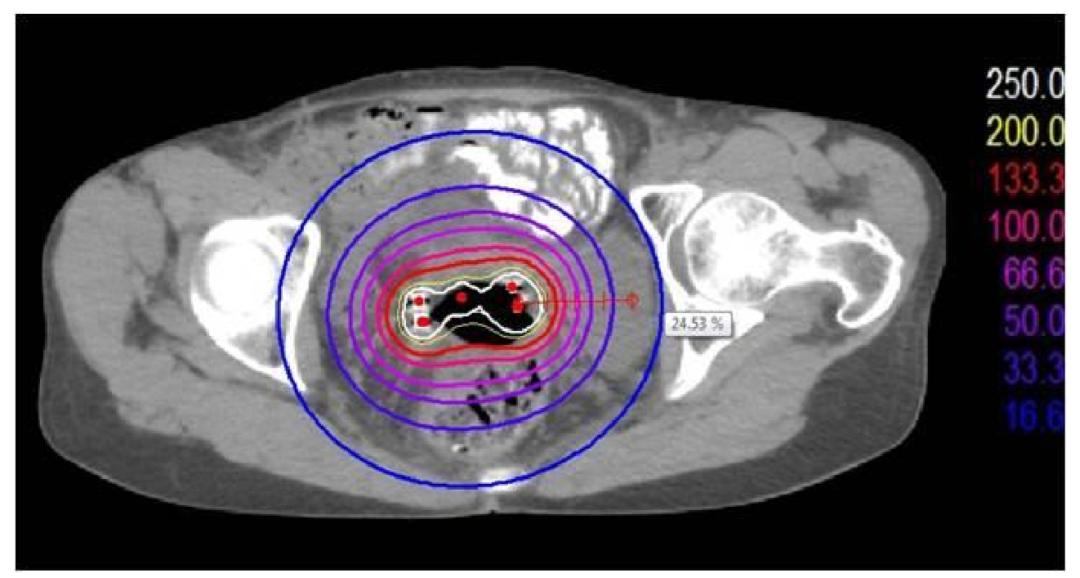
图2

图3
图2-3:[标准的近距离放疗的剂量图及DVH图,剂量图提示:组织的受照剂量与距离放射源的远近呈反比,距离放射源越近,受照剂量越高,距离放射源越远,受照剂量越低(白色圈内的红色点为放射源分布位置,10%~300%的放疗剂量依次用蓝色至白色的彩色圈表示,放射源近处的白色线圈为处方剂量的300%受照范围,距离放射源4cm以上的蓝色圈为处方剂量的10%受照范围,提示组织受照剂量可由处方剂量的300%急速跌落至10%);DVH图横轴为受照剂量,纵轴为受照的靶区体积,靶区的线图在100%的处方剂量之后拖出一个长长的尾巴,提示95%靶区受到100%的放疗剂量,但这95%靶区体积受到的放射剂量高达100%~300%,最高剂量在300%以上]
从放疗概念而言,宫颈癌的外照射放疗主要针对淋巴结引流区的预防性放疗及阳性淋巴结的推量放疗;而后装近距离放疗则针对原发病灶的推量放疗。所以两者缺一不可。
具体来说,宫颈癌的体外照射主要针对盆腔转移区,包括宫颈、宫体、子宫旁、宫颈旁、阴道旁组织,盆腔淋巴结引流区及盆壁组织,必要时包括腹主动脉旁、腹股沟、锁骨上淋巴结引流区,是整个宫颈癌放疗的基本治疗。而宫颈癌的后装近距离放疗主要针对肿瘤原发病灶,有效照射范围包括宫颈、阴道、子宫体及宫旁三角区,为宫颈癌原发灶的推量治疗,采用组织间插植的方法可以提高宫旁组织的放疗受照剂量,进而提高宫颈癌的局控率。
(一)宫颈癌的体外照射放疗
宫颈癌的体外照射主要经历了二维、三维、调强放疗的三个发展阶段;使用的机器也从深部X机改进为钴机,到现在基本被直线加速器所替代。
宫颈癌调强放疗优势在于能够在一个单次治疗中同时给予不同的靶区不同的放疗剂量,在降低正常组织受照剂量的同时,提高靶区剂量。具体而言,调强放疗主要包括IMRT及VMAT两种方式,通过众多子野来对不同的范围给予不同的放疗强度,实现针对GTV、CTV给出的不同的处方剂量,并保证肠道、膀胱等正常组织维持较低的受照剂量,从而在不增加放疗副作用的前提下,提高可见肿瘤局部的受照剂量,最终提高肿瘤控制率。
宫颈癌调强放疗流程如下:
1、治疗前准备CT扫描前,患者可采用真空袋或体膜固定。由于宫颈癌患者个体差异性大,固定技术的优缺点各有其适合的情况。总体而言,一般状况较差,伴有疼痛等不适,难以难受俯卧位的患者宜选用真空袋,以保证其治疗的可持续性及摆位的可操作性;特别肥胖,腹部脂肪较多的患者宜采用体膜固定,可以有效降低肠道放疗剂量。另外临床中还发现,如果患者在治疗中体重变化过大,真空袋固定患者的摆位误差较体膜固定患者稍小,可操作性较强。
2、CT模拟定位 CT点应取在固定的骨性体表标志处如髂前上棘,以保证其稳定性;扫描时,可以采用3~5mm的层距,建议每个病人行平扫及增强扫描,图像融合后勾画靶区。由于勾画靶区时需要严格分辨淋巴结及血管的位置,所以增强扫描更有利,但增强扫描时体内的造影剂将导致5%左右的剂量误差,导致胃肠道受照剂量增加,故建议在平扫图像上做治疗计划。
3、靶区的勾画及确定 宫颈癌的外照射放疗靶区包括肿瘤区(GTV)及临床靶区(CTV)。由于宫颈癌的原发灶可以通过妇科窥器打开并置入施源器,可以通过后装近距离放疗得到更好的疗效,所以外照射放疗的GTV仅包括可见的盆腹腔转移淋巴结及部分后装近距离放疗治疗范围之外的病灶;若为姑息性放疗,则包括可见的转移病灶。
4、处方剂量NCCN指南的宫颈癌处方剂量为:GTV 5992cGy,CTV 5040 cGy/28F。中山大学肿瘤防治中心使用该处方一段时间以后,发现这批病人放射性肠炎的比例较前明显升高(8%左右),可能与南方女性体型及体质有关,目前处方剂量已经改为GTV 6000cGy,CTV 4500 cGy/25F,经过两年多的观察发现放射性肠炎患者比例降至较二位、三维放疗时期水平5%稍低,约3%左右。

5、治疗计划的验证及确认可通过EPID或IGRT的方式来进行靶区验证,前者需要EPID设备,后者需要配置Cone-beam CT。在高级物理师及主管医生的确认后,方可执行放疗计划。
如放疗后复查影像学提示仍有淋巴结残留,可考虑继续观察,或针对淋巴结残留区域继续调强放疗推量10~14Gy。
(二)宫颈癌的后装近距离放疗
宫颈癌的后装近距离放疗包括腔内放疗和组织间插植;治疗用机器目前大部分为高剂量率近距离后装机。
宫颈癌后装近距离治疗的具体治疗方式包括常见的Fletcher一管两球施源器放置以及以中山大学肿瘤防治中心为代表的宫腔管+宫旁组织间插植;前者在前文已经有详述。由于晚期宫颈癌一般肿瘤较大,宫旁侵犯明显,组织间插植的治疗方式经过实践证明能够为这部分患者的大肿瘤及宫旁受侵带来更多获益,下文主要介绍中山大学肿瘤防治中心的宫腔管+宫旁组织间插植治疗经验。
对于中晚期宫颈癌来说,中山大学肿瘤防治中心的后装近距离放疗一般在放疗30~40Gy后开始,此时宫颈原发病灶经过外照射后较治疗前缩小,后装放疗的的目标靶区可以尽量控制在较小范围内,导致的直肠膀胱副作用较小。如果患者初诊时宫颈肿瘤出血明显,尽量用阴道填塞压迫止血+口服止血药物的方式治疗,大部分患者有效。
宫颈癌的后装放疗一般为每周一次,每次6~7Gy,其等效生物剂量为8~10Gy(取肿瘤的α/β为10),根据肿瘤退缩的情况决定放疗次数在4~6次之间,外照射+后装的总剂量为85~90Gy。剂量过小可致肿瘤未控,剂量过大可导致严重的晚期毒副反应。
五、宫颈癌的疗效及副作用
中晚期宫颈癌包括IIB期至IVB期患者,中山大学肿瘤防治中心放疗科妇科放疗组2012年至今的数据统计显示,II、III、IV期宫颈癌的2年生存率分别为90.2%、88.4%、66.7%。明显高于既往二维、三维放疗时代的疗效。我们认为,这么高的生存率一方面得益于调强放疗对淋巴结的局部推量,另一方面,得益于组织间插植对宫旁组织病灶的控制。
目前的统计数据显示,中山大学肿瘤防治中心放疗科妇科放疗组在调强放疗时代,晚期宫颈癌的急性放疗反应与早期宫颈癌的急性放疗反应没有统计学差异,95%以上的患者能够顺利完成整个放疗过程。
中山大学肿瘤防治中心放疗科妇科放疗组远期副作用统计显示,2012年初至2013年5月,中山大学肿瘤防治中心采用RTOG的处方剂量CTV 5040cGy ,GTV 5992cGy /28F时,患者放疗后6个月后的远期副作用(放射性肠炎为主)出现率接近10%。发现这一情况后,及时调整了处方剂量为CTV 4500 cGy,GTV 6000cGy/25F,至今为止的统计数据提示,患者放疗后6个月后的远期副作用(放射性肠炎为主)出现率稳定在5%以内。我们认为,这个改变可能与人种以及南方女性的饮食习惯、营养状况有关。
主编评语 · 曹新平教授
本文介绍了宫颈癌放疗的原则、方法、剂量、疗效、副作用等。放射治疗由二维发展为三维调强,技术是革命性的进步,因而,疗效也出现了巨大的进步,副作用明显降低,患者的生存质量明显提高,造福了广大的患者。放射治疗的精髓是稳、准、很,稳代表是重复性好,准代表精准、很代表肿瘤的剂量高,这也是本文介绍的重点。
版权声明
本文版权归医悦汇所有。欢迎转发分享,其他任何媒体如需转载或引用本网版权所有内容,须获得授权,且在醒目位置处注明“转自:医悦汇”。
