更年期激素治疗(MHT)是女性更年期常见的干预方式之一,有助于改善女性因激素变化而引起的经期紊乱、潮热出汗、骨质流失、心血管代谢功能变化等。然而,激素治疗是否会增加乳腺癌风险,一直是临床担忧的问题,且证据不一。
近日,刊登在全球知名医学杂志《柳叶刀》上一份最新研究报告显示,通过对来自全世界的10万多名乳腺癌患者随访10多年的58项流行病学研究发现,除了局部阴道用雌激素,所有类型的MHT都与乳腺癌的风险增加有关,不仅如此,在停药10多年后,乳腺癌风险持续存在。
MHT诞生于20世纪40年代,至今已有70余年历史,对绝经症状的缓解效果更是毋庸置疑的。然而,MHT相关的乳腺癌风险却一直没有定论,许多没用过的女性犹豫不决,用上了的女性却又心慌慌——如何权衡乳腺癌风险和相关的获益?
该研究报告毫无疑问更让其成为众矢之的,那么到底激素补充以后还能用吗?
先别着急下结论,让我们先仔细解读文中的细节再说!
10万人数据,增加乳腺癌风险实锤了!
研究人员回顾了1992~2018年间进行的58项研究,共包括143887名患有浸润性乳腺癌的绝经后女性(病例组)和424972名未患乳腺癌的女性(对照组),约半数接受过MHT。
统计发现,除阴道雌激素外,口服和透皮给药的绝经后激素治疗都与乳腺癌风险增加相关;随治疗持续时间的延长,风险也持续增加;而且综合雌激素和孕激素的疗法风险高于仅含雌激素的药物。
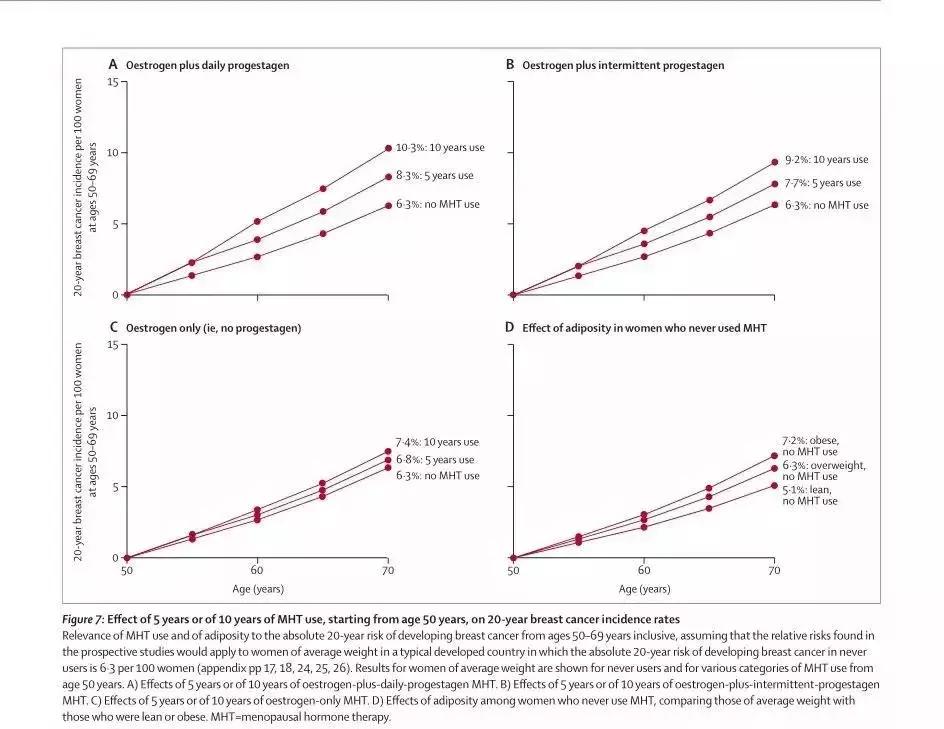
MHT使用者的乳腺癌发病率
研究随后估计了使用MHT对于后续乳腺癌绝对发病率的影响。
在西方国家,从未使用过MHT的女性,在50~69岁之间患乳腺癌的平均风险为每100名妇女6.3人(即在50~69岁的20年中,从未使用过MHT的妇女中,每1000人大约有63人患乳腺癌)。
而从50岁开始使用3种类型MHT连续5年之后,女性15年间的乳腺癌发病率从每100人中有6.3人增加到:
在使用雌激素+每日孕激素替代的女性中,20年的乳腺癌发病率增加到8.3‰,相当于每50人中增加了1例乳腺癌;
在使用雌激素+间歇孕激素替代的女性中,20年的乳腺癌发病率增加到7.7‰,相当于每70人中增加了1例乳腺癌;
在仅使用雌激素替代的女性中,20年的乳腺癌发病率增加到6.8‰,相当于每200人中增加了1例乳腺癌。
如果使用MHT的时间达到10年,那么相应的风险也会比仅使用5年的女性翻倍,即便停止使用10年,额外的乳腺癌风险依然存在。而在使用任何形式的MHT不到1年后,乳腺癌风险都不大。
研究结果,仍然值得商榷!
目前认为孕激素种类可能会影响乳腺癌风险。乳腺癌风险增加主要与合成孕激素及孕激素使用持续时间有关。
但是微粒化黄体酮(天然孕激素)或地屈孕酮(接近天然的孕激素)风险可能较低。而研究报告并未提及到使用了哪种激素,所以研究结果仍然值得商榷。
激素治疗,利大于弊!
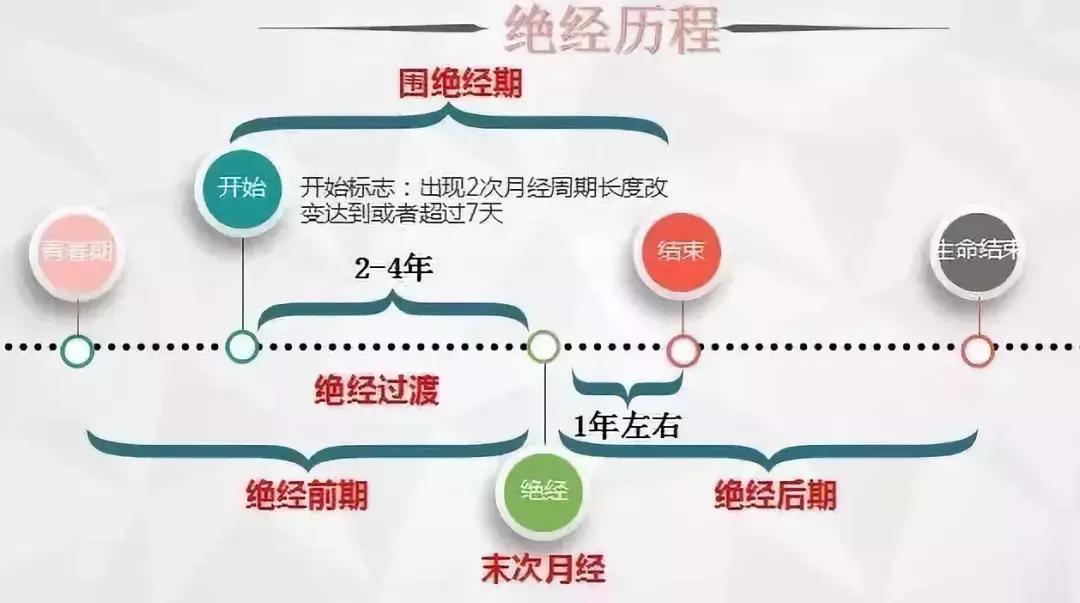
更年期在医学上称为“围绝经期”,是指妇女从生育能力旺盛和*生活性**正常开始衰退到老年,即从卵巢功能开始衰退到完全停止的一段时间。
一般来说,40岁以上的女性,当开始出现月经周期时间变化超过7天时,就意味着进入了围绝经期。
伴随卵巢功能的衰退,多种围绝经期不适症状开始出现,比较常见的症状有心悸、潮热、失眠、盗汗以及抑郁等,远期影响则会增加心血管疾病、骨折以及骨质疏松等疾病的发病率,严重时会导致妇女出现老年痴呆症状。

鉴于此种状况,很多女性就通过MHT以缓解更年期相关症状,提高和改善其生命质量。
临床实践证实,科学应用 MHT可有效缓解绝经相关症状,绝经早期使用还可在一定程度上预防老年慢性疾病的发生。
但也因为其可能增加乳腺癌的发病风险,而被不少人排斥。此次研究结果的公布也许会让更多的对这种疗法嗤之以鼻。
但药娃想说,虽然MHT增加乳腺癌风险,但切勿因噎废食!
对更年期女性MHT是一把“双刃剑”,针对自身健康状况合理评估,选对合适的药物方案,在医生的指导和监控下进行合理用药,其利远远大于其弊。
药娃温馨提示:
女性朋友应正确看待更年期,积极参加治疗。此外,每日多吃些水果和蔬菜;坚持低脂饮食,戒烟、限酒;少喝咖啡因饮料,适量补充钙质;多参加文娱活动和社交活动,充实安排生活,通过有规律的生活调节身体和情绪,这才是应对更年期的大利器!
本文由首都医科大学附属北京妇产医院副主任药师韩朝宏供稿。#清风计划#