

历经3年多的修订,2018年12月,中国高血压防治指南2018年修订版正式发布。新指南在2010年版的基础上,对众多重点内容进行了全面的更新和修改。为方便广大医生宣传指南、学习指南,指南委员会统一编写了新指南解读的幻灯片。以下是新指南更新的治疗要点总结。

一. 高血压的治疗目标
更新要点
(1)高血压治疗的根本目标是降低发生心脑肾及血管并发症及死亡的总危险。
(2)降压治疗的获益主要来自血压降低本身。
(3)在改善生活方式的基础上,应根据高血压患者的总体风险水平决定给予降压药物,同时干预可纠正的危险因素、靶器官损害和并存的临床疾病。
(4)在条件允许的情况下,应采取强化降压的治疗策略,以取得最大的心血管获益。
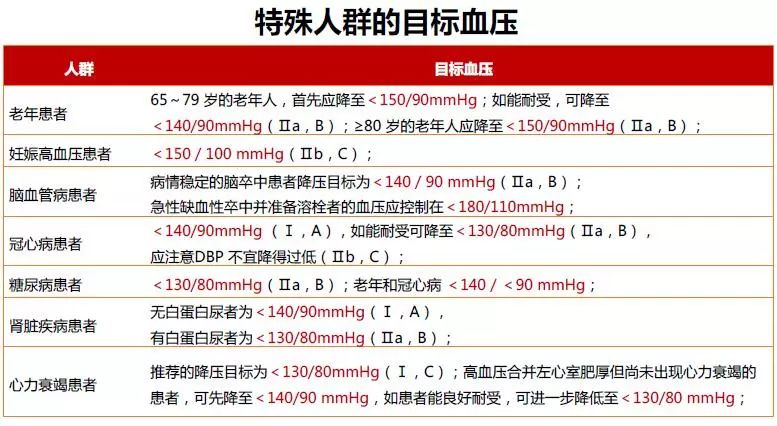
(5)降压目标:一般高血压患者应降至<140/90 mmHg(I,A);能耐受者、部分高危及以上的患者可进一步降至<130/80 mmHg(I,A)。
二. 降压治疗策略
要点更新
(1)降压达标的方式:除高血压急症及亚急症外,对大多数高血压患者而言,应根据病情,在4周内或12周内将血压逐渐降至目标水平(I,C)。
(2)降压药物治疗的时机:在改善生活方式的基础上,血压仍≥140/90 mmHg和(或)高于目标血压的患者,应启动药物治疗(I,A)。
1. 降压治疗的目的
高血压患者降压治疗的目的是通过降低血压,有效预防或延迟脑卒中、心肌梗死、心力衰竭、肾功能不全等并发症发生;有效控制高血压的疾病进程,预防高血压急症、亚急症等重症高血压发生。
2. 降压药物治疗的时机
将血压降低到目标水平可以显著降低心脑血管并发症的风险。降压药物治疗的时机取决于心血管风险评估水平。在改善生活方式的基础上,血压仍超过140/90 mmHg和(或)目标水平的患者,应给予药物治疗。
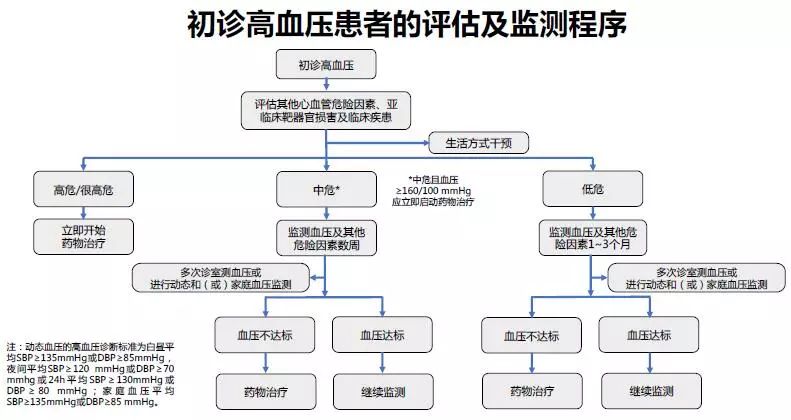
(1)高危和很高危的患者,应及时启动降压药物治疗,并对并存的危险因素和合并的临床疾病进行综合治疗。
(2)中危患者,可观察数周,评估靶器官损害情况,改善生活方式,如血压仍不达标,则应开始药物治疗。
(3)低危患者,则可对患者进行1~3个月的观察,密切随诊,尽可能进行诊室外血压监测,评估靶器官损害情况,改善生活方式,如血压仍不达标,可开始降压药物治疗。
三. 生活方式干预
要点更新
(1)生活方式干预在任何时候对任何高血压患者(包括正常高值者、需要药物治疗的高血压患者),都是合理、有效的治疗,目的是降低血压、控制其他危险因素和临床情况。
(2)生活方式干预对降低血压和心血管危险的作用肯定,所有患者都应采用,主要措施包括以下方面。
-
减少钠盐摄入,每人每日食盐摄入量逐渐降至<6g,增加钾摄入(I,B)。
-
合理膳食,平衡膳食(I,A)。
-
控制体重,使BMI<24;腰围:男性<90 cm,女性<85 cm(I,B)。
-
不吸烟,彻底戒烟,避免被动吸烟(I,C)。
-
不饮酒或限制饮酒(I,B)。
-
增加运动,中等强度;每周4~7次;每次持续30~60分钟(I,A)。
-
减轻精神压力,保持心理平衡(IIa,C)。
1. 减少钠盐摄入
为了预防高血压和降低高血压患者的血压,钠的摄入量减少至2400 mg/d(6 g氯化钠)。所有高血压患者均应采取各种措施,限制钠盐摄入量,主要措施包括以下方面。
(1)减少烹调用盐及含钠高的调味品(包括味精、酱油)。
(2)避免或减少含钠量较高的加工食品,如咸菜、火腿、各类炒货和腌制品。
(3)建议在烹调时尽可能使用定量盐勺,以起到警示作用。
2. 增加钾摄入
增加膳食中钾摄入量可降低血压,主要措施包括以下方面。
(1)增加富钾食物(新鲜蔬菜、水果和豆类)的摄入量。
(2)肾功能良好者可选择低钠富钾替代盐。不建议服用钾补充剂(包括药物)来降低血压。肾功能不全者补钾前应咨询医生。
3. 合理膳食
合理膳食模式可降低人群高血压、心血管疾病的发病风险。
(1)建议高血压患者及有进展为高血压风险的正常血压者,饮食以水果、蔬菜、低脂奶制品、富含食用纤维的全谷物、植物来源的蛋白质为主,减少饱和脂肪和胆固醇摄入。
(2)DASH饮食富含新鲜蔬菜、水果、低脂(或脱脂)乳制品、禽肉、鱼、大豆和坚果、少糖、含糖饮料和红肉,其饱和脂肪和胆固醇水平低,富含钾镁钙等微量元素、优质蛋白和纤维素。
(3)在高血压患者中,DASH饮食可分别降低收缩压11.4 mmHg,降低舒张压5.5 mmHg,一般人群中可降低收缩压6.74 mmHg,降低舒张压3.54 mmHg。高血压患者控制热量摄入,血压降幅更大。依从DASH饮食能够有效降低冠心病和脑卒中风险。
4. 控制体重
推荐将体重维持在健康范围内(BMI:18.5~23.9 kg/m2,男性腰围<90 cm,女性<85 cm)。建议所有超重和肥胖患者减重。
(1)控制体重,包括控制能量摄入、增加体力活动和行为干预。在膳食平衡基础上减少每日总热量摄入;提倡进行规律的中等强度的有氧运动,减少久坐时间。
(2)此外,行为疗法,如建立节食意识,制定有餐计划,记录摄入食物种类和重量,计算热量等,对减轻体重有一定帮助。
(3)对于综合生活方式干预减重效果不理想者,推荐使用药物或手术治疗。
(4)对特殊人群,如哺乳期妇女和老年人,应视具体情况采取个体化的减重措施。
(5)减重计划应长期坚持,速度因人而异,不可急于求成。建议将目标定为一年内体重减少初始体重的5%~10%。
5. 不吸烟
吸烟是一种不健康行为,是心血管病和癌症的主要危险因素之一。被动吸烟显著增加心血管病风险。戒烟虽不能降低血压,但戒烟可降低心血管病风险。医生应强烈建议并督促高血压患者戒烟。
(1)询问每位患者每日吸烟数量及吸烟习惯等,应用清晰、强烈、个性化方式建议其戒烟。
(2)评估吸烟者的戒烟意愿后,帮助吸烟者在1~2周的准备期后采用"突然停止法"开始戒烟。
(3)指导患者应用戒烟药物对抗戒断症状,如尼古丁贴片、尼古丁咀嚼胶(非处方药)、盐酸安非他酮缓释片和伐尼克兰。
(4)对戒烟成功者进行随访和监督,避免复吸。
6. 限制饮酒
过量饮酒可显著增加高血压的发病风险,且其风险随着饮酒量的增加而增加。限制饮酒可使血压降低。
(1)建议高血压患者不饮酒。如饮酒,则应少量并选择低度酒,避免饮用高度烈性酒。
(2)每日酒精摄入量男性不超过25 g,女性不超过15 g。
(3)每周酒精摄入量男性不超过140 g,女性不超过80 g。
(4)白酒、葡萄酒、啤酒的摄入量分别少于50 ml、100 ml、300 ml。
7. 增加运动
有氧运动平均降低收缩压3.84 mmHg,降低舒张压2.58 mmHg。队列研究发现,高血压患者定期锻炼可降低心血管死亡及全因死亡风险。因此,建议非高血压人群(为降低高血压发生风险)、高血压患者(为降低血压)增加运动。
(1)除日常生活的活动外,每周4~7天,每天累计30~60分钟的中等强度运动,如步行、慢跑、骑自行车、游泳等。
(2)运动形式可采取有氧、阻抗和伸展等,以有氧运动为主,无氧运动作为补充。
(3)运动强度因人而异,常用运动时最大心率来评估运动强度,中等强度运动为能达到最大心率的60% ~ 70%的运动。最大心率(次/分)=220-年龄。
(4)高危患者运动前需进行评估。
8. 减轻精神压力,保持心理平衡
精神紧张可激活交感神经,从而使血压升高。精神压力增加的主要原因包括过度的工作和生活压力,以及病态心理,包括抑郁症、焦虑症、A型性格、社会孤立和缺乏社会支持等。
(1)医生应该对高血压患者进行压力管理,指导患者进行个体化认知行为干预。
(2)必要情况下采取心理治疗联合药物治疗,缓解焦虑和精神压力,主要适用于焦虑障碍的药物包括苯二氮卓类(阿普唑仑、劳拉西泮)、选择性5-羟色胺1A受体激动剂(丁螺环酮、坦度螺酮)。
(3)也可建议患者到专业医疗机构就诊,避免由于精神压力导致的血压波动。
四. 高血压的药物治疗
1. 降压药物应用的基本原则
(1)常用的五大类降压药物均可作为初始治疗用药,建议根据特殊人群的类型、合并症选择针对性的药物,进行个体化治疗。
(2)应根据血压水平、心血管病风险选择初始单药或联合治疗。
(3)起始剂量:一般患者采用常规剂量,老年人及高龄老年人初始治疗时通常采用较小的有效治疗剂量。根据需要,可考虑逐渐增加至足剂量。
(4)长效降压药物:优先使用长效降压药物,以有效控制24小时血压,更有效预防心脑血管并发症发生。如使用中、短效制剂,则需要每天2~3次给药,以达到平稳控制血压。
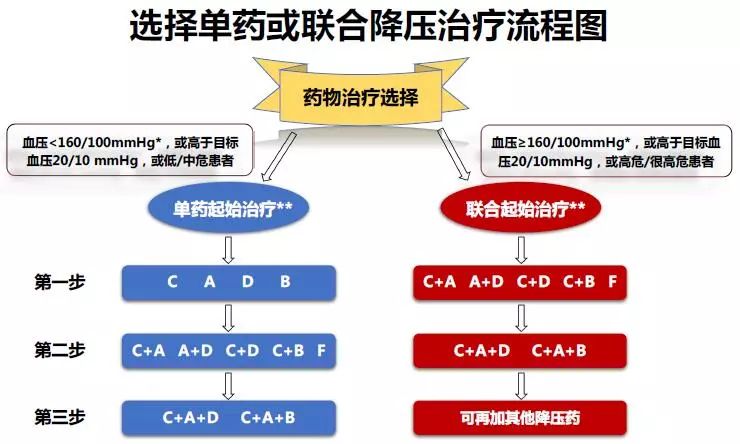
(5)联合治疗:对血压≥160/100 mmHg、高于目标血压20/10 mmHg的高危患者,或单药治疗未达标的高血压患者,应进行联合降压治疗,包括自由联合或单片复方制剂。对于血压≥140/90 mmHg的患者,也可起始小剂量联合治疗。
(6)个体化治疗:根据患者合并症的不同、药物疗效及耐受性,以及患者个人意愿或长期承受能力,选择适合患者个体的降压药物。
(7)药物经济学:高血压是终生治疗,需要考虑成本/效益。
2. 常用降压药物
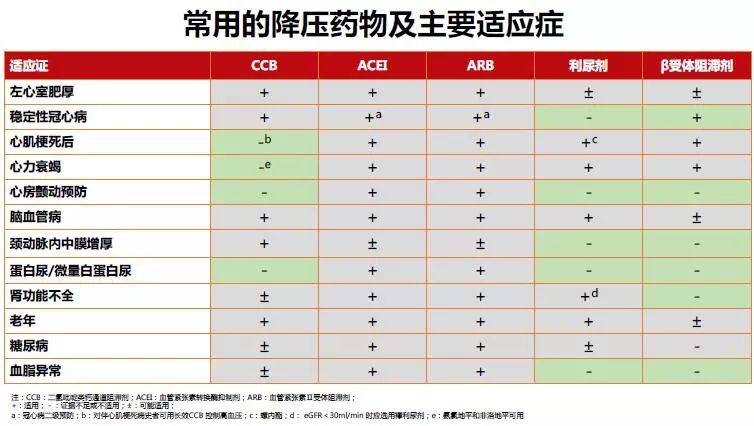
(1)常用降压药物包括CCB、ACEI、ARB、利尿剂和β受体阻滞剂这五类,以及由上述药物组成的固定配比复方制剂。
(2)指南建议五大类药物均可作为初始和维持用药的选择。
(3)应根据患者的危险因素、亚临床靶器官损害以及合并临床疾病情况,合理使用药物,优先选择某类降压药物。
(4)α受体阻滞剂、其他种类降压药有时亦可用于某些高血压人群。
(5)肾素*制剂抑**(阿利吉仑)可显著降低高血压患者的血压水平,耐受性良好。
3. 降压药的联合应用
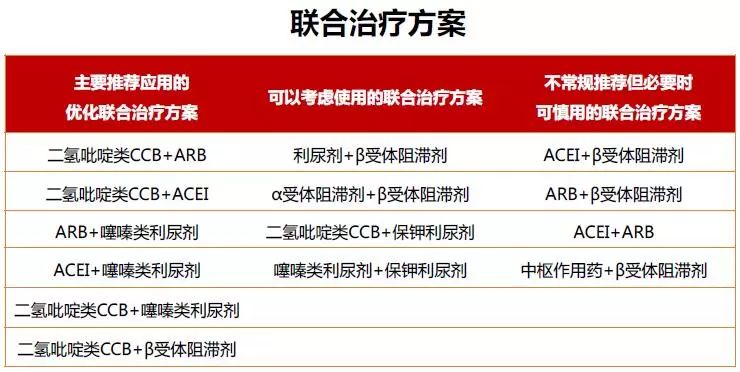
联合应用降压药物已经成为降压治疗的基本方法。为了达到目标血压水平,大部分高血压患者需要使用2种或2种以上降压药物。
(1)联合用药的适应证:血压≥160/100 mmHg或高于目标血压20/10 mmHg的高危患者,往往初始治疗即需要使用2种降压药物。如血压超过140/90 mmHg,也可考虑初始联合降压药物治疗。如仍不能达到目标血压,可在原药基础上加量,或可能需要3种甚至4种以上降压药物。
(2)联合用药的方法:两药联合时,降压作用机制应具有互补性,同时具有相加的降压作用,并可互相抵消或减轻不良反应。
4. 单片复方制剂(SPC)是联合治疗的新趋势
(1)单片复方制剂(SPC)是常用的一组高血压联合治疗药物。
(2)通常由不同作用机制的两种或两种以上的降压药组成。
(3)与随机组方的降压联合治疗相比,其优点是使用方便,可改善治疗的依从性及疗效,是联合治疗的新趋势。
(4)应用时注意其相应组成成分的禁忌证或可能的不良反应。
(5)目前我国上市的新型SPC主要包括:ACEI+噻嗪类利尿剂、ARB+噻嗪类利尿剂、二氢吡啶类CCB+ARB、二氢吡啶类CCB+ ACEI、二氢吡啶类CCB+β受体阻滞剂、噻嗪类利尿剂+保钾利尿剂等。
五. 器械干预进展
鉴于目前有关去肾神经术治疗难治性高血压的疗效和安全性方面的证据仍不充足,该方法仍处于临床研究阶段,不适合临床广泛推广。
其他一些器械降压治疗方法也在研究中,安全性和有效性仍不明确,是否有临床应用前景尚不清楚。
六. 相关危险因素的处理
(1)高血压伴血脂异常的患者,降脂治疗建议如下。高血压伴血脂异常的患者,应在治疗*生活性**方式改变的基础上,积极降压治疗及适度降脂治疗。对ASCVD风险低中危患者,当严格实施生活方式干预6个月后,血脂水平不能达到目标值者,则考虑药物降脂治疗。对ASCVD风险中危以上的高血压患者,应立即启动他汀治疗。采用中度强度他汀治疗(I,A),必要时采用联合降胆固醇药物治疗。
(2)高血压伴有缺血性脑血管病的患者,推荐进行抗血小板治疗(I,A)。
(3)高血压合并高血糖的患者,血糖控制目标:HbA1c<7%,空腹血糖4.4~7.0 mmol/L,餐后2小时血糖或高峰值血糖<10.0 mmol/L。容易发生低血糖、病程长、老年人、合并症或并发症多的患者,血糖控制目标可以适当放宽。
(4)易发生房颤的高血压患者,推荐使用RAS抑制药物(尤其ARB),以减少房颤发生(IIa,B)。具有血栓栓塞危险因素的房颤患者,应按现行指南进行抗凝治疗(I,A)。
(5)高血压伴多重危险因素的管理:生活方式干预是高血压合并多重危险因素患者心血管疾病预防的基础;建议高血压伴同型半胱氨酸升高的患者适当补充新鲜蔬菜水平,必要是补充叶酸。
1. 高血压患者应用他汀类药物进行一级预防
(1)高血压合并≥1种代谢性危险因素或伴靶器官损害,应使用他汀类药物作为心血管病的一级预防。
(2)高血压患者应用他汀类药物作为一级预防,可采用低强度他汀,如合并多重危险因素(≥3种)或靶器官损害较严重,可采用中度强度他汀。
2. 高血压患者应用他汀类药物进行二级预防
(1)高血压合并临床疾病(包括心、脑、肾、血管等),应使用他汀类作为二级预防。
(2)高血压患者应用他汀类药物作为二级预防,初始治疗采取中度强度他汀,必要时采用高强度他汀或他汀联合其他降脂药物治疗(特异性肠道胆固醇吸收*制剂抑**)。
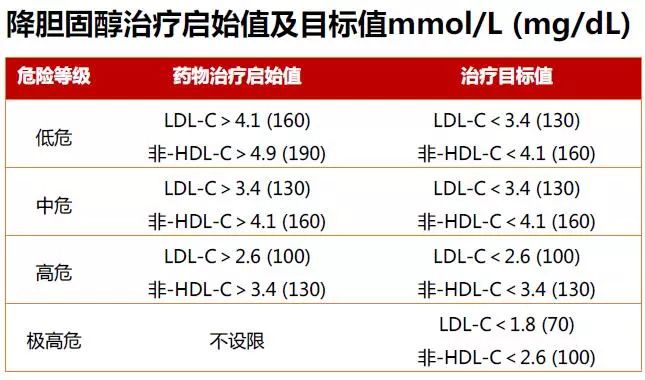
3. 血脂异常的治疗原则
(1)血脂异常治疗宗旨是防控ASCVD,降低心肌梗死、缺血性脑卒中或冠心病死亡等心血管病临床事件发生风险。
(2)临床上应根据个体ASCVD危险程度,决定是否启动药物降脂治疗(I,A)。
(3)以降低血LDL-C水平来防控ASCVD风险。推荐LDL-C为首要干预靶点(I,A)。非-HDL-C可作为次要干预靶点(IIa,B)。
(4)降脂治疗需要设定目标值(I,C)。
(5)他汀类药物为首选降胆固醇治疗药物(I,A)。必要时他汀联合依折麦布和/或PCSK9*制剂抑**(IIa,B)。
4. 高血压患者抗血小板治疗进行二级预防
下面高血压患者应积极抗血小板治疗。
(1)高血压合并ASCVD患者,需应用小剂量阿司匹林(100 mg/d)进行长期二级预防。
(2)合并血栓症急性发作,如急性冠脉综合征、缺血性脑卒中或短暂性脑缺血、闭塞性周围动脉粥样硬化症时,应按相关指南的推荐使用阿司匹林合并一种P2Y12受体*制剂抑**。
P2Y12受体*制剂抑**选择包括氯吡格雷和替格瑞洛,通常在急性期可给予负荷剂量一次(阿司匹林300 mg,氯吡格雷300~600 mg或替格瑞洛180 mg),阿司匹林(100 mg/d)和氯吡格雷(75 mg/d)或替格瑞洛(180 mg/d)联合应用3~12个月,而后应用小剂量阿司匹林(100 mg/d)作为长期二级预防。
5. 高血压患者抗血小板治疗进行一级预防
(1)抗血小板治疗对心脑血管疾病一级预防的获益主要体现在高危人群,如高血压伴糖尿病、高血压伴慢性肾病、50~69岁心血管高风险者(10年心血管总风险≥10%,或高血压合并3项及以上其他危险因素),可用小剂量阿司匹林(75~150 mg/d)进行一级预防。
(2)阿司匹林不能耐受者可应用氯吡格雷(75 mg/d)代替。
6. 高血压患者抗血小板治疗注意事项
高血压患者长期应用阿司匹林应注意以下方面。
(1)需要在血压控制稳定(<150/90 mmHg)后开始使用。未达良好控制的高血压患者,阿司匹林可能增加脑出血风险。
(2)肠溶阿司匹林建议空腹使用,以减少胃肠道反应。
(3)服用前有发生消化道出血的高危因素,如消化道疾病(溃疡病及其并发症史)、65岁以上、同时服用皮质类固醇、抗凝药或非甾体类抗炎药等,应采取预防措施,包括筛查与治疗幽门螺杆菌感染,预防性应用质子泵*制剂抑**,以及采用合理联合抗栓药物的方案等。
(4)合并活动性胃溃疡、严重肝病、肾衰、出血性疾病者,需慎用或停用阿司匹林。
(5)服用阿司匹林出现严重胃肠道出血者停用阿司匹林,按出血相关路径处理,轻者可加用PPI治疗。
7. 高血压患者的血糖控制目标
HbA1c<7%,空腹血糖4.4~7.0 mmol/L,餐后2小时血糖或高峰值血糖<10.0 mmol/L。容易发生低血糖、病程长、老年人、合并症或并发症多的患者,血糖控制目标可以适当放宽。
8. 新型降糖药物带来的心血管获益
新型钠-葡萄糖协同转运蛋白2(SGLT2)*制剂抑**或GLP-1受体激动剂,除了能有效降低血糖,还有轻度降低收缩压和减轻体重的作用。
近期临床试验证明,SGLT2*制剂抑**恩格列净、卡格列净和GLP-1受体激动剂利拉鲁肽能够降低心血管不良事件风险,达格列净能够降低心血管死亡或心衰住院风险。
9. 高血压合并房颤的治疗
(1)易发生房颤的高血压患者(如合并左房增大、左室肥厚、心功能降低),推荐使用RAS抑制药物(尤其ARB),以减少房颤发生(IIa,B)。
(2)具有血栓栓塞危险因素的房颤患者,应按现行指南进行抗凝治疗(I,A)。
(3)由于节律不整,房颤患者血压测量易于出现误差,建议采用三次测量的平均值。有条件的情况下,可以使用能够检测房颤的电子血压计。
七. 高血压治疗随诊、转诊及记录
1. 高血压随诊的内容
(1)测量血压和/或动态血压,了解血压数值及达标状态;
(2)询问服药的依从性,嘱咐患者按时服药;
(3)根据血压的波动及药物的不良反应进行高血压治疗药物的调整;
(4)指导患者改善生活方式,坚持长期治疗,不随意停药。
2. 高血压随诊的间隔
高血压随诊的间隔,根据患者的心血管总体风险及血压水平决定。
(1)正常高值或高血压1级,危险分层属低危、中危或仅服一种药物治疗者,每1~3个月随诊一次。
(2)新发现的高危及较复杂病例随诊的间隔应较短,高危患者血压未达标或有临床症状者,可考虑缩短随诊时间(2~4周)。
(3)血压达标且稳定者,每月1次或者延长随访时间。
(4)对使用了至少三种降压药,血压仍未达标,应考虑将患者转至高血压专科诊治。
点击下方阅读原文,*载下**新指南解读全版幻灯。
心在线 专业平台专家打造
编辑 王雪萍┆美编 柴明霞┆制版 刘明玉