女性中,有哪些特点的人面对更高的宫颈癌风险?还有的人说,子宫肌瘤、宫颈糜烂如果不治疗,最后都会变成宫颈癌。这些说法都是真的吗?
宫颈癌因HPV病毒持续感染
从美国回来以后,过了大概一两年,到了上个世纪90年代的时候,我在我们医院的病人的宫颈切片中,发现了曾经在美国见过的HPV—人乳头状瘤病毒感染的细胞。怎么中国也开始见到了?于是我很兴奋地告诉同事们:“这就是美国人常说的HPV,感染宫颈的病毒。千万不要把它当成癌,这可不是癌!”
上个世纪90年代以前,HPV感染宫颈细胞的病例在中国很难看到。到了90年后期,不仅这样的病例多起来,同时还发现,很多才30岁左右的年轻女性,宫颈就出现癌了。30岁左右宫颈出现癌,这在以前是不可理解的。
这个时候再回顾美国人做的结果,真相大白:这个HPV病毒感染了宫颈的细胞,如果病人是20岁感染的,感染以后却没有引起注意,还在不停止地感染,那么5到10年就可以发展成癌了。所以HPV引起的宫颈癌,与中年人患的宫颈癌不同,年轻女性的宫颈就会出现这种癌。
现在我们可以清楚地看到这个过程:从开始有HPV感染,到越来越多,再到出现年轻女性的宫颈癌。实际上就是人乳头状瘤病毒感染了宫颈的细胞。如果一直这样反复地感染下去,5到10年就会发展成宫颈癌。
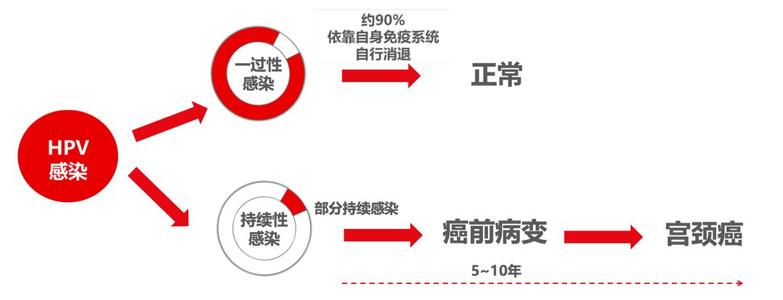
HPV病毒持续感染
感染了HPV病毒怎么办
那么女性,尤其是年轻女性,怎么来对待这个问题,才能既不轻视又不过度重视?
大家需要有一个共识:第一步,可以先在正规的医疗机构做一个宫颈的细胞学检查(即TCT检查),看看有没有HPV感染。如果没有HPV感染,就不用担心了;如果有HPV感染,这时候也不要一开始就用贵重的药,应该在阴道抹点抗HPV的外用药。当然,前提是不要继续接触HPV的感染。HPV说到底是一个病毒,它到你身体里面感染了这个细胞,如果病毒不再继续感染,随着感染细胞的死亡,病毒也就随之消失了,一个月左右的感染周期就过去了。
假如没有再接触感染源,又抹了药治疗,它却总是不好。那么,病人下一步就要到医院去检测一下HPV癌基因E6/E7 mRNA水平。2013年第8版《妇产科学》中明确阐述了宫颈癌的直接病因及致癌机制:高危型HPV E6、E7基因编码的原癌蛋白是导致子宫颈上皮癌变的重要因子。E6蛋白通过E6-AP能特异性结合p53蛋白形成复合物。促使p53蛋白迅速降解,导致细胞周期失控,其效应等同于p53突变,E7蛋白和pRB有高亲和性,使E2F和pRB复合物降解,G1期进入S期所需基本如c-myc、DNA聚合酶α等得以转录,使细胞周期失控而发生永生化。
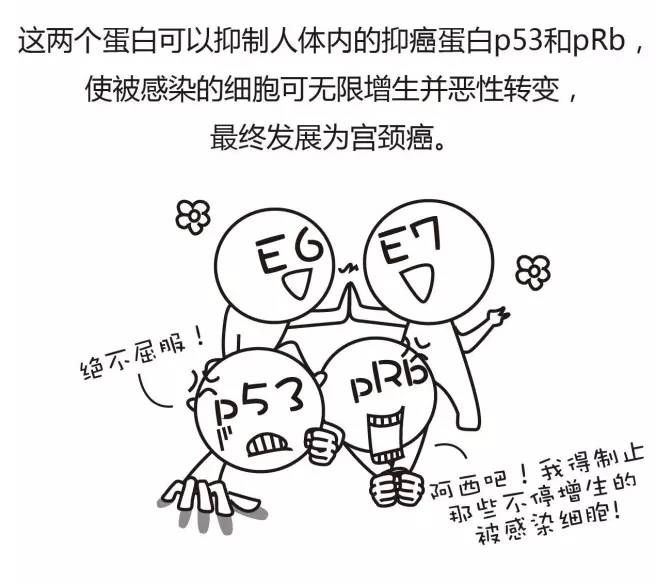
高危型HPV E6、E7基因编码的原癌蛋白
简单的说,HPV病毒将它致癌的遗传物质E6E7 DNA带入人体,但E6E7 DNA并不是都能合成致癌物E6E7蛋白,只有E6E7 DNA转录为E6E7 mRNA时,才说明正在或已经合成致癌物,导致癌前病变甚至宫颈癌。也就是说,E6E7 mRNA是决定这个过程的最重要指标。有E6E7 mRNA,就说明可能走在致癌的路上;没有E6E7 mRNA表达,就说明只是HPV病毒感染而已。如果检测E6E7 mRNA为阳性时,根据其风险程度辅助判定随访、镜检/活检甚至治疗等;如果是阴性,那么就不必担心,此时癌基因并不活跃,仅仅是病毒感染,但要注意避免再次感染HPV病毒。
宫颈糜烂不是病
宫颈糜烂不是病,而是女性发育成熟后,产生黏液的细胞造成了这种红色,看上去就像真正的糜烂,实际并非糜烂,称之为宫颈糜烂。宫颈糜烂只是一个症状,不是独立的疾病诊断。也就是说,糜烂有的是病理性的,有的是生理性的。糜烂分真性糜烂和假性糜烂。我们主要说的是真性糜烂,属于慢性宫颈炎的一种。所以,检查出宫颈糜烂的女性不必紧张,更不要与癌挂钩。这里又出现了一个误区:因为年轻女性患上宫颈癌的病例多了,大家就被吓到了。然后有一些不正规的医疗单位也来做宫颈检查,一检查就吓唬病人,说宫颈糜烂了,发展下去会长成宫颈癌,吓得大家惶惶不可终日。