据统计,2012年全球约有52.8万宫颈癌新发病例,因宫颈癌死亡例数约26.6万。约84%的宫颈癌病例来自于发展中国家与地区。在发展中国家,宫颈癌是女性的第二大最常见的恶性肿瘤。在中国,宫颈癌每年约有13.2万新发病例,占全球宫颈癌新发病例总数的四分之一,并且发病呈明显年轻化趋势。
在过去的50年,发达国家中宫颈癌的新发病率和死亡率均下降了75%,这与宫颈筛查规范执行及HPV(人乳头瘤病毒)疫苗接种密切相关。
常用的宫颈癌筛查方法包括宫颈细胞学筛查(传统巴氏涂片、液基细胞学检查即TCT或LCT)、HPV筛查。
宫颈细胞学筛查时医生会用一个窥阴器将阴道壁撑开,暴露宫颈,进而用一个细胞取样器收集宫颈的脱落细胞,检查宫颈是否存在癌前细胞或者癌细胞(图1,2)。
HPV(人乳头瘤病毒)是被证实的与宫颈癌前病变及宫颈癌密切相关的致病因素,在99.7%的的宫颈癌病例中可以检测到HPV病毒的感染。如果年龄≥30岁,推荐宫颈细胞学筛查联合HPV筛查(HPV的筛查与宫颈细胞学筛查步骤相同)。
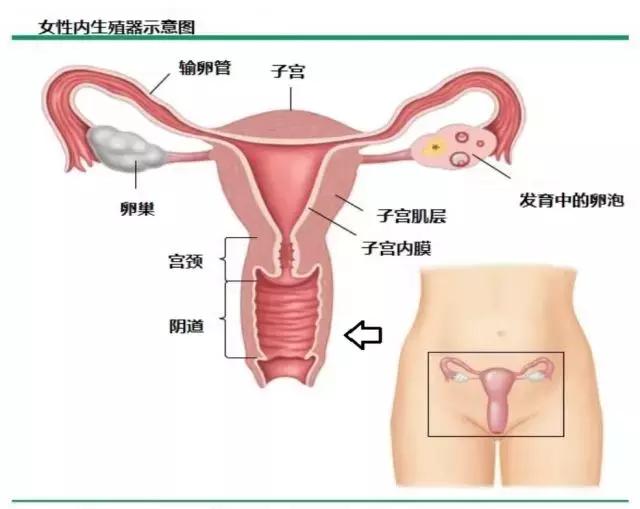
图1 女性内生殖器示意图
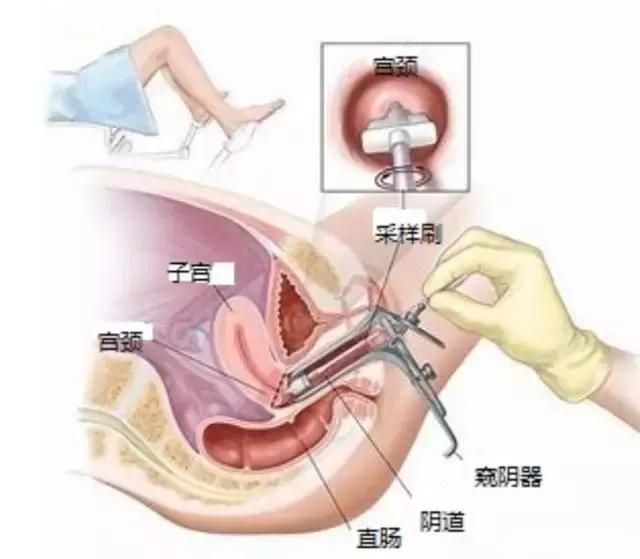
图2 宫颈癌筛查示意图
什么时候开始进行宫颈筛查?
一般来说,21岁以上有*生活性**的女性可以开始进行规律的宫颈筛查。
怎么筛查才算规范呢?
根据美国阴道镜和宫颈病理学会(American Society for Colposcopy and Cervical Pathology ,即ASCCP)指南建议,并结合中国优生科学协会阴道镜和宫颈病理学分会(CSCCP)推荐,建议自21岁开始宫颈癌筛查,30岁以内的女性至少1-3年一次宫颈细胞学检查或者高危型人乳头瘤病毒(HPV)的检查;30岁及以上的女性,建议至少每2-3年一次宫颈细胞学检查和高危型人乳头瘤病毒(HPV)的检查。
当然,如果您有任何的高危因素,建议与您的妇产科医生讨论宫颈筛查计划,因为您可能需要比指南要求更频繁的宫颈筛查。
这些高危因素包括
◈既往宫颈细胞学筛查发现宫颈癌前细胞或者宫颈癌
◈HPV 感染
◈HIV感染
◈多个*伴侣性**
◈宫内己烯雌酚暴露
◈免疫力低下如器官移植术后、放/化疗等
什么时候可以终止宫颈筛查?
①≧65岁如果满足以下情况可以考虑终止宫颈筛查:
◈在既往宫颈筛查中未发现中度或重度的宫颈细胞学异常;
◈在过去10年中有连续的3次宫颈细胞学筛查正常结果或者2次连续宫颈联合筛查(宫颈细胞学筛查+HPV)正常结果,且最近一次检查是5年内进行;

◈在最后一次宫颈筛查后无新的*伴侣性**。
当然,如果65岁后出现异常阴道流血还可能会再进行宫颈检查。
②因非癌前病变或癌相关因素进行的全子宫切除术后(含宫颈切除),如子宫肌瘤、子宫腺肌瘤等,那么您可以考虑停止宫颈筛查。
注射过HPV疫苗还要规律进行宫颈筛查吗?
当然需要。接种HPV疫苗可以降低患宫颈癌前病变及宫颈癌的几率,但保护力并不是100%,因此,接种HPV疫苗后仍需按规律进行的宫颈筛查。