
下文根据海上名医平台视频直播内容编辑整理,配图部分由医生本人提供。
口述 / 郎雁
大家好,非常荣幸今天来给大家进行科普讲解,我的主题是:正确认识HPV疫苗,安全守护女性健康。
宫颈癌的危害
首先,我们来认识一下什么是宫颈癌,以及宫颈癌的危害。什么是宫颈癌?顾名思义,它是发生在女性子宫颈部位的恶性肿瘤。宫颈癌也被称为“红颜杀手”,它也是目前唯一病因明确的恶性肿瘤。病人经常会问这类问题,比如说我为什么得了肝癌,我为什么得了胃癌等等。这些肿瘤的发病原因是不明确的,也就是说只能查出来你得了恶性肿瘤,至于为什么得肿瘤,这个没有比较明确的原因。而宫颈癌不一样。宫颈癌是唯一的病因明确的恶性肿瘤。宫颈癌的发病原因是高危型HPV感染所导致的。也就是说,宫颈癌是一种感染性的疾病。这就为宫颈癌的预防、筛查以及治疗,提供了一定的可能性。
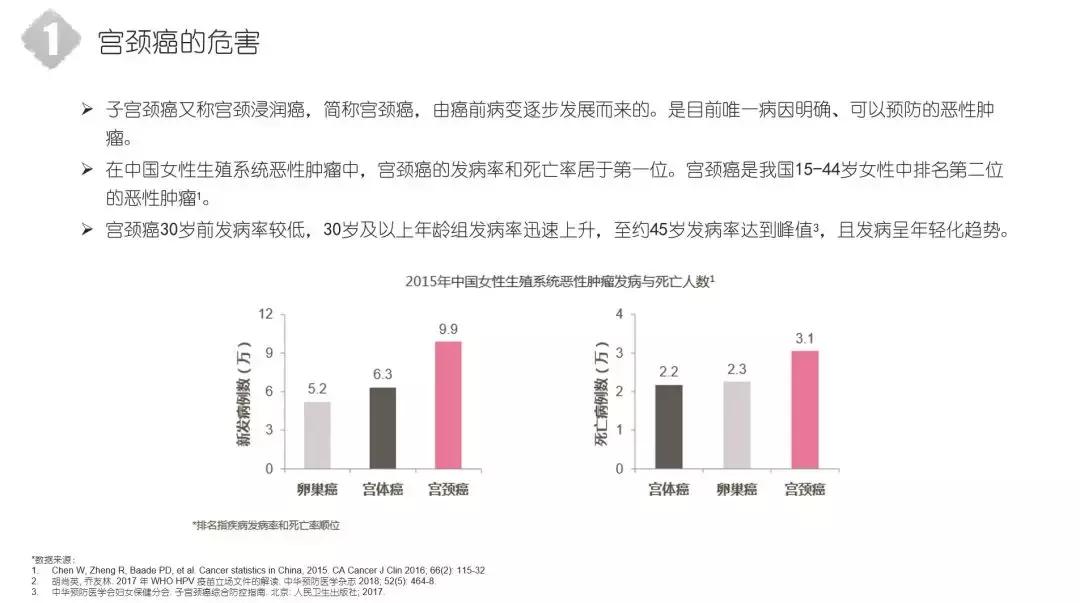
在我们女性生殖系统恶性肿瘤里,宫颈癌是排名第一位的。宫颈癌也是我国15岁-44岁这个年龄阶段的女性,在我国女性恶性肿瘤中,宫颈癌的发病率和死亡率排在第一位的。宫颈癌在30岁以前,发病率比较低。30岁以后,发病率是明显上升的。45岁-55岁年龄阶段是宫颈癌的高发人群。但近几年,我们临床病例研究发现,宫颈癌的发病趋势呈现年轻化趋势。在我们诊治宫颈癌最年轻的病例当中,有17岁的宫颈癌,也是一个非常令人痛心的消息。
HPV是什么
刚才我提到了宫颈癌和HPV的关系。随着2017年HPV疫苗进入中国市场,HPV三个字越来越多地为广大女性所熟悉。什么是HPV? HPV疫苗又是什么意思呢?它跟我们有什么关系吗?

我们首先来看看什么是HPV。HPV的全称是人乳头状瘤病毒,HPV是它的简称,是人类感染的最常见的病毒之一。它主要通过*行为性**传播,有正常*行为性**的女性,她的一生中感染HPV的可能性是很大的。据不完全数据统计,有正常*行为性**的女性一生中感染至少一种型别HPV几率达80%-90%。现在已经确定的HPV病毒有多少种呢?有大概超过了200种。根据这200种HPV病毒和得不得宫颈癌的致病性关系,又分为高危型和低危型。什么是高危型?就是高度的危险,和宫颈癌的发生、发展有直接的关系。低危型大部分是一过性的感染,可能会造成生殖系统的感染,如尖锐湿疣等等良性疾病。
是不是得了HPV就一定会得宫颈癌呢?大部分HPV感染是没有什么症状的,这也是为什么很多病人到门诊去做筛查说,医生我什么症状也没有,我是很正常和健康的,怎么查出来有HPV感染呢?这不奇怪。因为大部分的HPV感染并没有症状,即便是HPV感染引起了宫颈的低度恶变,或者宫颈癌的癌前病变,也可能是悄无声息,没有任何症状的。大部分的HPV感染会在一、两年之内自行就转阴了,仅剩5%-10%的HPV会持续性地感染。这些持续性的感染,特别是高危型的HPV持续性感染,历经数年到数十年漫长的过程,就有可能发展成宫颈癌。这一漫长的过程,为我们对宫颈癌的早期预防、筛查、检查和治疗,提供了一个时间窗口。
HPV的型别
刚才说HPV有200多种,高危型的又有十几种。究竟什么是高危型的?什么是低危型的?我们要关注什么呢?世界卫生组织(WHO)/国际癌症研究署(International Agency for Research on Cancer,IARC)给予的高危型HPV的分型是共12种,分别是:16、18、31、33、35、39、45、51、52、56、58和59,当然还有2种疑似高危型,68和73型。

HPV感染和年龄相关
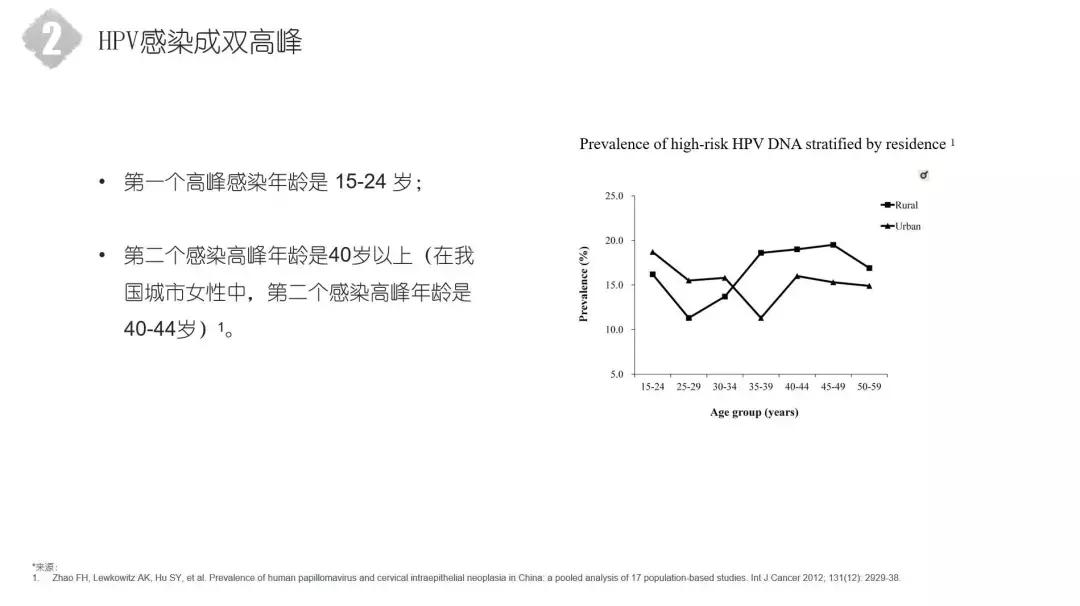
HPV的感染和我们的年龄是有相关性的。它的感染呈双高峰形状。第一个感染的高峰是15岁-24岁,也就是说,年轻的、性比较活跃期的年轻女性,是一个感染的高峰。第二个高峰是在40岁以上,在我国城市女性当中,第二个感染高峰是40岁-44岁。
HPV和宫颈癌的关系
我们再看看HPV感染和宫颈癌的关系。宫颈癌,刚才说是由乳头瘤病毒,也就是高危型HPV持续性感染所引起的一种感染性的疾病。在99.7%的宫颈癌当中,可以检查出HPV。换句话说,也就是说,如果没有HPV高危型的持续感染,就可以说没有宫颈癌这个疾病。宫颈癌又包括很多种,有鳞癌、腺癌、腺鳞癌,还有一些如透明细胞癌等等。特别是在鳞癌和腺癌中,所有的病例当中几乎都能检测出HPV。最常见的HPV类型是16和18这两种类型。
在我们国家HPV感染导致5.4%的女性肿瘤中,宫颈癌就占了82.7%。在中国超过84.5%的宫颈鳞癌,都是和这两种HPV感染有关系。84.5%的宫颈癌鳞状细胞癌是和16、18型有关的。只有高危型HPV持续地感染会导致宫颈癌,这个过程长达数年到数十年。在绝大部分的宫颈癌当中,是16和18型这两种类型的HPV感染所导致的。
宫颈癌病变条件
宫颈癌病变有什么条件呢?要有足够长时间的高危型HPV感染。这个足够长的时间是不是今天感染了,隔一个月、两个月,一年半载就发生宫颈癌了呢?不是这样的。它从HPV感染到宫颈癌,也是一个漫长的过程。在这个漫长的过程中,它的病变是一步一步地走到宫颈癌的。我们可能听说过一个名词,叫CIN,叫宫颈上皮内的瘤样病变。它不是宫颈癌,很多的医生和老百姓管它叫宫颈癌的癌前病变,这也不错,是宫颈感染了HPV病毒,就会发生一些瘤样病变。有CIN一级,也叫低级别的病变,CIN二级和三级,是高级别的病变。
宫颈癌的形成过程
从一级病变是可以逆转的,不管它,或者是经过一些治疗,它可以变成一个正常的宫颈。只有极少数的可以变为浸润癌。如果从1-2-3,到CIN三级,它逆转的可能性相对较小。这个从CIN1到CIN3的过程,我们任何一个时间节点给予筛查,把它揪出来,并给予一个正确的治疗,就可能阻止宫颈癌的发生,也就是说可以把你从迈向宫颈癌这条道路上给拽回来。
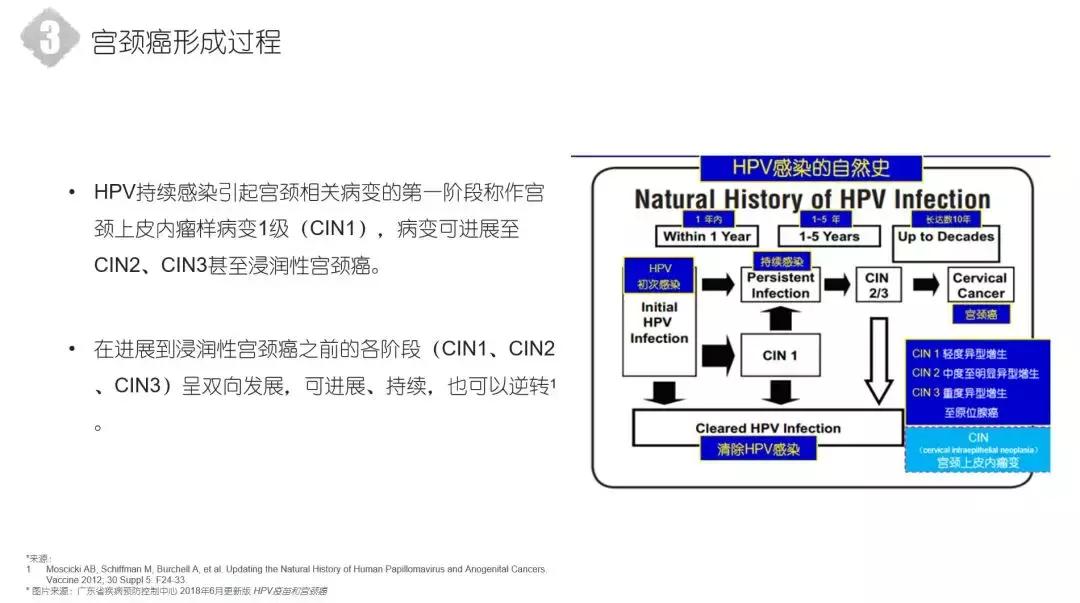
HPV持续感染引起宫颈相关病变的第一个阶段,我刚才说了叫CIN1,然后是通过1、2、3,这样一步一步发展到宫颈癌的。有人说是不是从1必须经过2,然后经过3,再到宫颈癌?其实也不是的,也可能从1发展到宫颈癌,也可能从2发展到宫颈癌。在进展到浸润癌之前的各个阶段,它是双向发展的。我刚才讲过,它可以逆转,可以减轻,也可以持续性地发展,也可以进展成宫颈癌。
宫颈癌的预防
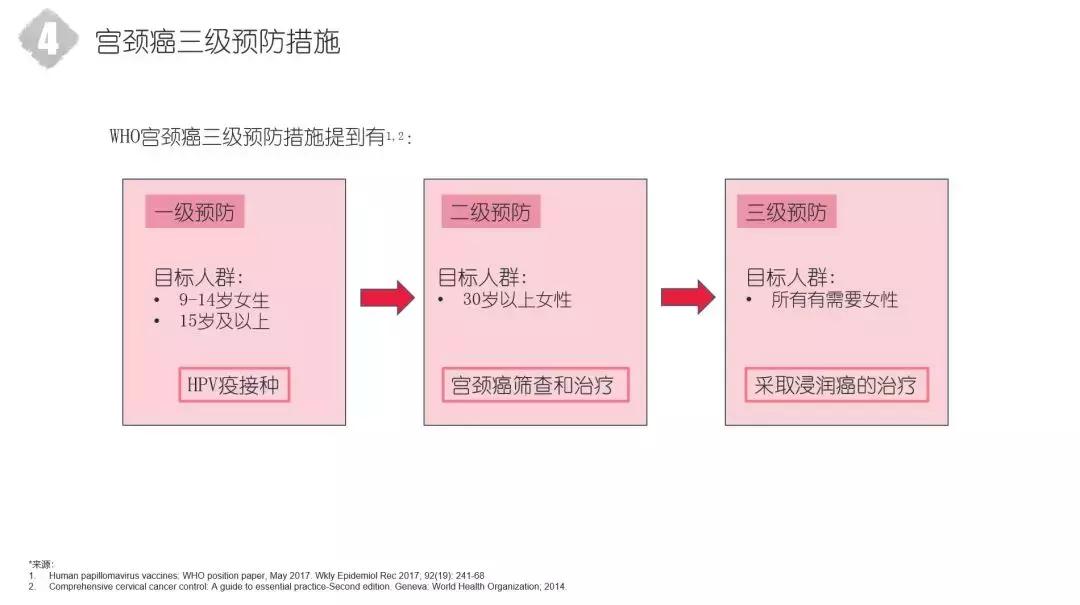
我们再看一看,刚才说了宫颈癌病因也明确了,时间也明确了,怎么样去预防呢?你找到了病因,医生已经给我方法。我们看一下,WHO给予宫颈癌的三级预防的措施有什么呢?一级预防、二级预防、三级预防,就为我们人类迈向宫颈癌的道路上设置了三个障碍。第一级预防就是宫颈癌HPV疫苗的接种。我们提倡在首要目标人群是9-14岁女生和次要目标人群(15岁及以上)中开展HPV疫苗接种。二级预防就是筛查,包括细胞学的筛查和HPV的检查。目标人群是30岁以上的女性。把我们筛查出异常的这部分女性进行管理和治疗,使宫颈癌不至于发生到宫颈浸润癌。三级预防是已经发展到了宫颈癌,无论是早期,还是晚期,任何一个期别的宫颈癌,我们给予这部分女性宫颈癌的正确治疗。
HPV疫苗
HPV疫苗是从大概2017年11月份正式进入了我国大陆,陆陆续续地从先进来的二价疫苗,到四价疫苗,到今年我们又来了九价疫苗。可以说,我们国内市场跟国外的市场基本上是一样的。宫颈癌的二价、四价、九价疫苗已经全部都有了。所谓的二价、四价、九价是什么意思?是不是价数越多越好呢?很多人也在问我这个问题。

二价疫苗覆盖的人群年龄是9岁-45岁,四价疫苗是20岁-45岁,九价疫苗是16岁-26岁。这三种类型的疫苗有什么不一样吗?我刚才讲到了,宫颈癌是一个感染性疾病,主要有12种高危HPV感染引起的。在这12种高危的HPV当中,在中国84.5%的宫颈鳞癌与HPV-16/18相关。本着“擒贼先擒王”的理念,先研发出来了HPV疫苗。这三种疫苗都包含了16和18型两种病毒的预防。二价主要是16和18型。四价是在16和18型两种高危的HPV疫苗的基础上,又加了6和11型。回忆一下我刚才讲过的,6和11型好像不在我们的12种高危类型中。为什么要把它做进去呢?这是因为6和11型引起了女性生殖系统的其他感染,比如说生殖器的尖锐湿疣这种性病的感染。
在性活跃期的女性当中,性传染性疾病尖锐湿疣这类性病也是发生率比较高的,也可以导致阴道的持续性感染。近期我看到一些文章提到,这种低危型的感染,包括阴道念珠菌的感染和细菌的感染,也会破坏阴道局部的物理环境以及它的免疫力,和高危型HPV持续性感染有一定的正相关性,可以加速它的感染,减少它的清除。所以四价疫苗又增加了6和11这两价,是预防性病的。
九价疫苗,刚才我们说了有12种高危,除了有6、11、16、18,还加了31、33、35、52和58。我之前看到了一篇文章,最新有一个大数据,在中国人感染的HPV类型当中,52和58也占了相当大的比例。九价疫苗就对52和58,又提供了免疫的保护。
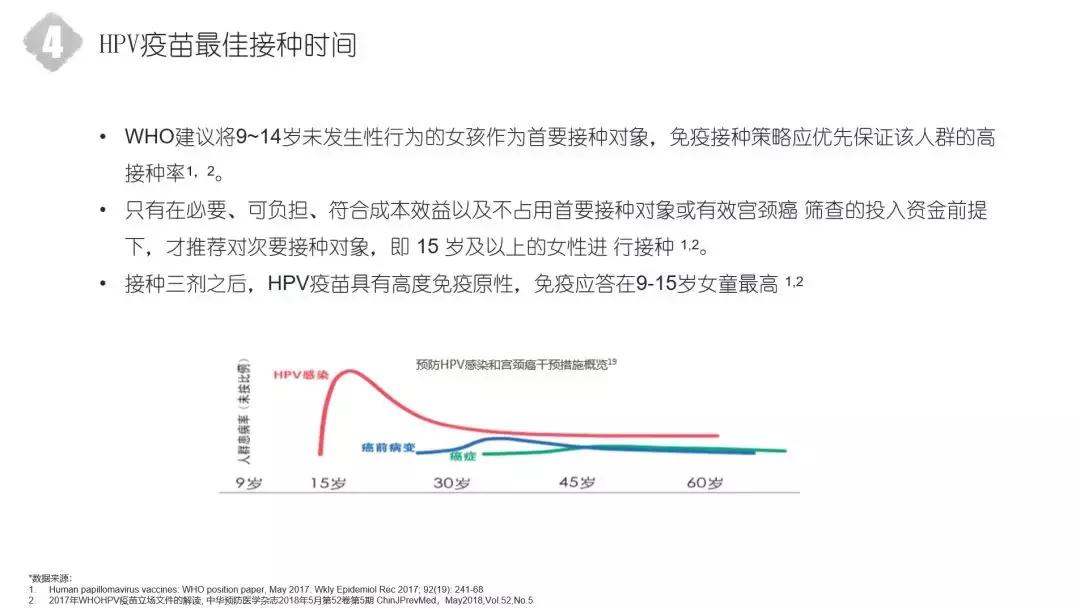
HPV疫苗的最佳接种时间
HPV疫苗什么时候打最好?WHO建议9-14岁没有发生过任何*行为性**的女性作为首要的接种对象。免疫接种的策略是什么呢?优先保证该人群高的接种率。只有在必要、可负担、符合成本效益,即不占用首要接种对象或者是有效宫颈癌筛查投入资金的前提下才提供次要的接种对象,即15岁以上的女性进行接种。这句话可能比较拗口,是什么意思呢?我们首先提倡的是对年轻的、没有*生活性**的女性进行接种。这个接种年纪是可以投入最小的资金,得到最大的效益。这部分的女性越早接种,她引起抗体的免疫效价是越高的,对宫颈癌提供的保护是越强的。
这三种疫苗,二价、四价、九价都是三针接种。HPV疫苗具有高度的免疫原性,免疫应答在9-15岁是最高的。看一下PPT下面的这个曲线,有15岁、30岁、45岁和60岁。有的人说,医生我年龄比较大了,是不是就不能打了。以年龄范围最大的二价疫苗为例,它在中国被批准的最大接种年龄是45岁。我们本着一种什么原则呢?你投资要受益,你打了,如果白打,花的这个钱就没有必要了。根据这个年龄曲线,我们年龄越小时去打,所产生的免疫原性是越高的,它提供的保护是越好的。所以我们就提倡在9-15岁这个较小的年龄阶段接种,越早打越受益。
宫颈癌防控-筛查
中华预防医学会(CPMA)《宫颈癌综合防控指南》指出:二级预防是对适龄女性定期开展子宫颈癌的筛查及对确诊患者及早治疗。针对宫颈癌提倡的是两条腿走路,一个是三级预防,一个是三阶梯的筛查。我们现在主要讲筛查。主要的筛查,筛查是二级预防,在筛查当中,我们也是循序渐进地三阶梯筛查。
目前的筛查方法有细胞学筛查和HPV的检查,以及阴道镜的检查。也就是说,我们用一个特殊的仪器,通过一些醋酸和碘的染色,由阴道镜医生来判断这个宫颈是否有病变,处于一个什么样的状态。
在我们国家,根据宫颈癌发病年龄的特点,推荐是在25岁开始筛查,65岁终止。选用的筛查方法是不同的。间隔的时间也不一样。在30岁以下的女性,我们用细胞学筛查,每3年一次。在30岁-60岁的女性,可以用HPV筛查,5年一次。如果选用细胞学筛查,3年一次。如果选用阴道镜的筛查,是每年要查一次。如果是65岁以上,在过去10年当中做了连续三次的细胞学检查,或者连续两次做了HPV的检查,结果都是阴性。65岁,恭喜你,可以说安全地渡过了宫颈癌这道关,可以不进行筛查了。
有的病人可能说,医生我子宫切了,我还要查吗?如果你是因为子宫肌瘤、子宫腺肌症,这样的良性病变切的子宫,可以不筛查了,因为宫颈没了。筛查的目的和意义就是为了找出宫颈癌。如果你说医生我是因为宫颈癌切的子宫,我还要不要筛查吗?因宫颈癌切的子宫,当然要进入宫颈癌的筛查流程,因为持续的HPV感染,也可能对宫颈癌的复发、阴道癌的发生,有一定的影响。
每一种筛查方法都可能存在漏诊,因此我们要定期筛查。并不是说我今天查了之后,过十年八年又想起来了,十年八年以后再进行筛查。我们筛查有筛查的定义、筛查的计划,一定要定期地筛查。
HPV疫苗的认识误区
关于HPV疫苗,经常有一些人问我:
过了26岁了,是不是打了HPV疫苗效果就不好了呢?
我刚才给出了HPV不同的疫苗有不同的适用年龄。过了26岁,仍然是可以打的。当然,我们提倡的是越早接种越好。可是HPV疫苗在2017年刚进入中国的市场,在进入中国市场以后,您可能年纪已经超过了9岁,10岁,超过了16岁,但还在接种范围之内,我们仍然建议接种HPV疫苗。更早接种才可以给自己更好的保护。
疫苗接种的最佳时间是9-15岁,它对感染有很好的预防作用。今年的研究发现,26岁以后接种疫苗的女性仍然可以得到足够滴度抗体的预防。在我国目前将HPV疫苗定为二类疫苗,公民自愿自费接种。
九价疫苗“一针难求”,我要不要退而求其次?
首先价数不同,不等于说效力或者持续时间不同。不能简单地理解为四价就比二价的好,九价的一定就比四价和二价的强几倍。九价的疫苗是不是能够完全碾压了二价和四价呢?这些理解都是片面的。对于预防宫颈癌的总体防护率来说,目前三种疫苗对宫颈癌的预防是没有太大差别的。九价疫苗并不是二价和四价的升级版,它们各有特色。
我们提倡的是越早接种,越早地越全面地预防。二价疫苗针对HPV16/18,我国的流行病学研究发现在大陆地区,16/18型HPV导致了84.5%的宫颈鳞癌。四价疫苗除了针对16/18型HPV,还可预防6和11 型HPV感染,6/11型HPV不会导致宫颈癌,但会引起尖锐湿疣。九价疫苗针对HPV6/11/16/18/31/33/45/52/58。
因此,我们建议如果你有条件接种二价和四价,没有必要等三、五年,或者远渡重洋偏要打九价。越早接种,越受益。在接种的同时,还定期进行三阶梯的筛查。不能说我打了疫苗,这辈子高枕无忧了,毕竟宫颈癌的发生有一定的高危人群。
我讲一下什么是高危人群。比如说,有不洁的*行为性**。什么叫不洁的*行为性**?多个*伴侣性**,不注意性卫生,还有非常早地开始*生活性**,在你的宫颈还非常稚嫩的时候,通过*生活性**的摩擦或者是多次流产、多次引产,损害子宫颈的行为,造成了子宫颈解剖上的一些损伤,我们防HPV感染的能力和清除它的能力就降低了。这一部分人群是主要需进行筛查和主要接种的。所以我们既要去接种HPV疫苗,也不能忘了宫颈癌的筛查。 我们提倡的是越早接种,越早地保护。
郎雁
主任医师、副教授
浙江大学明州医院
鄞州妇女儿童医院副院长
任湖北省妇幼保健协会妇科微无创专业委员会副主任委员,湖北省抗癌协会委员,湖北省性医学会理事,湖北省优生优育学会常委,湖北省老年保健学会常委,湖北省产后康复学会常委,湖北省医学会医疗事故技术鉴定专家库成员,湖北省四级妇科内镜诊疗技术临床应用能力审核专家库专家,国家四级内镜培训基地教学主任。
擅长:
卵巢囊肿、子宫肌瘤、腺肌症、妇科恶性肿瘤、复杂生殖器畸形矫正、盆底器官脱垂以及不孕症手术治疗。#清风计划#