#健康2023#
糖是我们日常生活中经常接触的,也是必不可少的。今天说的“糖”是指糖尿病,聊聊糖尿病最为常见的并发症——皮肤病变。这种病变的特点是范围广、种类多、表现各异,会损害全身任何部位的皮肤,发生于糖尿病的各个时期。约30%的糖尿病患者合并皮肤损害,而1型糖尿病患者约71%会伴有皮肤病变。皮肤病变可加重糖尿病的病情,导致十分严重的后果。糖尿病皮肤病多数不是此类病人特有的,但这些皮肤变化在糖尿病病人身上发生的可能性要大得多。

1 皮肤瘙痒。 糖尿病病人十分常见,发生率可达7%~43%。血糖升高会导致支配汗腺的植物神经功能异常,引起出汗异常,皮肤干燥、皲裂,从而引起瘙痒等症状,多发生于双上肢、双下肢,远端为主,好夜间发生,严重影响患者的休息。糖尿病引发的神经病变、肾功能受损都会出现瘙痒,而且血糖越高的人群, 瘙痒 出现的概率也越高。
2 真菌感染。 在糖尿病皮肤病变中占首位,远多于非糖尿病者,在足部、腹股沟或腋下、乳房下方、阴道或肛门区域出现严重、反复的真菌感染,如头癣、足癣、甲癣、股癣和体癣等, 患有慢性瘙痒的真菌感染被认为是糖尿病的标志性疾病 。其中以白色念珠菌感染比较多见,如女阴炎、*头龟**炎、口角炎、甲沟炎等,表现为红斑、糜烂、鳞屑、结痂、瘙痒。女性糖尿病患者,尤其是老年妇女受到激素变化和糖尿病神经病变的影响,导致 尿*禁失** 的发病率增加,*禁失**的尿液使会阴皮肤局部处于高糖环境,有利于真菌生长。
3 细菌感染。主要为金黄色葡萄球菌感染,常表现为疖、痈、毛囊炎等,成为检出糖尿病的线索。铜绿假单胞菌(就是以前常说的绿脓杆菌)感染也较常见,多表现为趾间及甲下感染。糖尿病患者因长期高浓度的血糖为细菌的生长提供了良好的培养基,并且抑制了人体白细胞参与抗菌。当糖尿病伴有营养不良和低蛋白血症时,免疫球蛋白或补体也明显减少,抵抗力降低,细菌容易感染。因此糖尿病与感染是相互影响、互为因果的两组疾病,感染可引起或加重糖尿病,而糖尿病患者又容易发生感染。
4 糖尿病足。 常见足底皮肤光滑,变薄变亮;足有烧灼痛,不行走也会出现疼痛,尤以夜间为甚,遇热或剧烈运动时疼痛加剧;伴间歇性跛行,行走时会感觉到下肢无力、麻木和疲惫,小腿抬高时皮肤颜色苍白;由于局部缺血时间长,可形成缺血性溃疡,且易发生细菌感染,久之足部形成坏疽。主要是由于高糖导致神经、血管损害,致足渐进损害。
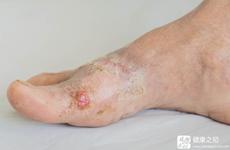
5 糖尿病性大疱。 常突然出现在四肢远端如足、小腿、手部、前臂等,一般水疱较小,约0.5公分左右,大的约有10公分,壁薄透明,液体呈浆液性粘稠,也可为血疱,局部不痒不痛,发病的速度很快,易反复发作。如果水疱破溃之后形成感染,会久治不愈而形成慢性伤口,对患者的身心健康影响特别大。主要是因为糖尿病治疗周期长,在平常的生活和饮食上没有进行良好的调整,使神经和微血管发生病变而产生。
6 胫前色素斑 。临床上称为糖尿病性皮病,好发于小腿前侧,皮疹初起为0.5~1公分圆形或卵圆形暗红色丘疹、红斑、水疱、紫癜、糜烂或者是溃疡,缓慢发展,1~2年可消退,遗留萎缩性褐色色素沉着或色素减退斑,皮疹此消彼长,长期存在,不痛不痒。多见于男性糖尿病病人。
7 类脂质渐进性坏死 。主要见于 两小腿胫前、大腿、踝部、足部 。 损伤的初始表现是出现不规则圆或卵圆形硬皮病样斑块,边缘清楚,表面光滑呈釉状, 2毫米大小,压之不褪色, 中央凹陷呈硫磺色,并伴有明显的毛细血管扩张,最终会有表皮或真皮变薄,导致萎缩性改变,形成无痛性的愈合缓慢的溃疡。皮损常为一个或数个,渐进性发展,偶可静止一段时间。 主要是由于糖尿病引起了微血管病,糖蛋白在小血管壁沉积,逐渐引起血管闭塞、组织坏死。 好发于中青年,女性多见。
8 糖尿病性黄瘤 。在 手、足背、臀部与大腿的伸面出现黄色的丘疹和结节 ,大小不等,质地较硬,群集或散在分布,结节周围可有轻度炎症。一般无自觉症状,慢性经过。当糖尿病控制后,皮疹减轻或消失, 遗留色素沉着,常伴有 皮肤瘙痒。但病情恶化时,可以再发。多见于中年以上男性病人。
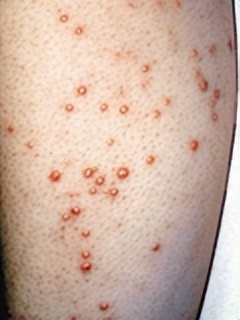
提醒: 对于糖尿病患者出现了类似皮肤病的时候,一定要去内分泌科以及皮肤科就诊。除了针对相应的皮肤病对症处理之外,同时严格控制血糖很重要。
(上述图片来自网络)