关注孕e家,让你孕期无忧 ♡
一位巴西小女孩即将迎来一周岁生日。可能她还不知道,她的出生意味着医学史上一次非常重要的进步。
12月4日,英国著名临床医学杂志《柳叶刀》(The Lancet)在线发表了一项史无前例的重磅研究:这是世界首例来自已故捐赠者、成功活产的子宫移植手术案例,来自巴西圣保罗大学医学院临床医院。并且,该女婴已健康成长一年!

根据报告,这个案例中子宫的捐赠者是一名45岁中风去世的妇女,而受赠者是一名32岁的女性,患有苗勒管发育不全综合征,也称先天性无阴道综合征,也就是常说的先天性无子宫。
在子宫移植术后 37 天,受赠者出现月经来潮,身体状况正常。移植后 7 个月,医生用体外受精技术将受精卵移植到受赠者的新子宫,移植后 10 天,确认受孕。
怀孕期间除应用抗生素治疗肾脏感染外,身体无特殊病情变化,持续服用免疫抑制药物抗排斥,胎儿发育良好。在2017年12月,女子孕 35 周时,剖宫产诞下一名健康女婴。
这个研究的成功意味着医学上巨大的突破!
截止目前为止,全球已经有11例通过子宫移植成功怀孕分娩并存活。但之前的10例移植案例,都为活体捐赠者。使用已故供体成功怀孕,这还是世界首次!
利用已故供体的移植治疗子宫不孕症,愿意在死后捐赠子宫的人数远远大于活体捐赠者,可让捐赠者范围更加扩大,可以帮助更多患有子宫不孕的患者。因此,这次实验的成功显得尤为重要。
随着现在不孕不育的患者越来越多,子宫移植已经成为治疗子宫不孕的重要手段。今天,孕e家带大家先来了解一下子宫移植的那些事。
子宫移植后可以自然怀孕吗?
暂时不可以。
无论是活体移植,还是已故供体的移植,在子宫移植手术完成后,还暂时无法自然怀孕。
这是由于接受者的卵巢和子宫并不是连通的(受试者卵巢功能正常),受试者仍旧需要接受体外受精胚胎移植,同时分娩时也要进行剖腹产。目前瑞典移植子宫诞生的3个孩子都是通过剖腹产出生。
而且,即使进行了子宫移植,目前为止也并不能100%保证怀孕。
据了解,其他的研究团队也曾进行过已故供体的子宫移植,但有的最终并没有成功怀孕;有的移植后因发生感染不得将子宫从受者体内取出。
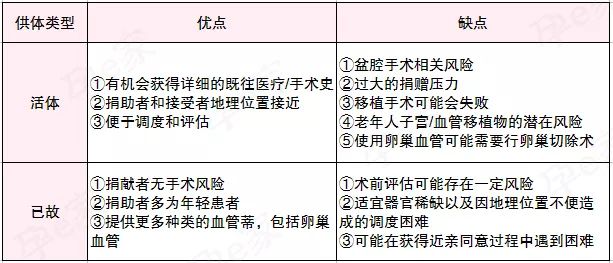
已故和活体子宫供体,哪个更好?
子宫移植手术中已故供体和活体供体分别有着各自的优缺点,孕e家列举了两者的比较。
已故捐赠者的子宫都能被移植吗?
不一定。
就上述案例来说,已故捐赠者的“死亡”只能参考一部分。
案例里的捐赠者,是蛛网膜下腔出血导致中风死亡,也就是常说的脑死亡,所以她在被摘取捐赠器官的时候,胸腔中还是有心跳呼吸的,捐赠的器官组织并没有处于“死亡”状态。
上述案例特殊之处还在于,移植子宫在无氧低温环境下储存 8 小时后仍可成功移植,而之前的移植案例均为 2 小时内。
此外,上述案例当中的“脑死亡”和一般理解的“尸源”捐赠器官还是有区别。因此,捐赠者的“死亡状态”和子宫存活时间长短,是子宫移植成功与否的关键所在。
子宫移植的危险性
首先,子宫移植本质上是器官移植,会面临移植后的免疫排斥,尤其是怀孕期间可能会出现致命并发症,服用药物也可能会提高癌症、糖尿病等疾病的发病率。因此,子宫移植的患者,一般在分娩后也会被再次移除子宫,以避免免疫排斥的影响。
其次,对于活体捐献者来说,任何女性承受摘取子宫的手术都需要承受一定风险,而且肯定会对健康造成影响。而对于已故捐献者来说,如何判断“死亡”标准也有待商榷。就以上述案例来说,“脑死亡”的界定不可避免地会引发一些争议。
因此,子宫移植对于捐赠和受赠双方而言,都风险巨大。
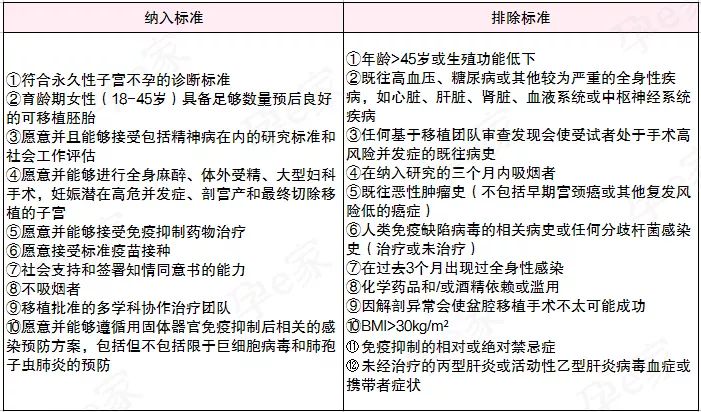
哪些人可以接受子宫移植
并不是所有不孕不育症都允许子宫移植治疗,也并不是所有子宫不孕症都允许进行子宫移植的手术。
虽然子宫移植在目前还没有很完善的标准,但来自已故捐赠者成功活产的子宫移植手术仍然是一例体现「现代医学发展伟大之处」的成功案例。
随着技术进一步发展,孕e家相信子宫移植可以在未来帮助更多患有子宫不孕症的女性,同时治疗不孕不育的手段也更加多样,人类可以拥有新的生儿育女的方式。
往后男人生娃,说不定也能够成真!什么时候能让老公也体会一下怀孕生子的痛苦呢?!现在只要你敢想,未来某一天科技就敢帮你实现!
图 | 网络,侵删 / 孕e家

关注孕e家,让你孕期无忧 ♡