麻醉科:陶恒 云南省中医医院
也许大家对麻醉医师工作的认识就是打一针,然后,找个地方坐着玩手机就完了,其实并不然……
麻醉不是“打一针”
麻醉,简单来说就是用药物或其他办法产生的一种中枢神经系统和(或)周围神经系统的可逆性功能抑制,这种抑制特点主要是感觉特别是痛觉的消失。很多人对麻醉这个行业知之甚少,总认为麻醉不就是打一针,是为了辅助外科手术而已。甚至有部分天天和麻醉医生并肩奋战的外科医生在手术室说“麻师,我要怎么样怎么样”……每到这时,作为麻醉医师的职业认可、劳动价值瞬间化为乌有。
其实,在1989年,我国已经把麻醉学科定为临床二级学科,与大外科,大内科等科室同级,除了上述内容,麻醉学还包括疼痛诊疗,可开设疼痛诊疗门诊或多学科疼痛诊疗中心,并可建立相应的病房、重症监护、药物依赖戒断(戒毒)等。
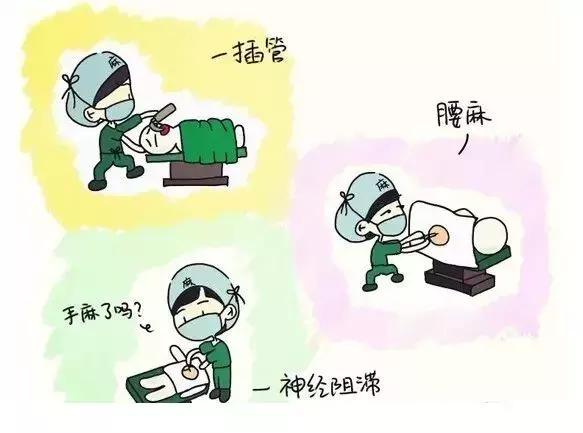
临床麻醉主要任务:
其中临床麻醉主要任务包括:
1.术前对患者进行术前检查、病情评估与准备。
2.术中包括镇静、镇痛、肌肉松弛、合理控制应激反应及消除不愉快记忆;对手术患者的生命体征进行全面、连续、定量的监测并调节与控制在正常或预期的范围内 ,确保患者生命安全。
3.术后镇痛,预防并早期诊治各种并发症,以利术后顺利康复。另外,提供完成手术所必需的特殊条件,如气管、支气管内插管,控制性降压,低温,人工通气及体外循环等。
因手术的种类不同、手术部位不同、患者的基础疾病、麻醉医生专长等诸多不同所需采取的麻醉方式也各式各样。比如我院骨伤科开展较多的肱骨骨折切开复位内固定术就可以采取静脉全身麻醉、吸入全身麻醉、静吸复合全身麻醉、臂丛神经阻滞、颈丛神经阻滞等各种麻醉方式,但各有利弊。对于患有多种慢性系统性全身疾病的高龄患者,若采取全身麻醉实施手术对患者在高应激状态下无论呼吸系统还是循环系统波动都会比较大;若采取臂丛神经阻滞或者颈丛神经阻滞实施手术会出现阻滞不完善,须辅助静脉或者吸入麻醉才能顺利完成手术,这无疑加大了患者的经济负担和手术的风险。
颈部硬膜外阻滞: 有 效、影响还小!
而我院麻醉科科主任在我院开展颈部硬膜外阻滞用于颈部手术、上肢、肩锁关节等部位手术,不但对患者呼吸系统、循环系统影响比较小,而且能有效的阻滞支配区域的痛觉神经。
其主要步骤:
一、 开放静脉输液通道,作好急救准备。
二、 体位:硬麻的常用体位是侧卧位。
三、 穿刺点的选择:以手术部位的中心为依据,根据脊神经的体表分布规律,选择相适应的脊椎间隙进行穿刺。
四、无菌术:硬膜外腔严防感染,硬麻严格执行无菌原则。
五、穿刺路径:硬麻按穿刺路径分为正中法、侧入法和正中旁法。
六、穿刺针头斜面方向:该因素易被忽略,但他对麻醉后腰痛确有一定影响。穿刺针头斜面在最初穿刺的2~3cm内与身体纵轴平行,估计到达黄韧带时将穿刺针旋转90°至斜面与身体纵轴垂直,这样即可减少穿刺针对组织的切割伤,又可在随后的穿刺中体会到穿过黄韧带的突破落空感。
七、判断硬膜外腔的方法:阻力消失法是判断穿刺针到达硬膜外腔的最主要的方法,另外还有负压法、正压法。
八、用药:联合用药,即将长效和短效局麻药及其效快和起效慢的局麻药相混合,以求取长补短。 局麻药中常规加用肾上腺素,浓度为1:200,000。
九、置管前注入试验剂量:确定穿刺针到达硬膜外腔后,可以先注入试验剂量后在置管,这样做有几点考虑:①注入试验剂量后,硬膜外腔被相对撑开,硬膜外腔导管可相对通畅的置入;②缩短麻醉操作时间,减少手术医生的等待时间,尽快消除患者的不舒适感和不安全感;③注入试验剂量后,将针体旋转180°再置。
十、测试阻滞平面。
十一、预防性静脉辅助用药。

也许你会觉得很简单,可是要真正的做好,可真不简单,另外我们邓主任新开展的颈段硬膜外麻醉在颈肩部手术中的应用,其中有几个细节值得我们所有麻醉医生值得学习的:
(1)局麻较完善
我们平时硬膜外穿刺之前的局部麻醉一般是:2%的利多卡因2ml用0.9%氯化钠针稀释至4-5ml,而邓主任站在患者的角度考虑,减轻患者疼痛以及紧张焦虑的情绪,要求我们在进行有创操作之前,需2%的利多卡因5ml用0.9%氯化钠针稀释至10ml进行穿此处充分的局部麻醉,穿刺点周围打出一个大大的皮丘,这样一来,在操作过程中,患者因紧张、疼痛等不配合的情况明显减少了,穿刺成功率也大大提高。
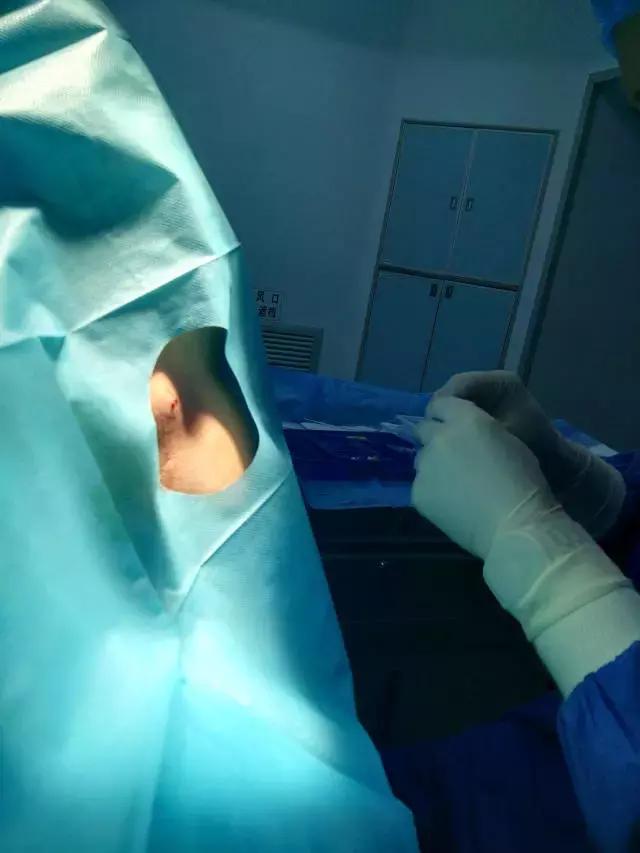
(2)硬膜外导管有针头仔细分开,软化导管
在置管过程中因导管过硬刺破静脉丛而进入血管导致局麻药中毒的几率也明显减少了,此外,还可避免因导管过硬刺破蛛网膜误将局麻药注入蛛网膜下腔导致全脊麻等风险。
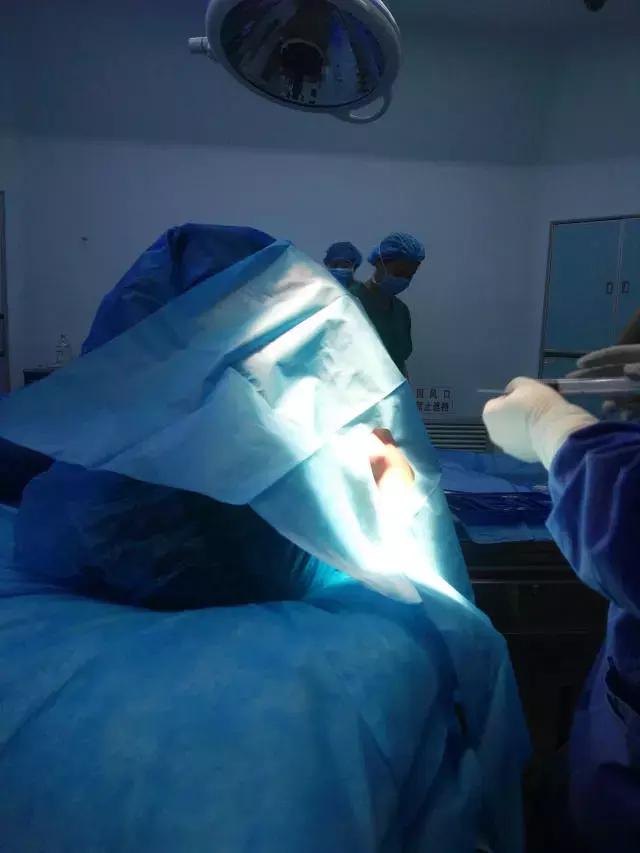
(3)判断穿刺针进入硬膜外腔的方法更加全面
一般判断穿刺针进入硬膜外腔的方法:穿过黄韧带时阻力突然消失,回抽无脑脊液,而邓主任则要求我们还需要做负压试验和阻力试验(见图3),①负压试验:用一带水柱的细玻璃管,接上穿刺针,穿过黄韧带进入硬膜外腔,玻璃管内的液体被硬膜外腔负压吸入。亦可用悬滴法试验。②阻力试验:用一5毫升注射器,内装少量生理盐水或局麻药,并保留一小气泡,接上穿刺针。轻轻推动注射器芯,如有阻力,则气泡压缩变小,说明针尖未在硬膜外腔,如无任何阻力,气泡不被压缩,说明在硬膜外腔。同样于注射器内装数毫升空气,如针尖不在硬膜外腔时,则注气有明显阻力,在硬外腔则注气无阻力。注气后,立即取下注射器,有时能看到气泡由穿刺针尾涌出现象。
1
这种麻醉方式风险高!
现在中高位的硬膜外穿刺越来越少,有经济原因,也有从研究上讲,高位的硬膜外并发症多,所以有渐少的趋势。
高风险主要有:
(1) 对呼吸及循环系统的抑制作用;出现呼吸困难或低血压,甚者可以导致窒息及心跳骤停。
(2) 全脊髓麻醉:行硬膜外阻滞时,穿刺针或硬膜外导管误入蛛网膜下隙未能及时发现,超过脊麻数倍的局麻药注入蛛网膜下隙,可发生异常广泛阻滞,称全脊麻;通常是由于过量局麻药造成的。症状和体征包括发音困难,呼吸困难,上肢无力,意识消失,低血压,心动过缓和心搏呼吸骤停。
(3) 局麻药中毒;一般是由于药品使用过量或误入血管或者患者耐受力下降所致。
(4) 截瘫;硬膜外麻醉后发生截瘫较为罕见。Dawkins报道32,718例硬膜外麻醉中,造成永久性中枢神经损伤的发生率为0.02%。由于预后不佳,常可导致残废,甚至危及生命,应引起麻醉工作者的重视。
(5) 硬膜外感染;跟其他的感染一样,都是炎症反应,只是部位不同而已。 当然,还包括该麻醉方式的其他一些罕见的意外及并发症,比如气体栓塞、神经根损伤、导管断留腔内等等。
我院高龄患者较多,心肺问题比较多见,因此采取一种对患者呼吸系统、循环系统影响较小的麻醉方式可能是手术成败的关键。
麻醉界有句行话叫:外科医生治病,麻醉医生保命。因为,麻醉医生不仅要提供“无痛”技术,更重要的是守护病人的生命安全。很多一线麻醉医生常用“只有小手术,没有小麻醉”这句话,来警示自己。