一般来说,双胞胎大都是同年同月同日出生的,但宁波金女士(化名)的双胞胎女儿,出生时间竟相差了整整4周。
姐姐被迫在孕24周自然娩出,可惜因为发育不良没有存活;妹妹等到孕28周才剖腹产出生,在保温箱住了一个多月后,幸运地健康出院。

俞颖 教授
浙江大学医学院附属妇产科医院产三科俞颖主任医师 说,这种在第一胎流产或早产后保留第二胎继续妊娠的妊娠方式叫做双胎妊娠延迟分娩(DID),时间间隔越久,风险越大,不管对产妇还是新生儿都是巨大的考验。
病例简介
金女士今年35岁,婚后习惯性流产了数次,最后通过人工授精怀上了双胞胎。但孕17周左右,她开始出现反复阴道流血,并且羊水慢慢变少,当地医院处理后效果不佳,建议他们转到浙江大学医学院附属妇产科医院。
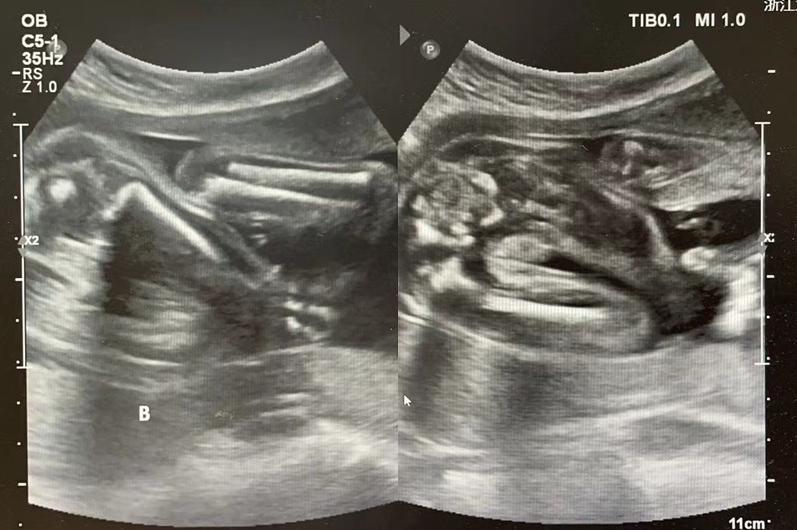
妊娠17周入院时发现A胎羊水极少
浙大妇院的超声显示,这对双胞胎是上下胎位,位于下面的A胎羊水最大深度仅1.3cm,羊水量严重不足;位于上面的B胎羊水最大深度3.5cm,情况还算良好。
当地医院之前已经做过羊水结晶的检测,结果呈阴性。为了排查假阴性,他们采用了更精确的一种试纸,从中发现了羊水*特中**有的IGFBP-1(胰岛素生长因子结合蛋白-1),明确了A胎胎膜早破的诊断。
孕17周出现胎膜早破,目前的医疗常规操作是终止妊娠。但是产妇坚决不放弃孩子。面对产妇的坚持,浙大妇院产科组织了全院的多学科讨论(MDT),告知羊水不足可能会影响A胎胎肺和四肢的生长发育,还容易导致胎儿宫腔内感染。金女士和她的丈夫充分了解风险后,依然表示愿意承担一切后果,和宝宝一起接受这场考验。
妊娠24周,金女士肾绞痛发作诱发宫缩,自然分娩产出了A胎。由于羊水过少,这个宝宝肺部发育不良、四肢畸形,体重仅650g,新生儿评分仅1分,最终没能存活。而此时B胎仍在妈妈肚子里,羊膜完整,没有绒毛膜羊膜炎的迹象,小小的心脏还在顽强地跳动着……
当胎儿和母亲没有其他分娩指征时,第二个胎儿在第一个胎儿流产或早产后延迟分娩,可提高第二胎的生存率,改善新生儿预后。结合B胎和金女士的情况,浙大妇院的产科医生们决定实施延迟分娩。
临床管理
DID常规的临床干预措施包括:第1个胎儿娩出后脐带高位结扎、预防感染、抑制宫缩、适时促胎儿肺成熟、保护胎儿脑神经和终止妊娠[1]。
预防感染
通常建议在第1个胎儿娩出时避免会阴侧切,胎儿娩出后尽早使用广谱抗生素,取脐带及宫颈分泌物进行培养,然后予以充分阴道消毒后,在靠近宫颈管上端,用可吸收缝线结扎第1个胎儿的脐带,这是预防宫内感染的首要措施。随后监测母体感染指标,根据分泌物培养的结果及时调整抗生素。
一项meta分析纳入了66例DID病例,结果发现即使常规预防性使用广谱抗生素,第1个胎儿娩出后发生宫内感染的风险仍高达36%,母体败血症发生率为4.9%。因此,感染是影响DID成功的重要因素。
虽然多次细菌培养报告都显示无细菌生长,但是胎膜早破最常见的病因就是感染。为了排查感染,浙大妇院这次采用了目前世界上最先进的测序技术(NGS)病原微生物高通量基因检测,终于揪出了3种可能导致胎膜早破的细菌。
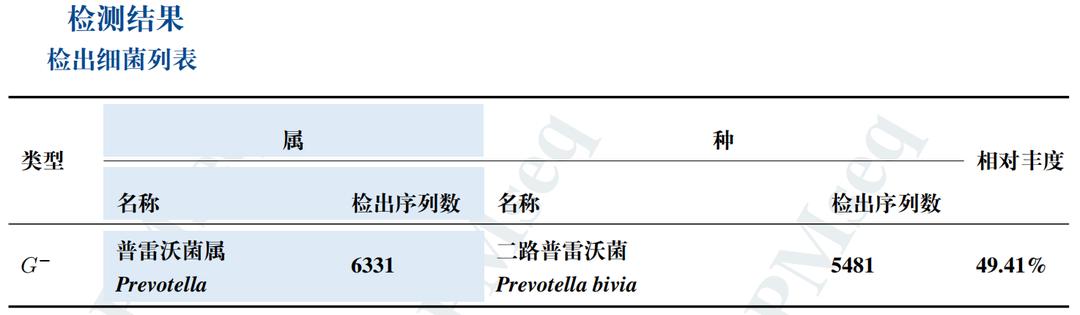
检测数值

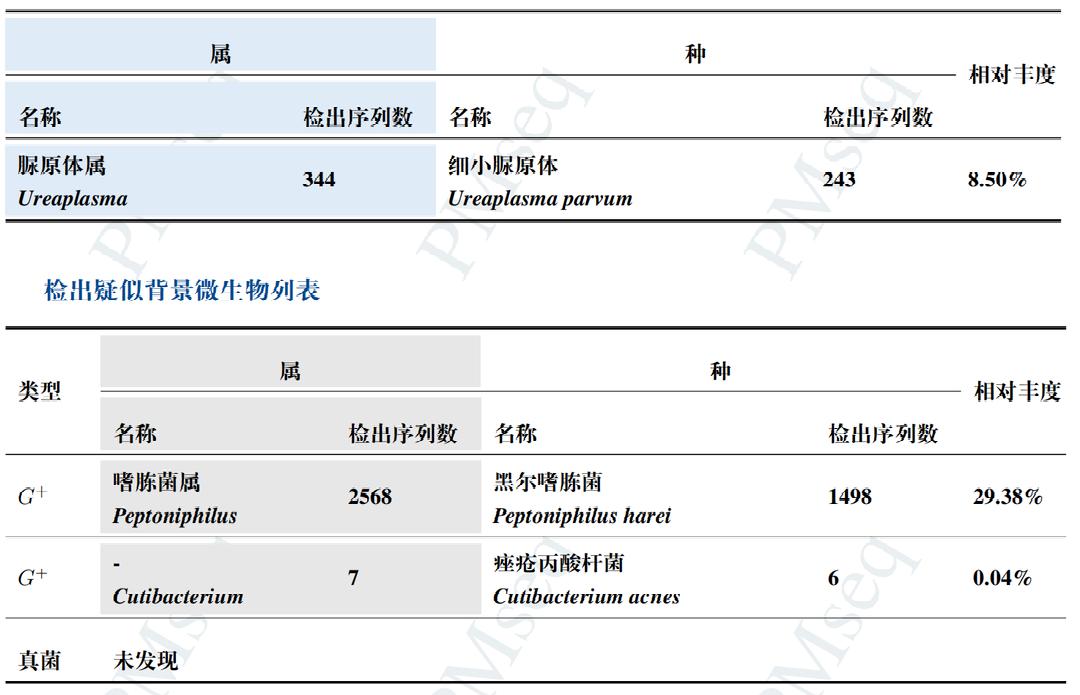
检测数值

检测报告结果说明
抑制宫缩
抑制宫缩是否使用宫缩*制剂抑**与延迟分娩间隔时间长短并无明显相关性,更强调根据患者具体情况,个体化使用宫缩*制剂抑**。
随访监测
因多数DID失败常发生在第1个胎儿娩出后的1周内,故在实施DID后一般建议至少住院观察7 d。如病情稳定可门诊定期随访监测,不推荐长期住院。
有研究总结17年DID临床经验,提出实施DID后母儿随访监测的建议:
首先,对母体应避免不必要的阴道检查,可定期监测宫颈长度;
其次,每天监测母体宫缩、体温情况,每周复查宫颈分泌物培养、外周血感染和凝血指标等。
每周都给产妇做一次超声,评估B胎儿的生长状况和宫颈长度。
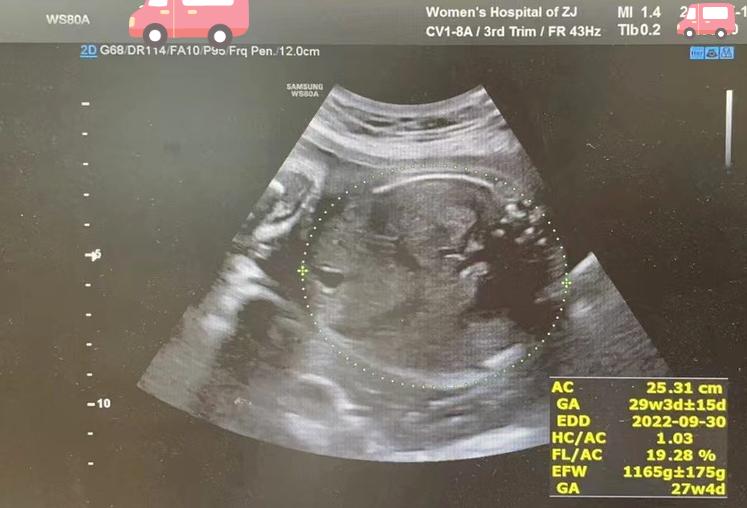
B胎分娩前B超图像
药物应用
根据细菌检测结果,二路普雷沃菌是普雷沃菌属的重要菌种,属于条件致病菌,是口腔、上呼吸道、肠道和女性生殖道微生物群的重要组成部分。此细菌常与女性细菌性阴道病(BV)有着密切关系,可引起胎膜早破[2]。
近年来也有外国学者对普雷沃菌的药物敏感性及耐药性进行了一项多中心调查:总结出普雷沃菌对氨苄西林舒巴坦、哌拉西林/他唑巴坦、头孢西丁、甲硝唑和替加环素敏感性较高[3]。为此,药剂科调整了抗生素的种类和剂量,进一步完善了抗感染的治疗方案,大大降低了B胎儿感染的风险。
此外,应用地塞米松与硫酸镁促进胎肺成熟、加强脑保护。
妊娠28周
妊娠28周妹妹平安降生,1270g,新生儿评分1分钟、5分钟分别为9分和10分,随后转至新生儿重症监护室治疗,没有出现严重的早产儿并发症,体重也稳步增长达到2440g,一个月后平安回家。

俞颖教授说
随着辅助生殖技术的开展,多胎妊娠的发生率显著上升,随之增加的是与多胎妊娠相关的母儿并发症,其中最常见的就是双胎流产或者早产,而双胎延迟分娩(DID)可以增加双胎第二胎的存活几率。
DID延迟分娩间隔时间的个体差异很大,最长可达154天,但是大多数在一周之内。本案例这一对双胎分娩间隔达28天。
早产胎膜早破(PPROM)是导致早产的主要因素,PPROM可双胎妊娠复杂化,尤其是发生在胎儿存活之前。研究报道24周前PPROM 生存率为24%~79.2% [4,5],这可能是与当地经济卫生差异有关。本案例早产/流产与PPROM相关,由于抗生素的应用及临床处理,孕妇没有出现临床绒毛羊膜炎。在26+6周,第二个胎儿也发生PPROM,实施DID的17天为不可存活的胎龄延长到可存活的胎龄提供了可能性。
环扎和高位脐带结扎被认为是减少上行子宫感染的另一种方法。目前临床有些医生会在第一次分娩后立即常规进行宫颈环扎[6],而一些则认为宫颈环扎可能导致绒毛膜羊膜炎,因此不建议环扎。本例患者无宫颈机能不全病史,监测宫颈管长度正常,故未行宫颈环扎,而选择继续监测母胎情况的方式进行抗感染、促胎肺成熟的期待治疗。
DID是一项复杂的临床决策,需要平衡围产儿存活率与孕产妇并发症间的风险。这个过程需要医生的技术和经验,也离不开来自家庭的支持。
参考文献:
[1]刘铭, 刘云, 孟璐璐, 等. 宫颈环扎双胎妊娠延迟分娩四例[J]. 中华围产医学杂志, 2021,24(3) : 226-229. DOI: 10.3760/cma.j.cn113903-20200928-00994
[2]Smayevsky J,Canigia LF;Lanza A,et al.Vaginal microflora associated with bacterial vaginosis in nonpregnant women;reliability of sialidase detection[J]. Infect Dis Obstet Gynecol,2001,9:17-22
[3]Ulger Toprak N,Veloo ACM,Urban E,et al.A multicenter survey of antimicrobial susceptibility of prevotrlla species as determined by etest methodology[J].Anaerobe,2018,52:9-15.
[4]Herzlich J, Mangel L, Halperin A, et al. Neonatal outcomes in women with preterm premature rupture of membranes at periviable gestational age[J]. Sci Rep, 2022, 12(1): 11999.
[5] Linehan L A, Walsh J, Morris A, et al. Neonatal and maternal outcomes following midtrimester preterm premature rupture of the membranes: a retrospective cohort study[J]. BMC Pregnancy Childbirth, 2016, 16: 25.
[6]Zhang J, Johnson C D, Hoffman M. Cervical cerclage in delayed interval delivery in a multifetal pregnancy: a review of seven case series[J]. Eur J Obstet Gynecol Reprod Biol, 2003, 108(2): 126-30.
编辑/排版:王璐
审核:裘佳

联系我们
投稿邮箱 | ysbqiujia@163.com
商务合作 | 裘佳 15110105642