来源:肿瘤资讯
【35 under 35】风采展示第二轮已经开始啦!本轮正经名叫“病例实战分析”,不正经名叫“互相伤害”,哈哈哈~100位入围选手每人提交一个有意思的病例,并就病例提出一个问题,形成一个病例库!然后100位入围选手从病例库中任意选择一个非自己提供的病例进行解读并回答问题!最后,我们将呈现病例+别人的点评+病例提供者自己的点评,同步展示!

100位小伙伴已将自己的病例提交,并提出了问题,让我们一起先阅读下精彩病例吧!
黑色素瘤病例分享






此病例共有1位入围选手点评:33-黄柳,病例提供作者:9-连斌,详情如下:
点评医生简介:33-黄柳

点评内容分享:
一、有关初诊分期的体会
黑色素瘤患者初诊时明确分期非常重要,需要仔细评估原发灶,局部淋巴结和远处转移状态。
(1) 临床医生应重视体检。
本例患者初诊时,没有给出体格检查内容,包括原发灶大小,有无卫星灶,全身皮肤检查和浅表淋巴结触诊结果。术后24天,出现临床可触及的左颈部淋巴结肿大,CT提示双颈部多发淋巴结转移。初诊时,无论是体检还是超声,对发现的可疑淋巴结都需要活检明确病理诊断。因此,除了超声探查,临床医生的体检也非常重要。不知术前患者颈部淋巴结是否已经肿大。
(2) 黑色素瘤转移还是另外的疾病。
需仔细评估患者临床症状,从仅有的血液检测结果来看,患者白细胞,HB,PLT正常,LDH 689IU/L明显升高,基本排除细菌感染的前提下,在恶性肿瘤患者中,需要警惕患者远处转移,或者合并肝胆疾病,需要病理明确排除第二原发肿瘤,尤其是淋巴瘤。
二、病理科发布病理报告的规范性和完整性
根据nccn指南,恶性黑色素瘤病理报告的内容应包括

本例患者的病理报告在国内算是很完整了,但切缘状态和微卫星灶尚不明确。对于小病种加强专科化及规范化,是临床医生需要努力的方向。
三、 对于治疗方式的思考:
(1) 初诊时的治疗选择
患者术前临床分期考虑为II期(N0M0),故行原发灶扩大切除+前哨淋巴结活检,术后病理考虑T4bN0M0,对于这个分期,术后辅助目前指南推荐的是观察,α-干扰素,或参加合适的临床试验。没有使用辅助PD-1或伊匹单抗的指针。
(2) 假设颈部淋巴结是黑色素瘤转移所致,且全身其他部位没有转移
因为术后24天发现颈部淋巴结转移,建议重新分期,考虑为T4bN0M1a(远处淋巴结转移)。BRAF(-),C-KIT(-),需要联合外科评估颈部淋巴结能否实现R0清扫,如不能,优先建议行PD-1治疗,或参加合适的临床试验,如果经济条件不允许或无法参加临床试验,可酌情考虑放疗/化疗/生物治疗。重视姑息对症治疗的全程参与。
(3) 患者伴发疾病的处理
38岁就患高血压和2型糖尿病,应评估患者代谢营养状态与生活习惯,给患者进行饮食运动指导。治疗期间,尤其是免疫治疗期间,需监测其内分泌功能(包括胰腺和甲状腺),血糖,血压。
--------------------------------------
病例提供作者简介:9-连斌

病例提供作者自评:
患者青年男性,主因肢端黑痣增大伴破溃起病,初诊分期检查未见远处转移,遂行扩大切除+前哨淋巴结活检术,据病理结果可明确初步诊断“右足黑色素瘤扩切术后T3bN0M0 IIb期 右腹股沟前哨淋巴结活检术后(0/1)”。
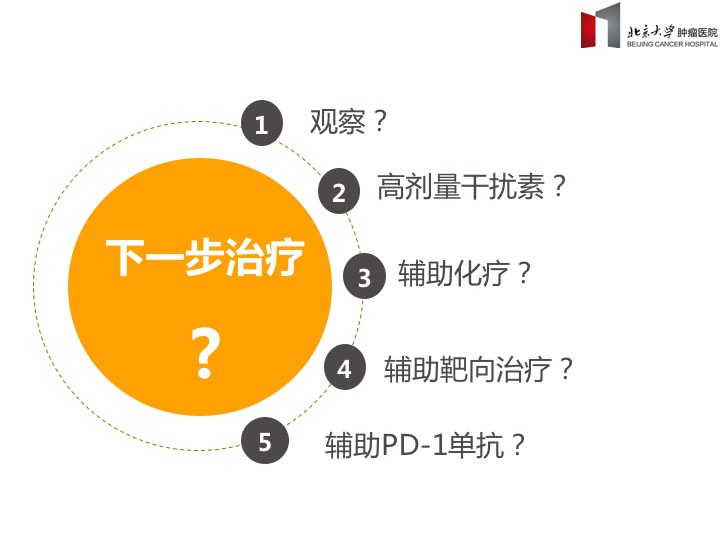
Q1:下一步辅助治疗?
黑色素瘤术后患者的预后根据危险因素不同存在差异。根据病灶浸润深度、有无溃疡、淋巴结转移情况等危险因素,一般将术后患者被分为四类:①Ⅰa期(低危);②Ⅰb~ⅡA期(中危);③ⅡB~ⅢA期(高危);④ⅢB~Ⅳ期(极高危)。不同危险度的患者选择不同的辅助治疗。
高剂量IFN-α2b依然是皮肤黑色素瘤辅助治疗首选:多个Ⅲ期随机对照临床试验均证实高剂量干扰素(IFN-α2b)可延长患者的无复发生存和总生存,因此FDA在1995年批准了1年高剂量IFN-α2b(2000wiu/m2 d1-5×4w,1000wiu/m2 tiw×48w)作为辅助治疗高危复发的黑色素瘤患者。
辅助靶向、免疫治疗有望成为新选择:近年来晚期黑色素瘤靶向治疗、免疫治疗发展迅速。C-kit*制剂抑**imatinib,BRAF*制剂抑**vemurafenib和dabrafenib,MEK*制剂抑**trametinib、CTLA-4单抗Ipilimumab、PD-1单抗(pembrolizumab、nivolumab等)、PD-L1单抗(atezolizumab等)均可显著延长晚期黑色素瘤患者的生存。然而,这些靶向、免疫治疗能否用于黑色素瘤辅助治疗,还未一一在临床研究中证实。值得庆幸的是,以上药物目前均已在高危/极高危黑色素瘤术后患者中开展临床研究。其中Ipilimumab更是捷足先登,基于EORTC 18071研究结果,已于2015年获美国FDA批准用于Ⅲ期黑色素瘤根治术后的辅助治疗。而未来最期待的仍是PD-1单抗的辅助治疗地位,目前国外有多项评估PD-1单抗在黑色素瘤中辅助治疗作用的研究正在开展,北京大学肿瘤医院郭军教授作为PI牵头的一项多中心随机对照II期研究也在进行之中(黏膜黑色素瘤术后辅助PD-1单抗vs 辅助HD-IFN),相信这些研究在未来的几年之内都将改变黑色素瘤辅助治疗临床实践。
回到本例患者,分期IIb期,为黑色素瘤术后高危复发患者,需行辅助治疗以降低复发转移风险,患者无常见基因突变,无临床研究参与情况下,高剂量干扰素治疗1年仍是基于目前循证医学证据的最佳选择。
不幸的是,患者术后一个月内未开始行高剂量干扰素治疗就发现双颈部淋巴结多发转移,基因检测均为野生型,血LDH 689 IU/L。目前诊断“右足黑色素瘤扩切术后T3bN0M1c IVc期 右腹股沟前哨淋巴结活检术后(0/1) 双颈部淋巴结多发转移”。
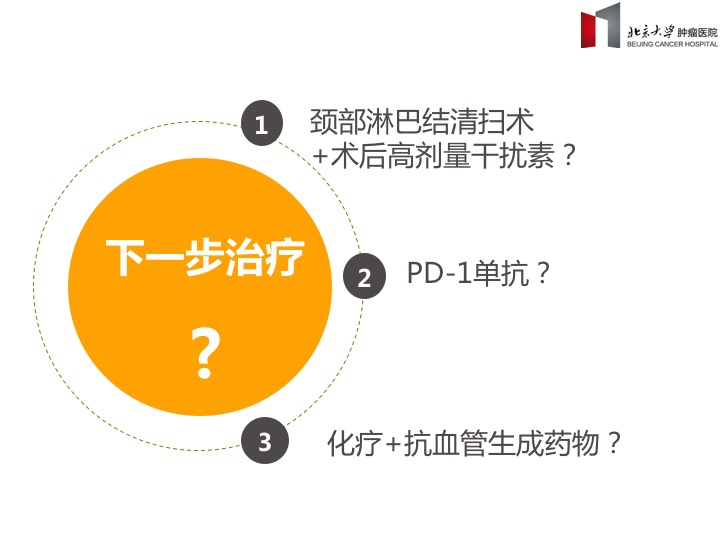
Q2:下一步治疗?
治疗选择包括①颈部淋巴结清扫术+术后高剂量干扰素;②化疗+抗血管生成药物;③PD-1单抗。
患者术后1个月即出现双颈部淋巴结多发转移,为远处转移,且LDH明显升高,提示肿瘤恶性程度高,进展快,再次手术治疗获益可能性小,故不建议选择淋巴结清扫术+术后干扰素治疗。
针对晚期黑色素瘤,个体化靶向治疗、化疗+抗血管生成治疗、PD-1单抗为主要三大选择。患者基因均为野生型,因此不考虑个体化靶向治疗。那么是否该选择PD-1单抗治疗呢?
PD-1单抗无疑是这两年来各大实体肿瘤中的明星药物,而黑色素瘤在所有实体瘤中对免疫治疗最为敏感疗效也最好。早在2014年,2015年两个代表性PD-1单抗(pembrolizumab、nivolumab)相继获得FDA批准用于晚期黑色素瘤二线、一线治疗,而更多联合治疗方案也在多项临床研究中探索。而在研究探索的同时,也存在相关问题尚待解决:(1)PD-1单抗并非通吃所有黑色素瘤亚型:PD-1单抗虽然在晚期的皮肤黑色素瘤中取得了显著疗效,但对于其他亚型比如葡萄膜黑色素瘤,其疗效还值得探讨。近年美国的一项多中心回顾性分析显示,PD-1/PD-L1抗体用于晚期眼葡萄膜黑色素瘤的疗效仅为3%,中位PFS为2.7个月。另一项法国的研究显示,21名眼葡萄膜黑色素瘤患者接受nivo或pembro的治疗,未观察到任何客观疗效。而对于中国特色的黑色素瘤亚型——肢端型、黏膜型,PD-1单抗的疗效也均不如皮肤黑色素瘤显著。尤其针对黏膜黑色素瘤,在2016年公布的六项免疫治疗研究中黏膜黑色素瘤患者接受PD-1单抗的疗效分析结果,包括CA209-003、CA209-038、Checkmate 069、Checkmate 037、Checkmate 066和Checkmate067六项研究。其中接受nivo单药、NIvo+Ipi、Ipi单药的粘膜黑色素瘤患者分别为86,35和36人,与皮肤黑色素瘤患者相比,疗效均减半。(2)PD-1单抗治疗适宜人群选择:关于PD-1单抗治疗的适宜人群,一直依据临床研究数据的更新而不断变更。从目前的多项研究来看,PD-1单抗在无基因突变、瘤负荷小、LDH正常、无肝脏等重要脏器转移、非快速进展期、PD-L1表达更高的患者中疗效更为显著。
回归本病例,患者术后1个月后快速出现远处转移,LDH显著升高,无基因突变,无手术时机,也非个体化靶向治疗、PD-1单抗治疗最佳运用时机。因此推荐行化疗联合抗血管生成药物治疗。其中可选择化疗药物包括DTIC、TMZ、紫杉醇、白蛋白紫杉醇等,而抗血管生成药物包括恩度、贝伐单抗、阿帕替尼等。这些药物联合治疗效果在国内外的多项研究中均取得不错的疗效,因此成为快速进展期、瘤负荷大、无基因突变、肢端/黏膜型晚期黑色素瘤治疗的首选。
--------------------------------------
以上为【35 under 35】的观点,您怎么看?欢迎广大肿瘤医生在下方留言发表您的观点!
参考文献
以上所有点评参考文献略。
版权声明
版权属肿瘤资讯所有。欢迎个人转发分享,其他任何媒体、网站如需转载或引用本网版权所有内容,须获得授权,且在醒目位置处注明“转自:良医汇-肿瘤医生APP”。