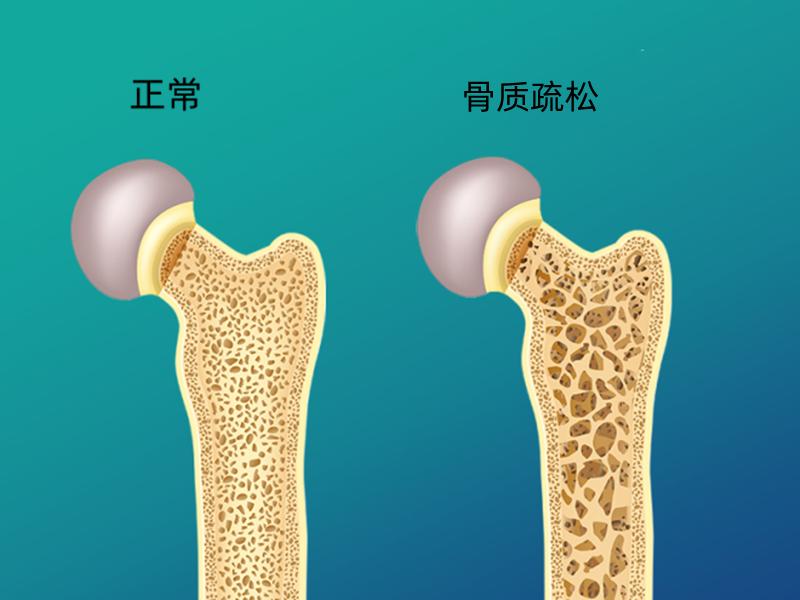
老年人骨折的风险高,比较常见的发生在髋部、骨盆、脚踝和上臂骨。其中以髋部骨折最为典型。虽然老年人的骨骼相对脆弱,强度不如年轻时,但统统归结于骨质疏松是不严谨的,骨质疏松 的诊断标准是双能x光检查,如果出现 -1和-2.5之间的情况,说明骨质减少,但还达不到骨质疏松的标准,容易发生骨也可能是其他因素。
药物
许多老年人患有慢性病,例如哮喘、类风湿性关节炎、炎症性肠病、自身免疫性疾病等,糖皮质激素应用于这些疾病,如泼尼松龙等长期服用这些药物 会抑制钙质的吸收,钙磷代谢会增加,破骨细胞的活性增强,不仅可能导致骨质疏松,还可能在骨密度没有明显下降的情况下,因跌倒而骨折。根据一项研究, 口服糖皮质激素后3-6个月风险最高 。 与匹配的对照组相比,接受口服糖皮质激素治疗的患者的骨折相对发生率高,髋部骨折的风险比为1.6,前臂骨折为1.09,椎骨骨折为 2.6。
糖尿病
65岁以上的2型糖尿病患者比较普遍,和同龄血糖正常的人相比,发生髋部骨折的风险要高 40-70%,死亡风险在骨折后3个月增加5到8倍。这是因为高血糖会影响正常的骨代谢,减少成骨细胞分泌骨钙素,导致 钙质流失, 增加破骨细胞生成。但在骨密度不一定受到很大影响,骨密度测试结果正常或轻度下降,但髋部骨折的风险增加,因为该疾病会影响骨矿化,导致骨骼的质量不好。跌倒后容易发生骨折。因此积极治疗糖尿病也能预防骨折。
肌肉减少
肌肉无力,没有力量,质量差也会增加骨折的风险,即使骨密度没有明显降低,达不到骨质疏松症的标准。跌倒的风险也要高出3倍,尤其对老年人风险最大的髋部骨折。在一项针对中国香港老年人的研究中,男性髋部骨折风险为73.6%,女性为67.7%。许多老年人由于年事已高,患有慢性疾病,运动少,食欲差,导致肌肉减少和无力, 运动功能失调,容易跌倒发生骨折。

神经系统疾病
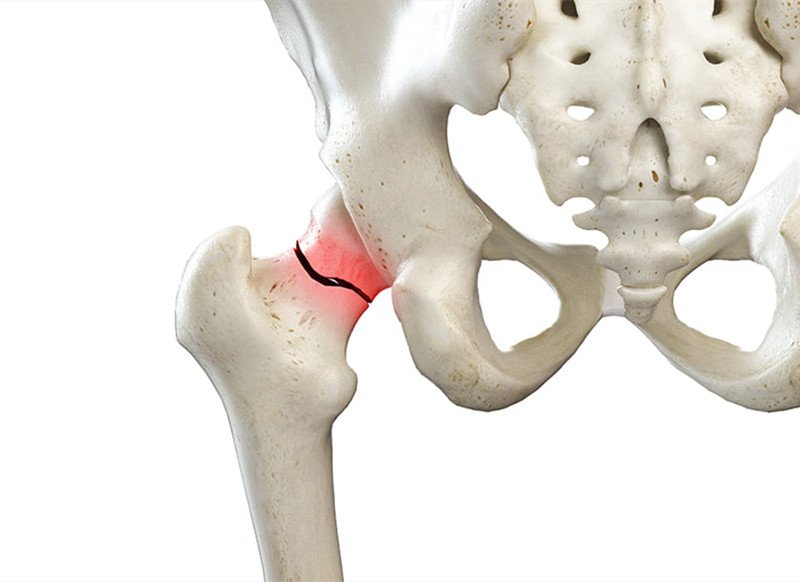
步态和平衡是跌倒的关键因素,有中风病史的患者跌倒骨折的风险高,在人均寿命逐年提高的前提下,中风患者的数量也在逐年增加,他们的骨折多发生在髋部,而不是手腕,因为他们在跌倒时难以伸展手腕, 髋部骨折则更为凶险,大约20%的老年患者在一年内死亡,致命的原因并非骨折本身,而是老年人骨骼生长慢,愈合时间长,卧床时间也就长,躺着痰吐不出来,容易造成肺部感染等并发症。除此之外,周围神经系统疾病,老年痴呆症,帕金森病, 也都可能导致老年人跌倒和骨折。即使达不到骨质疏松的标准。
关于跌倒
老年人骨折大多和跌倒有关,有些观点认为骨质疏松起了关键作用,因为骨头变脆了,跌倒才容易骨折。这种说法也不准确。但从跌倒这一因素考虑,骨折风险也大于年轻人,因为老年人容易存在眼部或内耳平衡问题,心脏病,昏厥发作和先前中风的感觉障碍等等。这些都会导致老年人在跌倒时往往猝不及防,跌倒的瞬间不能调整姿势,撞击的位置可能更容易骨折,因为老年人比年轻人缺乏自我防护和平衡能力,跌倒后引起的损伤可能会更大。
总之,老年人预防骨折不能只考虑骨质疏松,还要在药物调整,糖尿病等疾病治疗,适当的肌肉锻炼,跌倒风险预防方面进行完善。
参考资料:
《糖皮质激素诱发的骨质疏松症:治疗更新和回顾》,PMC , 2009.
《无骨质疏松的老年人髋部骨折》,PMC,2018.