本研究对SMILE术后眼3 mm及6 mm瞳孔直径下MTF值及SR值进行分析,评估SMILE手术对术眼明或暗环境下角膜光学质量的影响。
近视眼飞秒激光小切口基质透镜取出术后角膜光学质量的客观评估
徐路路 王雁 吴雅楠 吴文静 李晓晶 窦瑞 张佳媚
300020天津市眼科医院 天津市眼科学与视觉科学重点实验室 天津市眼科研究所 天津医科大学眼科临床学院
通信作者:王雁,Email: wangyan7143@vip.sina.com
DOI:10.3760/cma.j.issn.2095-0160.2017.02.010
徐路路, 王雁, 吴雅楠, 等. 近视眼飞秒激光小切口基质透镜取出术后角膜光学质量的客观评估[J]. 中华实验眼科杂志, 2017, 35(2):139-145.
【摘要】背景 目前评价飞秒激光小切口基质透镜取出术(SMILE)术后角膜光学质量的方法多基于单一的散射、衍射或像差因素,因此不能对角膜光学质量进行全面和客观评价,而调制传递函数(MTF)及斯特列尔比(SR)综合了上述多因素评价方法,是评估术后角膜光学质量方法学的研究方向。目的 利用角膜MTF及SR客观分析SMILE术后术眼在明视和暗视环境下(分别为3 mm和6 mm瞳孔直径)角膜光学质量的变化。方法 采用系列病例观察研究方法和术眼手术前后自身对照研究设计,纳入2013年12月至2014年3月在天津市眼科医院接受SMILE的患者32例63眼,分别于术前、术后1周、1个月及3个月记录裸眼视力(UCVA)、最佳矫正视力(BCVA)和有效性指数(术后UCVA/术前BCVA);分别于上述时间点对术眼行电脑验光和综合验光仪验光,记录手术前后术眼屈光度变化;采用Sirius眼前节分析系统测定3 mm和6 mm瞳孔直径下不同空间频率(10、20、30、40、50 和60 c/d) 角膜前表面MTF和SR值,并测定术眼手术前后角膜前表面总高阶像差均方根值(RMS),以评估术眼SMILE手术前后角膜光学质量变化。结果 术后1周、1个月、3个月UCVA(LogMAR)≥0.8者分别为59、62和63眼,分别占93.65%、98.41%和100%,术眼上述时间点有效性指数分别为1.104±0.128、1.126±0.145和1.158±0.208。术眼术后3个月等效球镜度和柱镜度均在正常范围。术眼术后各时间点3 mm瞳孔直径垂直及水平子午线各空间频率下MTF值较术前均明显增加,6 mm瞳孔直径下垂直子午线10、20 、30和40 c/d空间频率MTF值较术前明显增加,差异均有统计学意义(均P<0.05),而手术前后不同时间点6 mm瞳孔直径下水平子午线各空间频率MTF值总体比较差异均无统计学意义(均P>0.05)。术眼术后各时间点3 mm及6 mm瞳孔直径下的SR与术前相比呈上升趋势,差异均有统计学意义(均P <0.05);且各时间点3 mm瞳孔直径下SR均大于相应的6 mm瞳孔直径下SR值,差异均有统计学意义(均P <0.05)。术眼手术前后不同时间点3 mm及6 mm瞳孔直径下角膜前表面RMS总体比较差异均无统计学意义(3 mm瞳孔直径:F=1.348,P=0.184;6 mm瞳孔直径:F=1.990,P=0.137)。结论 SMILE手术可有效改善近视及近视散光患者术后角膜光学成像质量,术眼术后明视环境下较暗视环境下角膜光学质量改善更为明显。
【关键词】角膜光学质量;激光角膜手术;准分子激光/治疗用途;近视;调制传递函数;斯特尔比率;飞秒激光小切口基质透镜取出术
基金项目:国家自然科学基金(81170873)天津市应用基础与前沿技术研究重点项目(14JCZDJC35900)
飞秒激光小切口基质透镜取出术(small incision lenticule extraction,SMILE)在矫正近视及近视散光方面具有较高的安全性、有效性、可预测性及稳定性[1-4],其临床效果也得到屈光手术医师的肯定,但如何更好地改善患者术后的视觉质量仍是屈光手术医师关注的焦点。角膜屈光手术可导致角膜形态结构的变化,而角膜的切削也会对术后光学质量产生相应变化。有研究显示,SMILE术后早期全眼高阶像差,尤其是球差、彗差等均有所增加[5-7],但其仅部分地反映角膜的光学质量变化情况,而忽略了衍射、散射等其他因素的影响,且仅像差、散射、对比敏感度等单一因素很难全面评估角膜屈光手术后角膜的光学质量。Sirius眼前节分析系统可综合像差、散射、衍射等多种影响光学质量的因素分析得出角膜前表面调制传递函数(modulation transfer function,MTF)及斯特尔比率(strehl ratio,SR)值,较为全面和客观地评估角膜屈光手术后角膜的光学质量变化[8]。本研究对SMILE术后眼3 mm及6 mm瞳孔直径下MTF值及SR值进行分析,评估SMILE手术对术眼明或暗环境下角膜光学质量的影响。
1
资料与方法
1.1 一般资料
采用系列病例观察的研究方法,纳入2013年12月至2014年3月在天津市眼科医院接受SMILE的近视和近视散光患者32例63眼;其中男15例29眼,女17例34眼;年龄18~35岁,平均(24±2)岁。术眼术前裸眼视力为0.01~0.7,中位数为0.10;术眼术前球镜度为-2.25~-8.75 D,平均(-4.58±1.53)D;柱镜度为0~-3.5 D,平均(-0.88±0.73)D;等效球镜度(spherical equivalent,SE)为-2.50~-8.87 D,平均(-5.02±1.50)D;术眼术前角膜厚度为473~605 μm,平均(555.26±28.51)μm。纳入标准:(1)年龄18~45岁;(2)2年内屈光度数稳定;(3)停戴软性角膜接触镜2周以上,停戴硬性角膜接触镜4周以上;(4)Pentacam眼前段分析系统测得的角膜地形图显示中央角膜厚度为480 μm以上;无可疑圆锥角膜或圆锥角膜倾向;(5)暗室下瞳孔直径<7 mm;(6)无眼部疾病史及严重全身疾病。本研究经天津市眼科医院伦理委员会审核批准,所有患者均自愿接受手术并签署知情同意书。
1.2 方法
1.2.1 SMILE手术 所有患者手术均由同一经验丰富医师完成。术眼术前3 d常规用质量分数0.3%左氧氟沙星滴眼液及质量分数0.1%普拉洛芬滴眼液点眼,行结膜囊冲洗和眼周皮肤消毒,在奥布卡因滴眼液表面麻醉下完成手术。采用Visu Max飞秒激光器(德国Carl Zeiss公司)对角膜进行扫描和切割,扫描频率为500 kHz。设置角膜帽厚度为110 μm,直径为7 mm,光学区为6.0~6.5 mm,能量为110~165 nJ。按飞秒激光仪预先设置的上述参数对角膜基质透镜后表面进行由周边至中央的扫描切削及基质透镜的侧切,然后对角膜基质透镜前表面行自中央区至周边的扫描,最后制作2~3 mm的小切口,透镜后表面和前表面的扫描点间距为3.0 μm,透镜的侧切点间距为2.5 μm,小切口和帽的侧切点间距为2.0 μm。扫描完毕后将术眼移至手术显微镜下,用透镜分离器分离透镜前表面和上方角膜组织,然后分离透镜后表面并将透镜游离后用显微镊取出。用平衡盐液适当冲洗,并用无菌海绵吸除多余水分。术后用0.3%左氧氟沙星滴眼液点眼2 d,每日4次;用质量分数0.1%氟米龙滴眼液点眼,每日4次,每2周减药1次,共点眼2个月。
1.2.2 检查方法及评价指标所有患者均于术前及术后1周、1个月、3个月行裸眼视力(uncorrected visual acuity,UCVA)、最佳矫正视力(best corrected visual acuity, BCVA)检查,将视力换算为LogMAR视力,并评价有效性指数,有效性指数=术后UCVA/术前BCVA。分别于上述时间点对术眼行电脑验光、综合验光仪验光、非接触眼压计(日本Topcon公司)测量、裂隙灯显微镜眼前节检查及Sirius角膜地形图(意大利CSO公司)检查。采用Sirius眼前节分析系统(phoenis 1.2)获取3 mm和6 mm瞳孔直径下的MTF及SR值,空间频率分别为10、20、30、40、50及60 c/d,并测定角膜前表面总高阶像差均方根值(root mean square,RMS)。所有检查均由同一经验丰富的医师在暗室中完成。检查时患者取坐位.下颌置于下颌托上,受检眼注视固视灯,充分暴露角膜,操作者对图像进行调整和对焦,嘱患者瞬目后采集图像,用Scheimpflug摄像机在2 s内完成360°的旋转扫描,选取图像质量最高的2次结果进行分析,取其平均值。Sirius眼前节分析系统可自动经Phoenis分析软件模拟得出3、4、5、6和7 mm角膜光学区域MTF、点扩散函数(point spread function, PSF)及RMS值,分别记录3 mm及6 mm瞳孔直径下角膜前表面RMS值、PSF、SR值及垂直和水平子午线方向的MTF曲线,从曲线上可以得到10、20、30、40、50和60 c/d的MTF值。
1.3 统计学方法
采用SPSS 17.0统计学软件进行统计分析。本研究中测试指标的数据资料以x_±s表示。采用手术前后术眼自身对照研究设计,手术前及手术后1周、1个月和3个月间UCVA、BCVA、SE、柱镜度、各空间频率下MTF值和各瞳孔直径下RMS的总体差异比较均采用重复测量单因素方差分析,组间多重比较采用Dunnett t检验;不同时间点在不同瞳孔直径下SR值的总体差异比较采用重复测量两因素方差分析,组间多重比较采用LSD-t检验。采用双尾检测法,检验水准为0.05。
2
结 果
2.1 术眼SMILE术后UCVA和BCVA变化
术后1周,59眼UCVA≥0.8,占93.65%,其中UCVA为0.5者1眼,UCVA为0.6者2眼,UCVA为0.7者1眼;术后1个月,62眼UCVA≥0.8,占98.41%,其中UCVA为0.7者2眼,UCVA为1.0者及以上者6眼;术后3个月所有术眼UCVA≥0.8,其中8眼UCVA达1.0及以上。术后1周、1个月、3个月的有效性指数分别为1.104±0.128、1.126±0.145和1.158±0.208(F=0.383,P>0.05)。术眼手术前后不同时间点UCVA总体比较,差异有统计学意义(F=5.326,P=0.001),术后较术前均明显提高,差异均有统计学意义(均P<0.05)。(表1)。
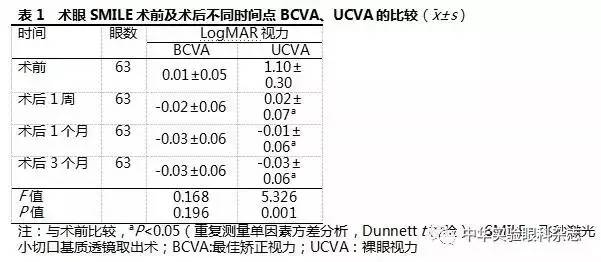
2.2 术眼SMILE手术前后不同时间点屈光度的变化
SMILE术后1周,无明显残余散光者41眼,占65%;术后3个月所有术眼屈光状态稳定。术前及术后1周、1个月及3个月术眼的平均SE及柱镜度总体比较差异均有统计学意义(F=9.036、6.564,均P<0.05),其中术后1周、1个月及3个月术眼SE及柱镜度均明显低于术前值,差异均有统计学意义(均P<0.05)(表2)。且术后1周,65%术眼未见明显残余散光,术后1个月为78%,术后3个月时达到83%。

2.3 术眼SMILE手术前后不同时间点MTF值变化
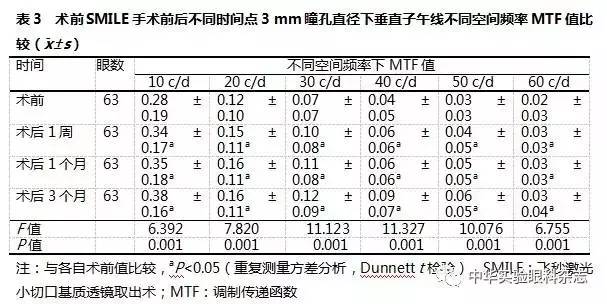
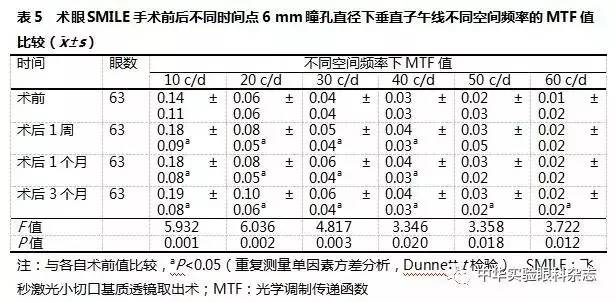
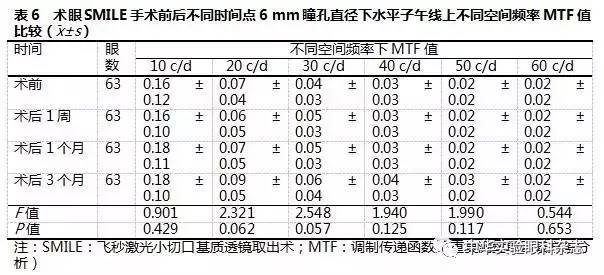
术眼SMILE手术前后不同时间点3 mm瞳孔直径下垂直及水平子午线10、20、30、40、50和60 c/d空间频率MTF值的总体比较,差异均有统计学意义(均P<0.01),其中术后1周、1个月、3个月各空间频率下MTF值较术前均明显增加,差异均有统计学意义(均P<0.05)(表3,4)。SMILE手术前后不同时间点6 mm瞳孔直径下垂直子午线10、20、30、40、50和60 c/d空间频率MTF值的总体比较,差异均有统计学意义(均P<0.05),其中术后1周、1个月、3个月10、20、30和40 c/d空间频率MTF值均较术前明显增加,差异均有统计学意义(均P<0.05);SMILE手术前后6 mm瞳孔直径下不同时间点水平子午线10、20、30、40、50和60 c/d空间频率MTF值总体比较差异均无统计学意义(均P>0.05)(表5,6)。

2.4 术眼SMILE手术前后不同时间点SR值变化
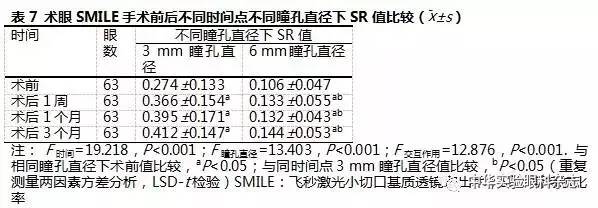
术眼SMILE手术前后不同时间点在不同瞳孔直径下SR值差异的总体比较差异均有统计学意义(F 时间=19.218,P<0.001;F 瞳孔直径=13.403,P<0.001;F 交互作用=12.876,P<0.001),术后1周、1个月、3个月3 mm瞳孔直径下和6 mm瞳孔直径下SR值较术前均明显增加,差异均有统计学意义(均P<0.05)。术前及术后1周、1个月、3个月3 mm瞳孔直径SR较6 mm瞳孔直径下SR值均增加,差异均有统计学意义(均P<0.001)(表7)。
2.5 术眼SMILE手术前后不同时间点角膜前表面RMS变化
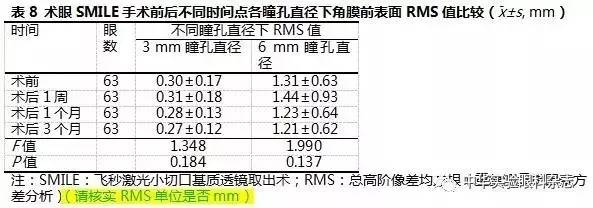
术眼SMILE术前及术后1周、1个月、3个月3 mm和6 mm瞳孔直径下角膜前表面RMS值总体比较,差异均无统计学意义(3 mm瞳孔直径:F=1.348,P=0.184;6 mm瞳孔直径:F=1.990,P=0.137)(表8)。
2.6 术中及术后并发症
所有患者中仅1例1眼因术中极度紧张配合欠佳致眼球失吸,即刻复吸后顺利完成激光扫描。患者SR值随术后时间变化仍呈明显上升趋势,3mm瞳孔直径术前及术后1周、1个月、3个月SR值分别为0.231 5、0.269 5、0.285 3和0.413 3,6mm瞳孔直径术前及术后1周、1个月、3个月SR值分别为0.104 7、0.097 9、0.122 9和0.133 1。1例1眼术后1 d出现1级弥漫性板层角膜炎(diffuse lamellar keratitis,DLK),且以角膜周边较为明显,瞳孔区未波及,术后1周时,角膜周边局部仍存在病灶。
3
讨 论
MTF又称空间对比传递函数或空间对比敏感度函数,反映了光学系统,如人眼对不同空间频率的传递能力,既与人眼的像差有关,又与衍射效果有关,在评价人眼的成像质量方面具有一定的客观性和可靠性[9]。PSF是指点状物体在视网膜成像的光强度分布,其综合了像差、衍射和散射3种因素对视觉质量的共同影响,因此能够较为全面地评估角膜光学质量[9]。一般情况下,低空间频率影响人眼对物体轮廓的辨别能力,中空间频率反映视敏度及对比敏感度,而高空间频率反映人眼对细节的辨认能力[10]。本研究中结果显示,SMILE术后在暗视环境下(6 mm瞳孔直径)垂直子午线上低、中空间频率较高空间频率MTF值增加更为明显,明视环境下(3 mm瞳孔直径)垂直子午线MTF值在低、中、高空间频率下较术前均明显增加,且随时间延长呈明显上升趋势。故推测SMILE术后暗视环境下角膜光学性能明显提高,其中以轮廓分辨能力、视敏度及对比敏感度方面增加较为明显。
正常人眼光学质量多受低阶像差,即离焦的影响,而高阶像差对光学质量影响仅占10%~20%。MTF可反映低阶像差和高阶像差在内的多种光学成像影响因素对角膜光学质量的综合作用;SMILE术后低阶像差大部分或完全消除,进而引起MTF的变化。本研究中,SMILE术后1周、1个月、3个月均有93%以上患者UCVA大于0.8,有效性指数均为95%以上,且随时间变化有明显上升趋势;术后残余屈光度多为-0.25 D以下且随时间逐渐减少。有研究显示,散光可产生较多的高阶像差,从而使视网膜成像质量明显降低[ 11 - 12 ]。本研究中的结果显示,术后1周65%术眼未见明显残余散光,术后3个月时达到83%。因此SMILE术后由球镜度或散光等引起的视觉质量降低明显减少。本研究中结果显示,术后1周、1个月、3个月3 mm及6 mm瞳孔直径下角膜前表面RMS变化较术前均不明显,差异均无统计学意义,提示SMILE术后光学质量受高阶像差的影响相对较小,这也可能是SMILE术后成像质量提高的原因之一。Lin等[13]研究显示,SMILE等引入的球差较传统术式要小,这可能与其避免了准分子激光切削周边角膜时由于入射角改变导致切削效能下降,即余弦效应有关,从而避免了过多引入球差等高阶像差;此外,SMILE独特的无角膜基质损伤手术方式明显降低引入球差的可能性;同时SMILE采用飞秒激光制作角膜帽及透镜上下表面,定位更为准确,因偏心切削而引入的球差、彗差等高阶像差大大减少。Sekundo等[14]的研究表明,SMILE术后角膜RMS变化轻微,提示其独特的手术方式可带来相对较好的术后光学质量。
角膜瓣愈合也可导致屈光术后像差,尤其是彗差的增加,而SMILE手术无需制作角膜瓣,可避免角膜瓣导致的角膜生物力学变化,同时避免瓣膜本身的张力、位置异常等可能造成的高阶像差的增加。因此,SMILE术后瓣源性像差极少增加。正常角膜的非球面性可减少球差的产生,传统的屈光手术后角膜非球面性发生改变,球差明显增加。Kamiya等[15]研究显示,SMILE仅利用飞秒激光进行透镜形状的表面切削,并未对角膜组织形态产生明显影响,因此SMILE术后因角膜形态变化引起的球差等高阶像差相对较少。Kwon等[16]建立模型以探讨角膜屈光手术后角膜球差等高阶像差增加的原因,发现其与术后伤口愈合引起的角膜结构重塑有关。SMILE全程仅使用飞秒激光完成角膜帽、基质透镜及小切口的制作,对周围组织的机械损伤和热损伤极小,角膜组织创伤愈合反应极其轻微且术中取出的透镜前后表面光滑,侧切缘均匀一致[ 17 - 18 ]。因此,术后由于角膜结构重塑引起的屈光间质透明性下降及角膜基质排列不规则等诱发散射、像差等增加的可能性较小。本研究中,3 mm及6 mm瞳孔直径下,SR值均较术前有明显增加,提示SMILE术后散射、像差、衍射等影响光学质量的因素对术后角膜光学成像质量的综合影响较小。Miao等[19]利用双通道视觉质量评估系统评估SMILE术后视觉质量情况,结果显示术后视觉质量较术前未见明显降低。Miao等[19]主要评估的是视网膜成像质量情况,而本研究主要评估角膜光学质量,对于探讨角膜屈光手术后角膜形态变化对角膜本身成像质量的影响具有重要意义。
瞳孔直径对光学成像的影响极其重要,瞳孔大小与有效光学区的差异对术后像差的引入具有重要影响[20]。有研究证实,LASIK术后MTF值随瞳孔直径的增加而下降,高阶像差明显增加[ 21 - 22 ]。本研究中结果显示,6 mm瞳孔直径下,水平子午线上各空间频率MTF值较术前变化不明显,差异均无统计学意义。同时,6 mm瞳孔直径下手术前后RMS值均大于3 mm瞳孔直径下相应RMS值,提示大瞳孔直径下像差增加,降低了视网膜成像质量。本研究在进行手术参数设计时将有效光学区设置为稍大于瞳孔直径,切削直径为6.0~6.5 mm,尽可能减少手术本身引入的像差增加。另外,水平子午线MTF通常表达垂直方向(90°~270°)成像质量[8],而SMILE手术小切口一般位于90°方向,推测小切口愈合引入的垂直彗差和逆规散光导致MTF值较术前未明显升高。
本研究所有手术患者中,仅1例1眼术中发生失吸,复吸后顺利完成手术,术后随访,该患者视觉质量并未受影响;另有1例患者1眼出现1级DLK,术后1周时仍存在,但主要局限于角膜周边,瞳孔区未累及,因此术后UCVA不受影响,但是MTF及SR均显示较术前有明显下降,尤其在6 mm瞳孔直径下降更为明显,考虑为角膜炎症致使作为屈光间质的角膜透明性下降,屈光指数增加,散射、像差等增加,成像质量下降;术后1周时炎症反应局限于周边,因此在6 mm瞳孔直径下患者MTF下降更为明显;随着时间变化,DLK逐渐消失,术后1个月时MTF及SR均有所回升,并于术后3个月时恢复至术前水平。
综上所述,SMILE术后早期MTF曲线明显提高,SR值也较术前明显增加,术后角膜光学质量明显提升。同时,3 mm瞳孔直径下MTF及SR较6 mm瞳孔直径下提高更为显著,提示SMILE术后明视环境下较暗视环境下角膜光学成像质量改善更为明显。然而,角膜光学成像质量的影响因素多种多样,因此尚需结合其他评价指标进一步分析以及长时间大样本的随访研究,以更好地评估SMILE术后角膜光学质量的变化情况。
【参考文献 略】