气管是人体维持呼吸的唯一通道,直接与外界连接,因此气道手术及其麻醉管理难度极高,稍有不慎就可能导致患者无法通气、严重缺氧等灾难性后果,而且往往发生迅速,情况急转直下,留给麻醉医师的反应时间极短。因此,如何最大限度地避免和减少患者的风险是每一位临床医生必须具备的知识和技能。
专家介绍

吴镜湘 教授
主任医师,博士生导师,上海交通大学附属胸科医院麻醉科主任;
中国心胸血管麻醉学胸科麻醉分会副主任委员;
中国中西医结合学会麻醉专委会常委;
中华医学会麻醉学分会教育与人才培养学组委员;
中国医师协会重症医学医师分会围手术期管理专业学组委员;
中国抗癌协会肿瘤麻醉与镇痛专业委员会委员;
上海市医学会麻醉学分会委员、心胸学组副组长;
国际麻醉与预后研究联盟成员。
研究方向:骨转移癌痛机制、胸科麻醉ERAS,胸科手术保护性通气。
麻醉视角丨吴镜湘教授:胸科手术“下气道困难”的麻醉管理
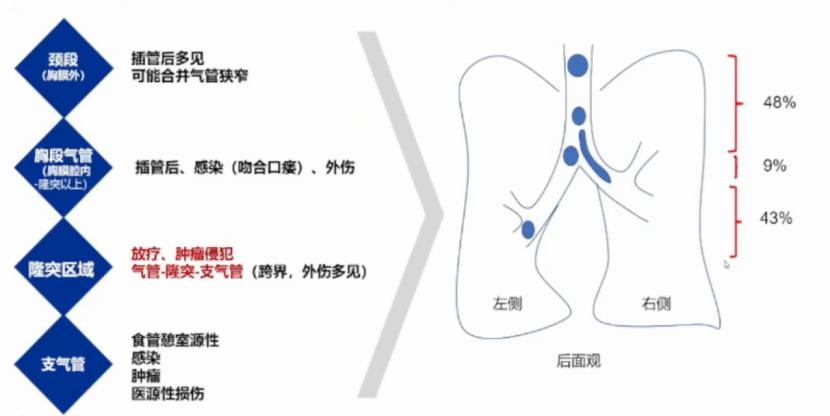
胸科困难气道的定义和分类
2022年ASA《困难气道管理实践指南》指出,困难气道是指接受过临床麻醉培训的医师在临床中遇到的与预料的或未预料的气道管理困难或失败情况,包括但不限于以下一种或多种情况:(1)面罩通气困难。(2)喉镜暴露困难。(3)声门上工具通气困难。(4)气管插管困难或失败。(5)气管拔管困难或失败。(6)有创气道建立困难或失败。(7)通气不足。
胸科困难气道分为上气道和下气道两种,上气道异常包括短颈和颈围增加,上门齿前突合并下颌骨回缩,颈椎活动受限,张口受限,颈部放疗史,半舌切除术/半下颌切除术,肿瘤(口腔、舌头、会厌);下气道异常包括现存的气管造口、气管或支气管解剖位置扭转、左主支气管入口处肿瘤压迫、胸降主动脉瘤,既往手术史或放疗史、既往行肺叶切除术、先天性气管支气管畸形(气管型支气管等)、气管食管瘘(TEF)、支气管胸膜瘘(BPF)。
“下气道”困难的常见处理原则
下气道困难是指喉以下或声门以下的气道困难,通常可分为三大类:①狭窄或外压,如下气道外压变形,插管困难或插管后无法通气。②瘘道,如气管食管瘘与支气管胸膜瘘可能导致无效通气。③阻塞,如气管/支气管肿瘤阻塞下气道。
1.外压型下气道异常
外压型下气道异常常见于巨大纵隔肿瘤,压迫中、下气道。对于这类患者需要借助CT评估,同时询问患者平卧下有无呼吸困难,如果有呼吸困难,则是高风险下气道困难患者。
纵隔肿瘤患者要如何插管?(自主呼吸VS快速序贯肌松插管)
2022年1月 Anesthesiology 发表了一项前瞻性、单中心、观察性研究,测量了17例巨大纵隔肿块的成年患者在麻醉诱导期间受中央气道压迫的节段前后径的动态变化。研究结果显示,与清醒、自主呼吸时相比,使用肌松剂及正压通气后,半坐位时中央气道的压迫没有恶化。由此可见,纵隔肿瘤患者可采用半卧位+肌松+快速序贯诱导的麻醉方式。
上海市胸科医院麻醉科的经验总结
纵隔肿瘤患者麻醉管理要点:①重视术前评估,进行个体化分析,不能一概而论。②判断是否存在严重气道狭窄,对于呼吸困难,仰卧位不耐受(咳嗽、压迫感)患者,不建议使用肌松药。③术前进行多学科会诊综合评估,结合患者的情况做出针对性处理,必要时术前需放置气管支架。③由于靠近隆突处的压迫可能插管后无法通气推荐插双腔管,哪怕正中开胸也推荐插双腔管,可支撑隆突附近的气道。④关注气道的同时也要关注循环,要避免同时处理呼吸循环双危象。⑤做好围术期心血管意外风险评估,如大血管如肺动静脉内是否存在癌栓、术中是否有癌栓脱落的可能、是否侵犯或包绕大血管等。⑥必要时,术中备股动、静脉插管或使用ECMO。
2.瘘道型下气道异常
瘘道型下气道异常主要有两类,分别是BPF和TEF。
(1)右下叶术后BPF的气道管理难点在于:①正压通气无效;②胸腔内液体灌入健肺;③张力性气胸;④诱导期呼吸循环同时崩溃的风险;⑤氧储备低。这类患者的处理策略是:①快速准确肺隔离;②考虑保留自主呼吸。
(2)TEF的麻醉管理难点在于:①声门下困难气道;②机械通气时的无效通气问题,如气管食管存在交通-反流误吸风险、风险与瘘口位置和大小的关系、疾病和手术的特点、气管插管方式的选择、麻醉诱导采用自主呼吸还是控制呼吸等。这类患者的处理策略是:①快速序贯诱导;②快速准确肺隔离;③气道管理难度较大者可以考虑保留自主呼吸。
风险考量:气管食管瘘好发部位和病因
3.阻塞型下气道异常
阻塞型下气道异常常见于气管肿瘤,这类气管手术麻醉难点在于:①手术占用气道,增加呼吸管理难度;②手术涉及隆突重建或组织工程再造,操作时间较长。③麻醉医生须与手术者加强联系与配合。④强调术前制定周密的计划。⑤气管管理方式主要取决于肿瘤部位、长度、性质、阻塞程度和手术方法。
气道管理方式由麻醉评估结果决定,而麻醉评估的重点主要在于CT、气管镜、患者平卧位的症状。对于病变位于上段气管或病变阻塞少于管径1/2者,可选用相对较细的气管导管,通过病变部位供氧;对于病变位于中下段气管病变者,气管插管可保留于病变上方,以免病变脱落到气管远端;对于气管病变阻塞严重、极度呼吸困难者,可借助体外循环,保证患者氧供。对于气管或支气管存在病变者,大原则选择插健侧双腔管,由于右支双腔定位难度大,大多数情况全部选择双腔管插左侧,但以下情况除外(必须插右侧双腔):①左主支气管管腔狭窄或压迫;②左主支气管既往手术史。③涉及左主支气管的外科重建手术等。
气管手术困难气道的术后管理重点:①体位管理:患者头部位于高枕上并保持颈部屈曲;②以能提供足够潮气量的最低气道峰压进行通气,以免伤口裂开;③以术后早期拔管为目标,这样做有利于减少气管的牵张。
术后拔管时应当注意的事项
1.拔管前再评估:①插管期间是否有黏膜水肿、气道损伤、出血或气道撕裂;②拔管后是否有气道塌陷的风险;③术中是否存在喉返神经损伤。
2.困难气道的拔管要等患者完全清醒和恢复:备好交换导管,尝试拔管时的应用。
典型案例分享
患者,女性,51岁,主诉:进食梗噎4年,加重2个月。
现病史:4年前患者无明显诱因下出现进食梗噎感,未予重视,2个月前出现进食梗阻,伴呼吸困难,就诊当地医院。查胸部CT提示:纵隔占位。为进一步治疗就诊于我院。
辅助检查
CT增强检查提示:①后纵隔肿块,伴食管左侧壁、气管受压改变,考虑恶性肿瘤性病变。②肿块下方隆突水平食管壁稍增厚。③纵隔多发淋巴结显示,部分稍大。④双肺多发小结节。⑤右肺中叶少许慢性炎症。⑥肝囊肿,右肾小囊肿。有双侧肾盏尿盐沉积的可能。
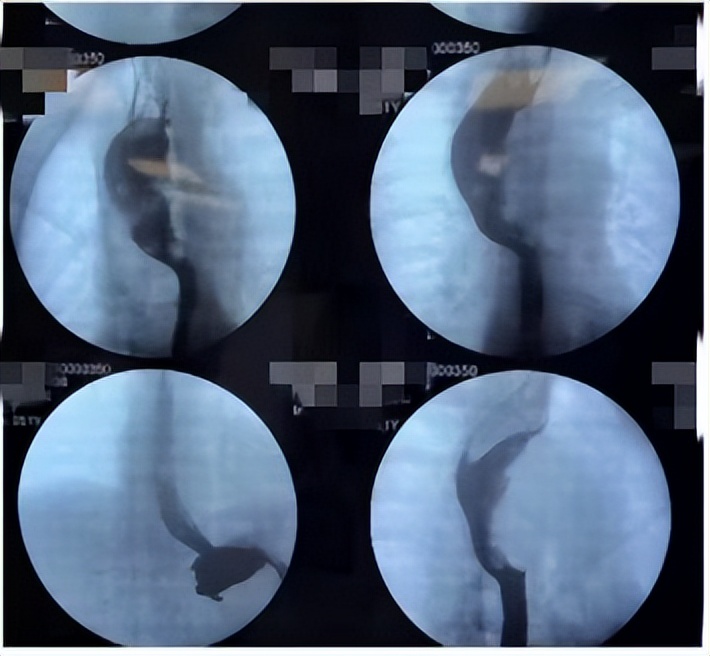
食管上段巨大充盈缺损
常规胃镜检查示:食管巨大黏膜下肿瘤(SMT)。
超声胃镜检查示:食管隆起病变,考虑可能是间质瘤。
胃镜病理检查示:(距门齿27 cm)慢性活动性炎,局部鳞状上皮增生。
气管镜检查示:气管中下段管腔呈外压性狭窄(狭窄段长约8 cm),狭窄为60%~80%,镜身挤压过后可见隆突变钝。右主支气管、右中间支气管呈外压性狭窄,狭窄为20%~30%,黏膜充血肿胀。左主支气管通畅。
气管镜病理检查示:未见癌细胞。
右锁骨上淋巴结穿刺病理检查示:未见癌细胞。
PET-CT报告示:①食管胸上中段局部管壁增厚,管腔狭窄,葡萄糖(FDG)代谢异常增高,考虑恶性病变可能,建议病理学明确。②左颈部Ⅳ区、纵隔多发淋巴结显示,部分肿大,FDG代谢异常增高,考虑可能是淋巴结转移。③右肺上下叶散在斑点浸润影,FDG代谢异常增高,考虑可能是炎症性改变,建议抗炎治疗后复查。④两肺门淋巴结显示,FDG代谢异常增高,建议随诊。⑤两肺散在纤维灶,两侧胸膜局限性增厚。⑥两侧肾上腺局部FDG代谢异常增高,建议随诊。⑦肝脏多发囊肿。⑧左侧上颌窦炎。⑨脊椎退变。
麻醉评估:该患者能够平卧,可自行爬3楼来门诊评估。增强CT显示,纵隔肿物从后向前压迫气道。
针对病灶来源、手术径路、手术方式、麻醉方式进行多学科会诊,最后术前诊断为后纵隔肿瘤,食管来源。拟行颈胸腹三切口全食管切除术。患者取左侧卧位,经右侧第4肋间进胸;翻身取平卧位,行管状胃食管吻合。麻醉选择快速序贯诱导插双腔管(插双腔管的目的是为了支撑隆突附近的气道),有条件者,在插双腔管之前,可镇静下置入喉罩,并借助支气管镜评估气道。
手术麻醉过程
患者取左侧卧位,经右侧第4肋间进胸,探查见后纵隔肿物质地较硬,肿瘤食管来源,与食管基层关系十分密切。决定行食管切除+胃代食管吻合术,术中冰冻病理示神经源性肿瘤。冲洗胸腔,严密止血,清点纱布器械无误,放置胸腔引流管1根,关闭胸壁切口。患者翻身取平卧位,腹腔镜游离并制作管状胃腹腔镜辅助下游离胃,制成管状,经食管床途径至左颈部,行管状胃食管机械吻合。整个手术顺利、麻醉满意,术中失血200 ml,未输血。患者术后7天出院。
小结
下气道困难主要包括外压、瘘道、内阻塞三种类型,具有一定的特殊性。在下气道困难处理过程中,首要任务是确保有效通气;其次由于靠近隆突附近的压迫以及TEF和BPF,有正压通气无效的风险,采用双腔管插管、快速肺隔离是第一要务;最后气道管理方式取决于气管肿瘤的位置和压迫程度,大多数采用的气管插管方式为单腔管+台上支气管插管。
来源于:围术期医学论坛