
适应证
1. 乳头状腺癌约占甲状腺癌的70%,源于滤泡上皮,恶性程度较低,病灶可单发亦可见多发,易发生局部淋巴结转移,血行转移及远处转移较少见,原发灶较小时不易察觉,常体检发现。(2015版ATA指南)年龄< 15 岁或> 45 岁者;有头颈部放射治疗史者;肿瘤直径> 2cm 者。
2. 滤泡状腺癌约占甲状腺癌的20%,源于滤泡上皮,恶性程度较乳头状癌高,病灶常为单发,常易发生血行转移,淋巴结转移较少见。患者多为中年人。(2015 版ATA 指南) 肿瘤直径≥ 2cm 者;伴血行转移或淋巴结转移者。
3. 结节弥漫性分布于双侧甲状腺,导致术中难以保留较多正常甲状腺组织。
4. 髓样癌约占甲状腺癌的5%,发生于滤泡上皮以外的滤泡旁细胞,即C 细胞,能分泌降钙素及5- 羟色胺等激素样活性物质。组织学上虽呈未分化状态,但其生物学特性与未分化癌不同。恶性程度较分化型甲状腺癌高。较早出现局部淋巴结转移,晚期可有血行转移。肿块< 1cm 且局限于单侧腺体,无术前淋巴结转移证据。伴有嗜铬细胞瘤的甲状腺髓样癌,在甲状腺手术以前首先要处理嗜铬细胞瘤,否则易在术中激发高血压,影响手术顺利进行。
5. 甲状腺功能亢进症男女比例约为1 ∶ 4,原发性甲亢多发生在20 ~ 40 岁人群。继发性甲亢及高功能腺瘤则多见于40 岁以上人群。甲亢患者基础代谢率显著增高,交感神经过度兴奋,心率较快,可伴有心律失常、原发性突眼。原发性甲亢非手术治疗无效者、继发性甲亢和高功能腺瘤者、怀疑有恶变可能者、伴气管压迫症状者、胸骨后甲状腺肿者则可行手术治疗。


禁忌证
1. 晚期甲状腺癌侵犯整个甲状腺,并向外侵犯累及气管、食管、神经,病灶无法完整切除者。
2. 全身情况极差或患有其他系统和器官严重疾病,不能耐受手术者。
3. 未分化癌 约占甲状腺癌的1%,按其细胞形态又可分为小细胞和巨细胞两种类型。恶性程度高,很早转移至颈淋巴结,也经血行转移至骨和肺。患者常为老年人,预后较差。
4. 滤泡状癌、髓样癌并远处转移者。
5. 甲状腺双侧叶多灶性甲状腺癌。
6. 来源于血液系统的甲状腺恶性肿瘤。
7. 青少年甲亢患者或病情较轻者。

手术要点、难点及对策

1. 在胸骨切迹上1 ~ 2 横指,顺皮纹方向做颈前正中半弧形切口(图14-1)。
2. 切开皮肤、皮下组织、颈阔肌、颈深筋膜浅层,分别牵起切口上、下缘,在颈阔肌和颈深筋膜的疏松组织平面间分离皮瓣,上至甲状软骨上缘,下至胸骨切迹,充分暴露颈深筋膜(图14-2)。
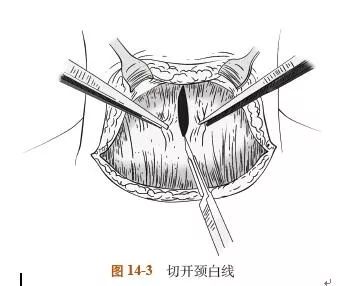

3. 对称提起颈白线两侧筋膜,切开颈白线,上至甲状软骨上缘,下至胸骨上切迹(图14-3)。
4. 暴露甲状腺峡部,用超声刀纵行切除甲状腺峡部(缺如则不用),用止血钳将峡部断端向对侧牵拉,贴甲状腺钝性分离甲状腺假被膜与颈前肌群,甲钩提拉颈前肌群, 充分暴露甲状腺。
5. 向同侧牵拉甲状腺峡部,用超声刀分离甲状腺与气管前至气管中线(如遇锥状叶则切除)。紧贴甲状腺被膜向上分离甲状腺上极,结扎甲状腺上极血管,注意保护上极甲状旁腺及喉上神经。将甲状旁腺自甲状腺剥离推向背侧,保留甲状旁腺血供,远离甲状旁腺处理末梢血管。剥离困难时可先处理周围血管。一旦甲状旁腺血运障碍,即行自体移植。同理分离甲状腺下极,结扎甲状腺下极血管,保护下极甲状旁腺。
6. 向对侧牵拉甲状腺峡部,钳夹甲状腺组织,暴露甲状腺背面,沿Berry 韧带浅面逐步分离结扎小血管,从环甲膜喉返神经入喉处逐步向下解剖喉返神经,保护神经分支,待神经解剖后切除甲状腺,仅残余喉返神经入喉处少量甲状腺组织,残余甲状腺行荷包缝合。同理切除另一侧甲状腺。
7. 甲状腺切除后,以等渗盐水冲洗切口。检查有无活动性出血或明显渗血,气管有无受压。放置负压引流。将肩垫去除,使颈部肌肉皮肤减张,逐层缝合后包扎切口。


术后监测与处理
1. 术后监测血压、脉搏、呼吸等生命体征,气管插管全身麻醉后,患者多有头晕、呕吐、咽喉肿痛等症状,需给予吸氧及止吐剂。术后血压可能较术前稍升高,可暂时不予处理, 如果持续性高血压需给予降压制剂。此外,术后低血压并持续下降应注意引流管是否引流出大量鲜血,有无呼吸困难。考虑术后出血可能者,应及时去除敷料并拆除部分皮肤缝线, 排出积血并结扎明显的出血点。应及时补液,避免失血性休克,并给予抗炎及营养支持, 必要时输血治疗。
2. 因气管软化塌陷或喉返神经损伤导致声带麻痹发生窒息者,应行紧急气管切开术。
3. 术后有低钙血症或手足搐搦症者,可口服或静脉给予葡萄糖酸钙,剂量以血清钙水平趋于正常为准。
4. 术后24 ~ 48 小时引流量少时拔除引流管。术后5 天拆除缝线。

临床效果评价
影响手术效果的因素有喉返神经解剖变异使神经损伤概率增大,术中严密止血可使术后出血的概率降低,甲状旁腺血供能否保证是决定其预后的关键,或者甲状旁腺种植也可减少术后并发症。残余甲状腺荷包缝合可使术中、术后出血量降低,术中采取中间入路甲状腺双侧腺叶切除术,减少手术操作时间,使术野能够在较小切口情况下暴露充分。采用喉返神经解剖方法能够降低其损伤的概率。




科学出版社赛医学(sci_med)
科学出版社医药卫生出版分社订阅号